 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Общие принципы хирургического лечения 9.2.1. Операции на черепе и головном мозге 5 страница
|
|
Хирургическое лечение. Основным методом лечения артериальных аневризм является прямое интракраниальное вмешательство с обнажением пораженного сосуда и «выключением» аневризмы из кровообращения. В последнее время для «выключения» некоторых аневризм с успехом применяется эндовазальный метод.
Показания и время операции. Опыт последних лет показал, что наиболее
оправданы операции в первые сутки после разрыва аневризмы, если позво
ляет состояние больного. Смысл ранних операций заключается в профи
лактике повторных кровоизлияний. Кроме того, при подходе к аневризме
удается в той или иной степени удалить кровь из базальных суоарахнои-
дальных пространств и этим самым уменьшить риск развития стойкого ар
териального спазма. „ „„„^о,,,^
Операции в позднем периоде производят в более ложных условиях
(интракраниальное давление в этот период уже. как W*™."™™™;
мозг отечен, легко раним, что крайне затрудняет подход "™KSS2«S?
операцию невозможно выполнить в первые дни после разрыва аневризмы,
она может быть выполнена спустя 10—14 дней. „„„„.„«яия one-
Определяющим для решения вопроса о возможности проведенш. опе
рации является состояние больного. При ч-айнейляюст-££>^£Е
ного операция опасна и от нее целесообразно воздержаться до улуч
состояния больного.
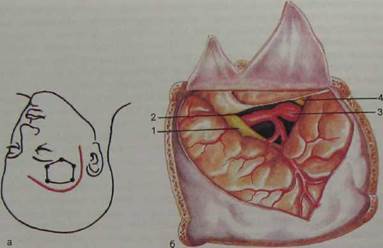
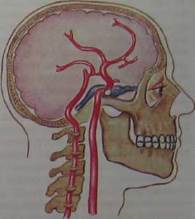
Рис. 10.27. Птериональный доступ к аневризме внутренней сонной артерии. а — кожный разрез и трепанация; б — операционное поле: 1 — зрительный нерв; 2 — сонная артерия; 3 — аневризма; 4 — глазодвигательный нерв.
Анестезия. При разорвавшихся артериальных аневризмах операции проводят с использованием приемов, которые позволяют уменьшить объем мозга и облегчают доступ к его глубинным базальным отделам (люмбальная или вентрикулярная пункция, гипервентиляция); защищают мозг от гипоксии (барбитураты) и позволяют при необходимости кратковременно снижать артериальное давление (нитроглицерин, натрия нитропруссид). В наиболее ответственный момент (выделение и «выключение» аневризмы) с целью предупреждения разрыва аневризмы артериальное давление приходится иногда снижать до 50 мм рт.ст. и более.
Особенности хирургической техники. Операции при артериальных аневризмах обоснованно относят к одному из наиболее сложных и ответственных нейрохирургических вмешательств. Одно из непременных условий их наименее травматичного «выключения» — применение микрохирургической техники. Следующая особенность состоит в том, что необходимо применять доступы, позволяющие подойти к аневризме с минимальной трак-цией мозга. Наиболее распространен лобно-височный (птериональный) доступ с резекцией чешуи и гребня крыльев клиновидной кости (рис. 10.27). Сложные базальные доступы применяются при аневризмах вертебробази-лярной системы.
Подход к аневризме должен производиться с максимальной осторожностью, чтобы не вызвать преждевременного ее разрыва. С этой же целью снижают артериальное давление или временно накладывают на приводящие артерии аневризмы съемные клипсы. Для «выключения» аневризм используют специальные миниатюрные зажимы-клипсы, которые стараются наложить на самое основание аневризмы — ее шейку (рис. 10.28; 10.29). Используются клипсы различной конструкции и конфигурации; в основ-
I
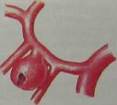
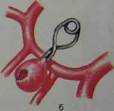
Рис 10.28. Аневризма передней соединительной артерии до (а) и после (б) клипи-рования (схема).
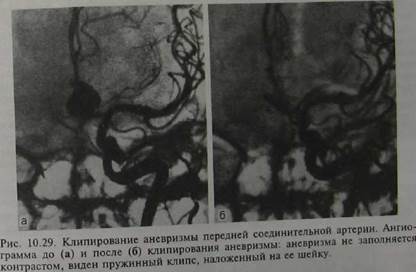
™^рние которых в случае необ-
ном применяются пружинные клипсы, положен^ выключения аневризмы
ходимости может быть легко изменено. Иногл ш аневризмах больших
приходится использовать неск"ол"плотными тромбами, наложить
размеров, полость которых часто заполнена ы ^ удадения тромбов.
ESHs=b==55K£sSJ
|
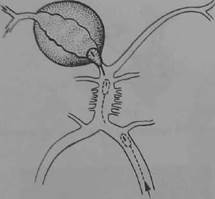
|
| Рис. 10.30. «Выключение» гигантской аневризмы задней мозговой артерии с помощью сбрасывающегося баллона. Катетер с баллоном введен через позвоночную артерию (схема). |
Эндоваскулярное «выключение» артериальных аневризм. Для внутренней окклюзии аневризм применяются специальные катетеры со сбрасывающимися баллончиками различной конструкции (рис. 10.30; 10.31). Заполняется баллончик полимерным материалом, и при достижении определенной величины он автоматически отделяется от катетера. Эти операции делаются под телевизионным контролем. Возможны разные варианты: баллончик (несколько баллончиков) вводится в полость аневризмы, окклю-зирует только ее шейку; аневризма «выключается» вместе с артерией (производится проксимальная окклюзия приводящей артерии). Тромбирование аневризмы может быть вызвано с помощью тонкой платиновой проволоки,
введенной через катетер в полость аневризмы. Тонкая проволока легко сгибается, образуя кольца, что позволяет туго тампонировать полость аневризмы. Проволока вызывает активный процесс тромбирования, вследствие чего наступает облитерация аневризмы.
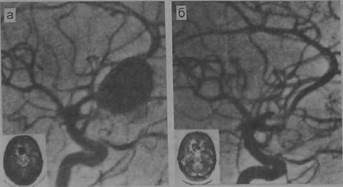
|
| Рис. 10.31. «Выключение» гигантской аневризмы передней соединительной артерии с помощью баллона. Ангиограмма и компьютерная томограмма до (а) и; (6) операции. |
Удаление гематом. Интракраниальные гематомы, возникшие вследствие разрыва аневризмы, удаляют во время основной операции — клипиро-вания аневризмы. В отдельных случаях, если тяжесть состояния в основном обусловлена гематомой, операция может ограничиться лишь ее удалением.
Неходы. При хирургическом лечении артериальных аневризм исходы о многом зависят от предоперационного состояния больных. При удовлетворительном общем состоянии больных до операции летальность составляет менее 5 %.
10.3.2. Артериовенозные аневризмы
Артериовенозные аневризмы (ABA) - врожденный порок развития сосудов, заключающийся в наличии между артериями и венами прямых коммуникаций (отсутствуют капилляры, являющиеся неотъемлемым звеном нормально сформированной сосудистой сети). ABA представляют собой клубки уродливо сформированных сосудов, кровоток по которым резко ускорен. Размеры и расположение ABA крайне вариабельны (рис. 10.32). Некоторые ABA достигают гигантских размеров, занимая большую часть доли или долей полушария. ABA чаще располагаются в поверхностных отделах полушарий, но могут располагаться и в глубинных структурах мозга, мозжечке и стволе. В связи с усиленной циркуляцией крови в АВМ отмечаются значительное увеличение диаметра приводящих сосудов, резкое расширение вен, иногда с образованием крупных аневризматических полостей. Стенки ABA истончены, непрочны, вследствие чего может возникать их разрыв с кровотечением в мозг, его желудочки или в субарахноидальное пространство. Большие ABA могут компримировать прилежащие участки мозга, кроме того, кровоснабжение мозга вблизи аневризмы хуже, чем в других областях, поскольку большая часть крови устремляется в ABA.
Клинические проявления. ABA проявляются повторными интракраниальными кровоизлияниями, эпилептическими припадками, симптомами локального поражения мозга.
Кровоизлияния из ABA чаще бывают в сравнительно молодом возрасте (20—40 лет), нередко сопровождаются формированием внутримозговых гематом. Для ABA характерны повторные, нередко многократные кровоизлияния. Как и при разрыве артериальных аневризм, кровоизлияния возникают внезапно, но протекают более благоприятно, с меньшей летальностью, чем при артериальных аневризмах, что в определенной степени объясняет их многократность. В большинстве случаев кровоизлияния сопровождаются появлением симптомов поражения мозга (гемипарезы, нарушения чувствительности, речи и пр.). Фокальные эпилептические nP"na*-ки как основное проявление заболевания характерны для крупных АБА.
Диагностика. Характерный симптомокомплекс, описанный
ранее, позволяет с большой долей вероятности заподозрить ABA. При ком
пьютерной томографии может быть получено изображение самой ABA в
виде образования негомогенной плотности с нечеткими очертаниями. Пол
ное представление об ABA дает лишь ангиография, позволяющая выявить
историки кровоснабжения ABA. СимптоматичеСкое лечение сво-
дите*f^основномк npo^oUopo^ терапии у Ильных с эпилептическим синдромом. При кровоизлияниях из ABA применяются пр параты, способствующие тромбообразованию, обезболивающие, седативные сре^ *Х и р у р г и ч е с к о е л е ч е н и е. При вентрикулярных кровоиалия- нияхмо" возникнуть показания для дренирования желудочков но и.


|
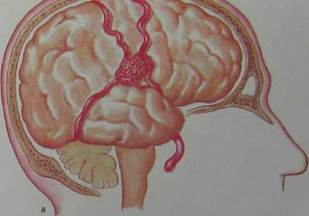
|

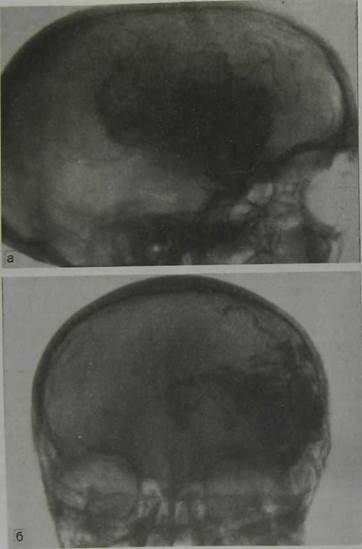
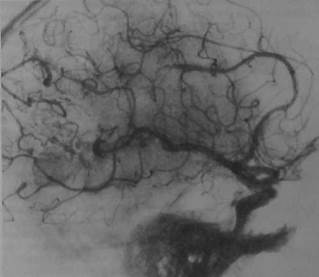
Рис. 10.32. Артериовенозная аневризма лобно-теменной области. Боковая (а) и прямая (б) проекции. Видны клубок патологических сосудов и крупные дрениру-юшие вены.
Рис. 10.3, Удаление ар.ериовенозиои ££^ а - выделение клубка сосудов артериовенозной аневризмы,

| опр прс I |
дикальным методом лечения является хирургическое вмешательство, которое может заключаться в удалении (экстирпации) ABA или ее «выключе-из кровотока с помощью эндовазальной операции.
АПА Показания не столь четки и
Показания к хирургическому *eHeHUJ°*™^x Часто при больших рас-
опоеделенны, как при артериальных а„^^ГэХептическими припадками
пространенных ABA, проявляющихся лишь ^
|

|
|
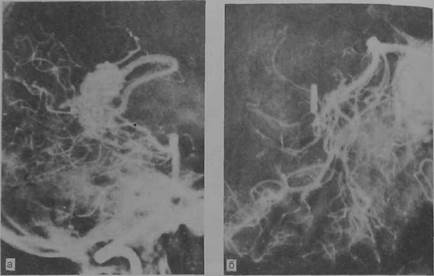
Рис. 10.34. Удаление глубинно расположенной артериовенозной аневризмы в бассейне задней мозговой артерии. Ангиограмма до (а) и после операции (б).

|
и медленным прогрессированием очаговой симптоматики, целесообразно вообще воздержаться от операции. При ABA, являющихся источником многократных кровоизлияний, в большинстве случаев операция становится жизненно показанной. Тип операции (иссечение ABA или эндовазальное вмешательство) зависит от ряда причин, в том числе и от технических возможностей выполнения этих операций.
Иссечение ABA. Современная микрохирургическая техника позволяет успешно удалять даже большие, глубоко расположенные ABA и ABA, локализующиеся в функционально важных областях мозга (речевая, моторная). Удаление ABA, как правило, надо начинать с обнаружения и «выключения» приводящих артерий, а в последующем — дренажных вен. Следует отметить, что дифференцировать вены ABA от артерий иногда сложно, поскольку по ним оттекает алая артериальная кровь. Отступление от этого правила может привести к трагическим последствиям — отеку мозга, неконтролируемому кровотечению из сосудов ABA. Оперируя под микроскопом, хирург выделяет клубок сосудов ABA строго по границе с мозгом, коагулируя (или клипируя) и затем пересекая подходящие к нему артерии (рис. 10.33; 10.34). Наличие гематом или кистозных полостей после перенесенных ранее кровоизлияний облегчает обнаружение и удаление ABA.
Эндовазальное «выключение» ABA. Наиболее распространенным и обоснованным является тромбирование клубка ABA (того звена, в котором имеются непосредственные коммуникации между артериями и венами) с помощью бьгстротвердеющих пластических масс или эмболов, подводимых к ABA специальными катетерами (рис. 10.35). Чтобы добиться тромбирова-ния большей части ABA, иногда приходится проводить не одно, а несколько
Рис;0,5. Эндоваэ.ьное ^п^
клеевой композиции (цианакрилат) до операции
 |  |
|
эндовазалъных вмешательств. «Выключение» приводящих артерий как метод лечения обосновано в редких случаях. Как правило, эта операция, так же как и применявшаяся раньше перевязка сонной артерии на шее, малоэффективна, поскольку ABA через некоторое время вновь начинает с той же интенсивностью заполняться из коллатеральных источников. «Выключение» ABA может быть достигнуто комбинированным методом: сначала производится эндовазальная операция для уменьшения кровотока в ABA, затем частично тромбированный клубок сосудов ABA иссекается.
Радиохирургическое лечение. Небольшие, в первую очередь глубинные ABA, могут быть облитерированы с помощью направленного строго сфокусированного облучения пучком (или пучками) частиц высокой энергии: гамма-лучами, протонами, электронами (облучение вызывает пролиферацию интимы и приводит к запустеванию сосудов ABA). Наилучшие результаты получены при использовании гамма-ножа с множеством кобальтовых источников излучения. Близкие результаты могут быть получены с помощью облучения пучком протонов или электронов. Надо, однако, иметь в виду, что вызвать облитерацию удается только при сравнительно небольших ABA, при этом облитерация наступает только через 1,5— 2 года после облучения. В течение этого периода сохраняется опасность повторных кровоизлияний из ABA.
103.3. Артериосинусные соустья

|
Близким к ABA видом сосудистой патологии являются так называемые ар
териосинусные соустья — прямые сообщения между артериями и крупны
ми венозными коллекторами (обычно синусами твердой мозговой оболоч
ки), К наиболее частым вариантам
артериосинусных соустий относится
каротидно-кавернозное соустье
(ККС). Соустье между сонной артерией и кавернозным синусом, через который она проходит, часто является результатом черепно-мозговой травмы. Но могут быть и так называемые спонтанные ККС, возникающие в результате разрыва аневризмы интракавернозной части внутренней сонной артерии.
Клинические проявления. Заболевание проявляется резким выпячиванием (экзофтальмом) глазного яблока, хемозом (рис. 10.36), ограничением подвижности глаза, возможно снижение зрения. При осмотре можно заметить пуль-
Рис. 10.36. Каротидно-кавернозное соустье. Экзофтальм и хемоз на стороне поражения.
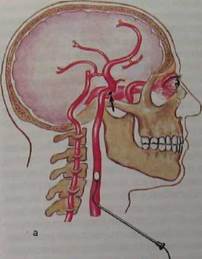
Рис 10 37 Эндовазальное «выключение» каротидно-кавернозного соустья (схема).
£явЗг5я=як=мяй=я
обращения с исчезновением экзофтальма)
сацию глазного яблока, синхронную с ^^ZoZw
ляется объективно при аускультации в о6вя«™ ного Р
чаев аналогичные симптомы (««^"«^Порош я атомическая связь противоположной стороны, если имее™я *Ор° всех этих СИМПтомов -между двумя кавернозными си«Усами- "Поторая черездефект в стенке переполнение вен глаза и глазницы кровью, юторая чч* дф ^ ^ в
внутренней сонной артерии УС^^^%^Е,ТСН«размеров.
глазные вены, которые могут Увеличива™С*.?ое При этом производится эн-
Лечение. Лечение только хирургическое. 1^риэ^ Р „
довазальная окклюзия - пРекРащае~°ба^ьГх б"ов. В большинстве кавернозным синусом с помощью c6Pf Ь1ва™икровообращения в области случаев это приводит к быстрой н^ХТэкзофтальм'а (рис. 10.37). глазницы, прекращению шума, исчезновению j
10.4. Нарушения венозной, кровообращения головного
| Классификация. Вьшеляют следующие^^^Sm отно- анты нарушения венозного ^овоо6^Т^тт, к острым - венозные сятся венозный застой и венозная энцефалоп, флебить1. кровоизлияния, тромбозы вен и вен™р™рушения венозного крово- Венозный застой. Наиболее частая Ф°^амНи:РсУердечной и сердечно-ле- обращения обусловлена различными причинами v да |
ие^^^
 точной недостаточностью, заболеваниями органов дыхания (бронхит оэктазы, бронхиальная астма, эмфизема и др.); сдавлением внечереп-ны\ вен (внутренней яремной, безымянной, верхней полой), струмой аневризмой артерий, опухолью в области шеи; новообразованиями головного мозга, оболочек и черепа, арахноидитом, черепно-мозговой травмой, тромбозами вен и синусов твердой мозговой оболочки, сдавлением вен при водянке мозга и краниостенозе. При венозном застое наступают изменении метаболизма и гипоксия мозга, повышается венозное и внутричерепное давление, развивается отек мозга. Чаще возникают более легкие расстройства в виде изменения тонуса мозговых вен, что выявляется с помощью орбитальной плетизмографии и реографии.
точной недостаточностью, заболеваниями органов дыхания (бронхит оэктазы, бронхиальная астма, эмфизема и др.); сдавлением внечереп-ны\ вен (внутренней яремной, безымянной, верхней полой), струмой аневризмой артерий, опухолью в области шеи; новообразованиями головного мозга, оболочек и черепа, арахноидитом, черепно-мозговой травмой, тромбозами вен и синусов твердой мозговой оболочки, сдавлением вен при водянке мозга и краниостенозе. При венозном застое наступают изменении метаболизма и гипоксия мозга, повышается венозное и внутричерепное давление, развивается отек мозга. Чаще возникают более легкие расстройства в виде изменения тонуса мозговых вен, что выявляется с помощью орбитальной плетизмографии и реографии.
Клинические проявления. Тупая головная боль, более выраженная в утренние часы, нарастает при движениях головой в стороны, перемене атмосферного давления, смене температуры окружающей среды, после волнения, приема алкоголя и др., отмечаются гул или шум в голове, цианотичность губ, щек, ушей, носа, слизистых оболочек полости рта, отечность нижних век, особенно по утрам, расширение вен на глазном дне. Венозное давление колеблется от 55 до 80 мм вод.ст., артериальное — обычно в пределах нормы. Наблюдаются оглушенность, головокружения, потемнение в глазах, обмороки, онемение конечностей. Возможны эпилептические припадки, психические расстройства. При выраженном венозном застое больные не в состоянии опускать голову и находиться в горизонтальном положении.
Диагностическое значение при патологии вен имеют измерения давления в локтевой вене, рентгенография черепа (усиленное развитие дип-лоических вен, выпускников и вен твердой мозговой оболочки), флебография.
Венозная энцефалопатия. При венозной энцефалопатии выделяют синдромы: гипертензионный (псевдотуморозный), рассеянного мелкоочагового поражения мозга, беттолепсию и астенический.
Беттолепсия, или кашлевая эпилепсия, развивается при хроническом бронхите и эмфиземе легких, пневмосклерозе, бронхиальной астме, особенно при сердечно-легочной недостаточности. Упорный кашель может заканчиваться внезапной потерей сознания (синкопальная форма).
Венозные кровоизлияния. Капиллярно-венозные кровоизлияния в мозг и капиллярно-венозные стазы наблюдаются при гипертонической болезни. Венозный инсульт происходит у больных с сердечной недостаточностью, черепно-мозговой травмой, опухолью мозга, инфекционными и токсическим поражениями мозга. Клинические проявления развиваются медленно: помрачение сознания, расстройства речи, диплопия, пирамидные рефлексы, гемипарез, гемигипестезия, поражение черепных нервов.
Тромбоз вен мозга. Встречается в практике клиницистов многих специальностей как осложнение различных воспалительных процессов, инфекционных заболеваний, операций, абортов, беременности, родов, травмы черепа, «синих» пороков сердца и др. В патогенезе играют роль изменения стенок вен, замедление скорости кровотока и повышенная свертываемость крови, а также изменение коллоидных свойств эндотелиальных клеток, что способствует агрегации форменных элементов крови. Нередко тромбозы вен мозга сочетаются с тромбозами синусов мозга, а также вен нижних конечностей.
Клинические проявления. Тромбоз вен мозга обычно развивается постепенно. Появляются головная боль, тошнота, рвота, менинге-альные симптомы, застойные диски зрительных нервов, повышение температуры тела, увеличение СОЭ. В цереброспинальной жидкости определяются легкий плеоцитоз и увеличение содержания белка, иногда кровь Характерны помрачение сознания, парциальные припадки моторного типа реже генерализованные судороги. В зависимости от локализации поражения вен возникают очаговые симптомы: афазия, алексия, гемианопсия вялые или спастические парезы или параличи, нарушения чувствительности. Исход нередко благоприятный, очаговые симптомы часто подвергаются значительному или даже полному регрессу, но бывают рецидивы болезни Возможно медленное хроническое течение на протяжении многих месяиев и даже лет. Иногда отмечаются последствия в виде нарушения психики, афазии, судорожных припадков и парезов конечностей.
Тромбоз синусов твердой мозговой оболочки. Обычно развивается в случае проникновения в них инфекции из близлежащего очага (фурункулы или карбункулы волосистой части головы, лица, рожа и др., гнойный остеомиелит костей черепа, гнойный острый и хронический отит, мастоидит, гнойные процессы в глазнице, придаточных пазухах носа) по мозговым и диплоическим венам. Кроме того, флебиты и тромбозы синусов твердой мозговой оболочки могут возникать гематогенно при тромбофлебите вен конечностей или малого таза и при септических процессах. Тромбоз синусов мозга иногда сопровождается тромбофлебитом ретинальных вен, гнойным менингитом, абсцессами мозга и др. Тромбоз синусов может возникать также при хронических инфекциях (туберкулез), злокачественных опухолях и других заболеваниях, протекающих с кахексией, у истощенных больных и в старческом возрасте.
Клинические проявления. Субфебрильная или иногда очень высокая стабильная либо колеблющаяся температура тела, головная боль, рвота, лейкоцитоз в крови, повышение внутричерепного давления. При тромбозе синусов конвекситальной поверхности мозга преобладают общемозговые симптомы, синусов основания мозга — признаки поражения черепных нервов. Развиваются сонливость, иногда, наоборот, двигательное беспокойство, бессонница, бред, эпилептические припадки, ригидность шейных мышц, симптом Кернига, гиперестезия к зрительным, слуховым и кожным раздражителям, иногда тризм. Очаговые симптомы поражения головного мозга соответствуют локализации синуса. Отмечаются отечность, цианоз лица или области сосцевидного отростка. На глазном дне определяются расширение вен, отек дисков зрительных нервов. Цереброспинальная жидкость прозрачная или ксантохромная, иногда с примесью эритроцитов; отмечается умеренный плеоцитоз. Септические тромбозы синусов твердой мозговой оболочки проявляются ознобом, очень высокой ремиттирующей температурой. При тромбозе верхнего саги™ь"°™ ™_Т са возникают эпилептические припадки моторного типа, геми- и парапле-
гии или парезы. unrn или сИГМовидного синуса: головная
Симптомы тромбоза поперечного или сиг ческая темпСратура,
боль, брадикардия, иногда двоение вп^зНОе и даже коматозное состо-
озноб оглушенность, переходящая в ">"«£ установка головы с на
яние,'иногда бред и «^»е««е^^^^
клоном в больную сторону, менингеальн^ые ^ возникают отек ткани,
| процесс может вовлекаться яремная вена, у т
20- ] 11

 окружающей вену, и признаки поражения языкоглоточного, блуждающего добавочного и подъязычного нервов.
окружающей вену, и признаки поражения языкоглоточного, блуждающего добавочного и подъязычного нервов.
Симптомы тромбоза кавернозного синуса: экзофтальм, отек и венозная гиперемия век, глазниц, лба, корня носа, расширение вен глазного дна (застойные явления), боль и гиперестезия в области иннервации верхней ветви тройничного нерва, хемоз конъюнктивы, офтальмоплегия — паралич или парез мышц, иннервируемых III, IV, VI черепными нервами, оглушенность, бред, иногда коматозное состояние, нарушения обмена и эндокринных функций.
Осложнения: гнойный менингит, метастатические абсцессы в легких, септическая пневмония.
Тромбофлебит вен мозга. При тромбофлебите вен мозга повышается температура до субфебрильных цифр с периодическими подъемами до 38— 39 °С. Больные жалуются на головную боль, тошноту, рвоту. Наблюдаются оглушенность, сопорозное состояние, эпилептические припадки, парез конечностей; на глазном дне — отек и расширение вен; в крови — лейкоцитоз; в цереброспинальной жидкости — небольшой плеоцитоз, увеличение количества белка и положительные белковые реакции, иногда примесь эритроцитов.
Лечение. Направлено на борьбу с воспалительным процессом, тромбообразованием и сосудисто-ликворной дисциркуляцией. При венозных кровоизлияниях применяют викасол, препараты кальция, рутин, аскорбиновую кислоту, внутривенное введение 5 мл 0,25—0,5 % раствора новокаина и дегидратирующие средства (фуросемид, маннитол, глицерин). Уменьшают застойные явления в венах гливенол (по 0,2 г 3—4 раза в день или 1 капсуле 0,4 г 2 раза в день в течение нескольких недель), эскузан (15 капель 3 раза в день). Применяют антикоагулянты (фенилин, синкумар, гепарин) при тромбозах и тромбофлебитах мозговых вен. Противопоказаниями являются ксантохромия в цереброспинальной жидкости, септические состояния. Назначают ацетилсалициловую кислоту, бутадион. Целесообразны десенсибилизирующие средства (димедрол, пипольфен). Показаны пиявки на сосцевидные отростки. При тромбофлебитах мозговых вен проводится противоинфекционная терапия (антибиотики, сульфаниламидные препараты). При наличии показаний применяют противосудорожные средства (барбитураты, сибазон), назначают анальгетики, сердечные, седа-тивные препараты. При гнойных процессах в поперечной и сигмовидной пазухах показано оперативное вмешательство.
10.5. Нарушения спинального кровообращения
Сосудистое поражение спинного мозга может быть обусловлено рядом факторов.
Патология аорты может быть следствием ее атеросклероза или коарк-таиии. Атеросклероз аорты характеризуется медленно развивающимися признаками недостаточности кровоснабжения нижних конечностей (синдром Лериша, перемежающаяся хромота, ишемическая невропатия седа-лишного нерва).
При коарктации аорты отмечаются признаки артериальной церебраль-
гипертензии, сегментарные диапедезные геморрагии, изредка синдром
Броун-Секара, ишемические явления в спинном мозге ниже уровня стеноза.
Аномалия спинальных сосудов (аневризмы, варикозы) проявляется резкой корешковой болью, очаговыми спинальными симптомами варьирующими в зависимости от уровня поражения. Протекает с ремиссиями и экза-цербациями, носит прогрессирующий характер. Остеохондроз межпозвонковых дисков.
Острые нарушения спинального кровообращения по ишемическому типу Чаще возникают в нижних отделах спинного мозга, реже - в шейном' Провоцирующие факторы — легкая травма, физическое напряжение, резкое движение, прием спиртных напитков, охлаждение. Развиваются ин-сультообразно в течение от 1 ч до суток, иногда ночью во время сна. Клинические проявления зависят от уровня поражения. Двигательные расстройства сочетаются с чувствительными (сегментарные в зоне поражения, ниже — проводникового типа). Патогенетически их связывают с компрессией или раздражением передней спинальной или радикуломедуллярной артерии (чаще артерии Адамкевича), дегенеративно-измененным диском или остеофитом.
Дата публикования: 2014-11-18; Прочитано: 1222 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
