 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Диагностические операции 8.14.1. Люмбальная пункция
|
|
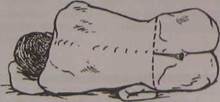
Поясничный прокол производится с различными целями: получение це-;пинальной жидкости для ее анализа, определение внутричерепного лия и проходимости субарахноидальных пространств, выполнение,графии, с лечебной целью (для извлечения цереброспинальной жид-
кости и снижения таким образом f^f^^^^Zl^
лечебных препаратов). Пункция <&™™п*™™*"оъ Больного укладыва-
между остистыми отростками LIT,-L,V ~v ногами. Голова больного
ют на бок с согнутыми и пРиведенныМИЛ*)"ной горизонтальной плоское-
также несколько согнута и Располагае™**°Ми отростками L1V-LV поэвон-
ти с туловищем. Промежуток между ост"с™^юшей гребни подвэд<
ков располагается на уровне линии соединя^ющей *v ш дез1
костей (рис. 8.23, 8.24). После обработки кожи ^

|
| 3 I |
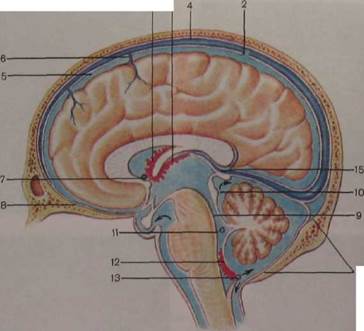
Рис. 8.23. Циркуляция цереброспинальной жидкости (схема).
| Рис. 8.24. Люмбальная пункиия в положении больного на боку (а) и сидя |
 1 — сосудистое сплетение III желудочка; 2 — грануляции паутинной оболочки головного мозга; 3 — сосудистое сплетение бокового желудочка; 4 — верхний сагиттальный синус; 5 — подпаутинное пространство; 6 — мозговая вена; 7 — межжелудочковое отверстие; 8 — паутинная оболочка головного мозга; 9 — водопровод мозга; 10 — моэжечково-мозговая цистерна; 11 — латеральная апертура IV желудочка; 12 — сосудистая основа IV желудочка; 13 — срединная апертура IV желудочка; 14 — твердая оболочка головного мозга; 15 — большая мозговая (галенова) вена,
1 — сосудистое сплетение III желудочка; 2 — грануляции паутинной оболочки головного мозга; 3 — сосудистое сплетение бокового желудочка; 4 — верхний сагиттальный синус; 5 — подпаутинное пространство; 6 — мозговая вена; 7 — межжелудочковое отверстие; 8 — паутинная оболочка головного мозга; 9 — водопровод мозга; 10 — моэжечково-мозговая цистерна; 11 — латеральная апертура IV желудочка; 12 — сосудистая основа IV желудочка; 13 — срединная апертура IV желудочка; 14 — твердая оболочка головного мозга; 15 — большая мозговая (галенова) вена,
цирующим раствором (спирт, гебитан) производят анестезию кожи и мягких тканей (2-3 мл 0,5 % раствора новокаина). Для пункции используется специальная игла диаметром 0,5-1 мм и длиной 9-12 см Иглу со встав ленным в нее мандреном продвигают строго в сагиттальной плоскости и несколько кверху соответственно промежутку между остистыми отростками. Момент прокола твердой мозговой оболочки хирург определяет по ощущению «проваливания» иглы. Игла продвигается на несколько миллиметров глубже, затем извлекается мандрен, и из иглы вытекает цереброспинальная жидкость. При продвижении иглы в субарахноидальное пространство может возникнуть резкая боль, если игла касается конского хвоста В этом случае надо осторожно изменить положение иглы. К игле подсоединяется трубка для измерения давления. В норме в положении лежа оно колеблется от 100 до 180 мм вод.ст. При наличии показаний проводятся ник- вородинамические пробы. После этого извлекается 2-3 мл цереброспинальной жидкости для проведения лабораторных исследований (определение количества белка, клеточного состава, реакции Вассермана и др.).
С лечебной целью, особенно после нейрохирургических операций, может извлекаться различное количество жидкости (до 10—15 мл).
Ликвородинаминеские пробы производятся зля определения проходимости субарахноидального пространства спинного мозга.
Проба Квекенштедта заключается в сдаатении вен шеи, вследствие чего повышается внутричерепное давление. При отсутствии блока ликвор-ных пространств выше уровня пункции одновременно отмечается повышение давления в манометрической трубке, подсоединенной к пункционной игле (отрицательная проба Квекенштедта).
Если имеется затруднение в циркуляции цереброспинальной жидкости, отмечается медленный незначительный подъем давления на люмбаль-ном уровне. При полном блоке субарахноидального пространства изменения давления в манометрической трубке в ответ на (давление вен шеи во-обше не происходит (положительная проба Квекенштедта). Аналогичный результат может быть получен при сгибании головы больного, что также приводит к затруднению ликворного оттока из полости черепа и повышению интракраниального давления.
Дополнительная информация о проходимости субарахноидального пространства спинного мозга может быть получена при надавливании на брюшную стенку больного - проба Стуккея, что также приводит к повышению ликворного давления вследствие затруднения оттока из вен брюшной полости и спинномозгового канала. При олоке л^я°р^в0J^oe странства на шейном или грудном уровне при пробе т\кк. давление на поясничном уровне будет повышаться, в то время как при (давлении вен шеи (проба Квекенштедта) оно будет неизменным.
8.14.2. Субокципитальная пункция
| Она положении больного, образом. Выбривают-дезинфицируется. При резко |
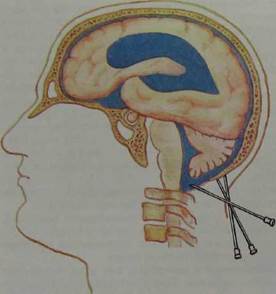
Субокципитальная пункция (пункция днтся с диагностическом целью введения лекарственных средств И может выполняться как в лежачем, * убокципитальная пункция ся волосы в шейно-затылочной области

|
| Рис. 8.25. Субокципитальная пункция. |
согнутой голове больного определяются наружный затылочный бугор и остистый отросток II шейного позвонка. Посередине расстояния между ними производится анестезия кожи. Игла вводится строго в сагиттальной плоскости до тех пор, пока конец ее не упрется в затылочную кость. По мере погружения иглы производится анестезия мягких тканей раствором новокаина. После того как игла упрется в кость, ее надо несколько извлечь и конец ее сместить вниз в направлении затылочной цистерны. Такое перемещение иглы производится до тех пор, пока ее конец не опустится ниже края затылочной кости (рис. 8.25). При продвижении иглы внутрь хирург испытывает эластическое сопротивление в момент прокола атлантоокципитальной мембраны. При попадании конца иглы в большую цистерну после извлечения мандрена из иглы начинает вытекать цереброспинальная жидкость.
Выполнение субокципитальной пункции требует очень большой осторожности и определенного навыка. При неправильной технике возможны серьезные осложнения, в первую очередь такие, как ранение задней нижней мозжечковой артерии и повреждение продолговатого мозга.
8.14.3. Вентрикулярная пункция
Пункция боковых желудочков мозга осуществляется с диагностической целью (получение цереброспинальной жидкости для исследования, измерение интракраниального давления); для выполнения вентрикулографии (контрастирование желудочков мозга с помощью рентгеноконтрастных ве-шеств); выполнения некоторых операций на желудочковой системе с помощью вентрикулоскопа.
Иногда приходится прибегать к вентрикулярной пункции с лечебной целью, чтобы путем извлечения цереброспинальной жидкости снизить внутричерепное давление при нарушении оттока ликвора.из желудочков мозга. Вентрикулярная пункция производится также при установке системы наружного дренирования желудочков мозга или выполнении других шунтируюших операций на ликворной системе мозга.

|
| г |

|
| бокового желудочка (а.). |

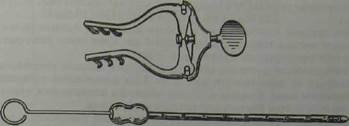
 Рис. 8.26. Расширитель Янсена для разведения кожных краев при вентрикулярной пункции, вентрикулярные канюли.
Рис. 8.26. Расширитель Янсена для разведения кожных краев при вентрикулярной пункции, вентрикулярные канюли.

Рис. 8.27. Пункция переднего и заднего рогов
Чаше производится пункция переднего или заднего рога бокового же- лудочка.
При пункции переднего рога бокового желудочка производится линейный разрез мягких тканей длиной около 4 см. Края кожи разводятся с помощью ранорасширителя Янсена (рис. 8.26).
Накладывается фрезевое отверстие, которое должно располагаться на 2 см кпереди от коронарного шва и на 2 см латеральнее средней линии (сагиттального шва). Твердая мозговая оболочка вскрывается крестообразно и в мозг вводится канюля для вентрикулопункции.
Канюлю продвигают параллельно сагиттальной плоскости в направлении внутреннего слухового прохода. В норме у взрослых передний рог располагается на глубине 5—5,5 см. При гидроцефалии это расстояние может существенно сокращаться.
Для пункции заднего рога фрезевое отверстие накладывают на 3 см латеральнее и на 3 см выше наружного затылочного бугра. Канюли погружают в мозг в направлении верхненаружного края глазницы. В норме задний рог располагается на глубине 6—7 см (рис. 8.27).
| Глава 9 |
Щ ПРИНЦИПЫ ЛЕЧЕНИЯ НЕВРОЛОГИЧЕСКИХ БОЛЬНЫХ
9.1. Общие принципы консервативного лечения
Характер заболевания нервной системы, особенности его течения и тяжесть состояния пациента определяют терапевтическую тактику для каждого больного. В связи с этим максимально быстро необходимо решить вопрос о целесообразности лечения в условиях специализированного стационара или возможности проведения амбулаторного лечения. Больные с острой черепно-мозговой и спинальной травмами, острыми расстройствами мозгового кровообращения, острыми инфекционными поражениями нервной системы, эпилептическим статусом нуждаются в экстренной госпитализации. По возможности их необходимо направлять в реанимационные или нейрореанимационные отделения и лечить до стабилизации состояния. Нуждаются в экстренной госпитализации больные с нарушениями витальных функций. Больных с первичными и вторичными менингитом, энцефалитом и другими острыми инфекциями нервной системы следует госпитализировать в инфекционный стационар, за исключением пациентов с туберкулезным менингитом, нуждающихся в помещении во фтизиатрическое отделение, а также больных с вторичными гнойными менингитами, возникшими на фоне гнойных поражений тканей лица, внутреннего уха, ротовой полости, придаточных пазух носа. Таких пациентов следует направлять в соответствующее отделение (стоматологическое, оториноларингологическое), где имеется возможность оперативной санации первичного очага инфекции.
Больные с острой черепно-мозговой или спинальной травмой, а также с подозрением на суб- или эпидуральную хроническую гематому должны направляться в нейрохирургическое отделение для динамического наблюдения и при необходимости проведения нейрохирургического лечения. В нейрохирургическое отделение госпитализируют пациентов со спонтанными субарахноидальными кровоизлияниями, внутричерепными гематомами и кровоизлияниями в мозжечок. Учитывая, что на догоспитальном этапе, а также при поступлении в стационар не всегда оказывается ™шож- ной точная диагностика этих состояний, указанный контингент больных может быть госпитализирован в неврологические или Реанима«и™нь'е отделения многопрофильной больницы с последующим переводом в рохирургический стационар.
| — в яв-окна», |
Больные с острыми нарушениями мозгового дающиеся в нейрохирургическом лечении, госпитализируются ционное (нейрореанимационное) отделение, при отсутствии неврологическое отделение. Учитывая, что макет— ляется терапия инсульта, проводимая в период т.е. в первые 3-6 ч, госпитализация должна осуществляться в кр*. сроки. При этом лечение должно начинаться уже на догоспитально
 Необходимо помещение в неврологический стационар больных со
Необходимо помещение в неврологический стационар больных со
сим болевым синдромом, в частности вследствие различных по этио- поражений позвоночника. Нуждаются в помещении в неврологичес- дагение также больные с хроническими заболеваниями центральной и периферической нервной системы, у которых отмечено ухудшение течения заболевания или наступает обострение патологического процесса. В стационар направляются больные, которых для уточнения диагноза необходимо постоянно наблюдать и для проведения комплексного лаборатор-но-инструментального обследования. В ряде случаев госпитализация может быть обусловлена причинами социального характера — трудностями проведения лечения в домашних условиях, невозможностью оказания полноценного ухода.
Ограничены показания к госпитализации при терминальных состояниях больных с глубоким угнетением сознания и витальных функций, наличием тяжелых некурабельных заболеваний (поздние стадии онкологических заболеваний с множественными метастазами, раковой интоксикацией; тяжелая степень деменции).
Лечение больного в стационаре должно проводиться на основании полноценного и всестороннего инструментально-лабораторного обследования, объем которого определяется характером заболевания и тяжестью состояния больного. Наличие сопутствующих заболеваний, осложнений основного патологического процесса требует участия врачей смежных специальностей.
Необходимо учитывать высокий риск развития у больных, длительно находящихся в лежачем положении, пролежней, пневмонии, инфекций мо-чевыводяших путей. В связи с этим необходимы регулярный туалет кожных покровов, использование противопролежневых матрасов, пассивной и активной дыхательной гимнастики, контроль за мочеотделением и дефекацией. Важно предупреждать развитие тромбоза глубоких вен ног у длительно лежащих больных, с этой целью может быть использован пневмомассаж нижних конечностей, в последующем — при переводе больного в вертикальное положение — тугое бинтование голеней эластичным бинтом. Важнейшим моментом ухода за тяжелым больным, находящимся в бессознательном состоянии, с расстройствами глотания, является правильное кормление. Вводить питательные растворы можно парентерально; кроме того, существуют комплексы для введения через назогастральный зонд, включающие питательные вещества, поливитамины, ферментные добавки.
В максимально ранние сроки следует начинать проведение реабилитационных мероприятий, направленных на восстановление нарушенных двигательных функций. Так, начиная с первых дней острого периода инсульта, необходимо начинать лечение положением, придавая пораженным конечностям положение, предупреждающее формирование контрактур. По мере стабилизации состояния, при нормализации показателей центральной ге-
пшмики в комплекс лечебных мероприятий включаются лечебный массаж, пассивная, а затем активная гимнастика. Могут быть использованы электростимуляция паретичной мускулатуры, лечебные мероприятия,
данные на применении биологической обратной связи. Определенный
да, в основном при вялых парезах, оказывают физиотерапия (электро-
ез прозерина, препаратов кальция) и рефлексотерапия.
После окончания курса лечения в неврологическом или нейрохирурги-ационаре многие пациенты нуждаются в продолжении лечения в
условиях восстановительно-реабилитационных отделений. В первую оче редь это касается лиц с расстройствами двигательных функций и реме,,,-,„ нарушениями. Лечение таких больных должно включать (помимо мед ментозного) широкое использование лечебной гимнастики в том чис te i применением тренажеров, массажа, физиотерапии. В последующем при наличии стойкого двигательного дефицита, может понадобиться ортопеди ческая коррекция имеющихся нарушений. Лечение нарушений речи проводится совместно со специалистом-логопедом. Лечение также может пр диться в санаторно-курортных условиях. Предпочтительными являются санатории средней полосы России, предгорий Кавказа. Нежелательно направление пациентов в места с чрезмерно жарким и влажным климатом особенно в жаркое время года.
Проведение лекарственной терапии требует детального учета особенностей фармакодинамики препарата, с одной стороны, и чувствительности организма больного к медикаментам — с другой. Следует помнить о том, что одновременное применение препаратов из различных фармакологических групп может усиливать их действие (например, использование седатив-ных средств и клофелина может приводить к значительному снижению артериального давления, использование аминазина увеличивает обезболивающий эффект анальгина), что позволяет добиваться оптимального терапевтического эффекта при использовании низких доз препаратов. Вместе с тем возможно развитие нежелательных побочных эффектов при одновременном назначении ряда препаратов, например возникновение спутанности сознания при одновременном применении карбамазепина и амитрипти-лина. Необходимо учитывать, что у больных с нарушением функции печени, почек, у лиц старческого возраста замедляется катаболизм ксенобиотиков, нарушается их выведение из организма. Следствием этого является повышение концентрации в крови лекарственных препаратов и возрастание риска передозировки, что требует применения их в меньших дозах.
При медикаментозном лечении неврологических больных очень важна проблема моно- или политерапии. В большинстве случаев не является оправданным одновременное применение препаратов одной и той же или сходных фармакологических групп (например, двух и более антиагрегантов, анальгетиков, вазодилататоров). В этом случае увеличивается нагрузка на печень и почки, возникает угроза аллергизации организма, в то время ка* терапевтическая эффективность возрастает в меньшей степени чем если бы терапия проводилась одним из препаратов, но в больших дозах ш в комбинации с потенцирующими его действие nPenaPaTaM"^r"Xb 'fX Кроме того, в подобных случаях значительно осложняется контроль за ф фективностью проводимого лечения. Вместе с тем в ^"2™*^ ности при эпилепсии, если отсутствует эффект от >«™^™JSS кая эффективность увеличивается при комбинированном применении и более препаратов различного действия. мрпиишентОзного лечения во
Качество и эффективность проводимого мадикямеяшног многом зависят от формы введения препарата в °Рга""™-^£,,, ях (инсульт, черепно-мозговая травма, ^SS^P^ мозга и его оболочек) максимальный эФФект^™Г^карственныЛ, ном, а именно внутривенном введении »^™^и™»Р^5да '"" Это способствует быстрому достижению «^C"M^™ Цел, парата в крови, «ереброспинаяь^^^^ ность эндолюмбального введения лекарственншд 1
случаев оказывается сомнительной. В острых стадиях заболеваний (приступ мигрени, болевые синдромы, связанные с дегенеративными поражениями позвоночника) возможно пероральное назначение жидких форм препаратов или их ректальное (после очистительной клизмы) введение.
Последний способ имеет значительное преимущество у пациентов с нарушениями глотания, повторной рвотой, язвенной болезнью желудка При лечении хронических заболеваний, при необходимости длительного на протяжении нескольких месяцев или лет, приема препаратов, желательно использовать пролонгированные лекарственные формы, например медленно высвобождающиеся таблетированные формы трентала, нифедипина. Современная неврология включает в свой терапевтический арсенал обширный набор немедикаментозных методов лечения. Они широко используются, в частности, при лечении пациентов с заболеваниями периферической нервной системы (неврологические синдромы дегенеративных поражений позвоночника, поли- и мононевриты и невропатии). Для купирования болевых синдромов применяются электропроцедуры (токи Берна-ра, диадинамические токи, электрофорез анальгетиков). Эффективно использование различных методик рефлексотерапии (традиционная акупунктура, лазеротерапия), начиная с острейшего периода заболевания. Следует помнить о том, что перед началом физиотерапевтического лечения необходимо обязательно исключить наличие сопутствующих заболеваний, являющихся противопоказанием для использования указанных методов лечения (онкологические заболевания, тяжелая патология миокарда). По мере купирования болевого синдрома назначаются ультразвуковая терапия, фоно-форез лекарственных препаратов. При дегенеративных поражениях позвоночника широко используются методы мануальной терапии, сухого и подводного вытяжения позвоночника. Последние методы лечения следует использовать в условиях специализированного стационара. При нарушении биомеханики позвоночника, наличии функционального блока в позвоночных двигательных сегментах, расстройствах осанки необходимо использование лечебной гимнастики, массажа, применяются лечебные пояса, корректоры осанки.
Учитывая, что развитие многих неврологических заболеваний сопровождается формированием астеноневротических, астенодепрессивных реакций, расстройствами сна, нарушениями эмоциональной сферы, в комплекс лечебных мероприятий необходимо включать седативные препараты или малые транквилизаторы (валериана, бромиды, пустырник, феназепам, другие производные бензодиазепинового ряда), антидепрессанты (амит-риптилин, анафранил), биогенные стимуляторы (женьшень, элеутерококк, лимонник). Часто оказывается необходимым использование снотворных препаратов (нитразепам, барбитураты). Вместе с тем, помимо фармакологической терапии, исключительное значение в данных ситуациях приобретает роль врача, задачей которого является проведение разъяснительных бесед с больным, поддержание в нем чувства оптимизма, уверенности в собственных силах, формирование правильного отношения к своему состоянию. Существование прочного психологического контакта между врачом и пациентом является важной составной частью лечебного процесса.
Больные, перенесшие тяжелое неврологическое заболевание, нуждаются в рациональном трудоустройстве, многие из них вынуждены прекратить трудовую деятельность, нуждаются в постороннем уходе. Часто необходим пересмотр сложившихся до заболевания бытовых стереотипов (осо-
бенности суточного режима, характер питания, наличие вредных привычек), что в сочетании с превентивной лекарственной терапией лежит в основе вторичной профилактики неврологических заболеваний.
Дата публикования: 2014-11-18; Прочитано: 1008 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
