 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Общие принципы хирургического лечения 9.2.1. Операции на черепе и головном мозге 4 страница
|
|
При ограниченных латеральных полушарных гематомах сознание обычно нарушено не так глубоко. Состояние больных сначала стабилизируется, а затем улучшается: сознание становится ясным, уменьшаются вегетативные расстройства, исчезают признаки вторичного стволового синдрома, постепенно уменьшаются очаговые симптомы. Вслед за периодом ранней мышечной гипертонии и гипотонии (чаще с 3-й недели заболевания) начинает формироваться поздняя гемиплегическая гипертония спастического типа с характерной позой Вернике — Манна (сгибание предплечья, пронация и сгибание кисти, сгибание пальцев, разгибание бедра и голени).
Субарахноидальное кровоизлияние. Чаще возникает вследствие разры
ва аневризмы сосудов основания мозга, реже — при гипертонической бо
лезни, атеросклерозе сосудов головного мозга или других сосудистых за
болеваниях. У части больных до развития кровоизлияния наблюдаются
приступы ассоциированной мигрени в виде острых болей в лобно-глаз-
ничной области в сочетании с признаками пареза глазодвигательного
нерва. Изредка предвестником субарахноидального кровоизлияния явля
ются головокружение, «мелькание» в глазах, шум в голове. Развитие суб
арахноидального кровоизлияния обычно бывает острым, без предвестни
ков. Появляется резкая головная боль («удар в затылок», «распростране
ние в голове горячей жидкости»), которая вначале может быть локальной
(в области лба, затылка), затем становится разлитой. Нередко боль отме
чается в шее, межлопаточной области. Одновременно с головной болью
возникают тошнота, рвота, кратковременное или длительное расстройство
сознания, психомоторное возбуждение. Возможны эпилептические при
падки. Быстро развиваются менингеальные симптомы (ригидность шеи
ных мышц, симптомы Кернига, Брудзинского и др.), светобоязнь. Очаго
вая мозговая симптоматика на начальном этапе кровоизлияния выявляет
ся не всегда однако при разрыве базальных артериальных аневризм воз
можны признаки поражения черепных нервов, особенно глазодвигатель
ных, иногда зрительного нерва или зрительного перекреста. Отмечаеая
повышение температуры тела. Могут быть дыхательные и сердечно-сосу
дистые раССТрОЙСТВа. к unwnam \u\c
С целью уточнения диагноза при подозрении на сУбаРа~Гол в кровоизлияние через несколько часов производится поясничный прокол в положении больного лежа на боку с подтянутыми к животу н»™* Жидкость (3-10 мл) следует выпускать осторожно, препятствуя ее быстр ощ вытеканию с помощью мандрена. При внутричерепном в частности;и субарахноидальном, кровоизлиянии иереброспинал^ьная жидкость в
ет под повышенным давлением, она кровянистая. Чтобы «™"™^££:
чие в ней случайной.путевой» крови, спинномозговую жидкоеь-об ют небольшими порциями в разные пробирки. В случае, ране» эпидуральных вен она в каждой последующей ПР^«Р«"* ^'' '.' сверяется, тогда как при субарахноидальном кровоизлиянии ЦВМ
Н 1

|
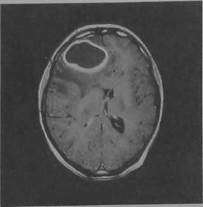
Рис. 10.21. Компьютерная томограмма при кровоизлиянии в мозг.
всех пробирках будет равномерным Полученную жидкость необходимо центрифугировать, при этом в случаях внутричерепного кровоизлияния жидкость над осадком из форменных элементов крови оказывается ксантохромной. С 3-го дня в ней обнаруживается нейтрофильный плеоцитоз, с 5—6-го дня увеличивается число лимфоцитов и мононук-леаров. Субарахноидальные кровоизлияния при аневризмах сосудов мозга могут рецидивировать.
Данные лабораторных и функциональных исследований. При геморрагическом инсульте с помощью офтальмоскопии иногда выявляются кровоизлияния в сетчатку глаз, признаки гипертонической ретинопатии. При исследовании цереброспинальной жидкости обнаруживается примесь крови. При ангиографии можно обнаружить смещение интрацеребральных сосудов или наличие так называемой бессосудистой зоны, аневризмы мозговых сосудов. Компьютерная и магнитно-резонансная томография позволяет визуализировать наличие в полости черепа характерной для геморрагического очага зоны повышенной плотности тканей уже в острейшей стадии геморрагического инсульта (рис. 10.21). При этом можно определить локализацию и размер гематомы (рис. 10.22; 10.23).
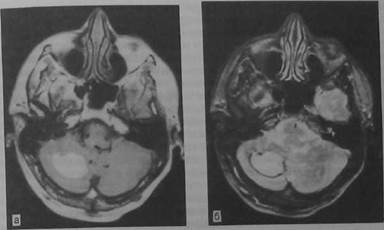
Рис. 10.23. Геморрагический инсульт. Гематома мозжечка. МР-томограмма в Т,- и Т2-режиме (а, б).
10.2.2.3. Консервативное и хирургическое лечение
мозгового инсульта
Лечебные мероприятия при ОНМК следует начинать как можно раньше.

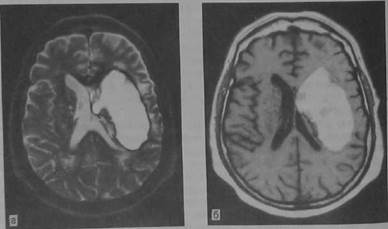
Рис 10 22 Геморрагический инсульт. Обширная гематома в медиальных структурах левого полушария. МР-томограмма в Ti- и Т2-режиме (а, б).
нейрососудистыи стационар в "^Р^^астоту сочетания сосудис
реанимационное отделение. Учитывая высокую часто> > требуется
того поражения головного мозга и серди о -™- шц. У^
консультация кардиолога. По возможно с тц нейрохирУргичес-
следует решить вопрос о «е0™М°'™ зац„я больных в состоянии глу-
кого лечения. Нецелесообразна гмпитализац ^^ органическои
бокой комы с расстройствами витальнь* ^"J, заболеваниями, деменцией, некурабельными °нкмогичесиши зао ■ 0К0НЧания остро-
Больным с ПНМК необходим "^те™Онарное лечение показано в
го периода и стабилизации ^^^лопатии тяжелого гипертоническо-
случае острой гипертонической эниефалопат»• Ц1Ш служат также
го криза, повторных ТИА. Покам™е;'аХлаторных условиях терапии и отсутствие эффекта от проводимой в амьул^тор и_бс обострение сопутствующих заболеваний в частное _ дифференцирован^
Существуют два основных направоен. "Я^Й нМ „шемическии) ное. зависящее от характера инсульта (геморрагич^ ^ поддержание в„.
и недифференцированное (базисное) н н
тальных функций и коррекцию «меостаза. Коррекция деятель-
Недифференцированн о е л е i е направЛена на КОН-
ности сердечно-сосудистой системы в первую очер
 гроль артериального давления. Цифры его должны на 15—25 мм рт.ст п вышать привычные для больного. Следует избегать резкого снижения арт риального давления во избежание развития синдрома обкрадывания. Гнп тензивная терапия включает в себя применение бета-адреноблокаторов (анаприлин, атенолол), блокаторов кальциевых каналов (как краткосроч ного действия — нифедипин, так и пролонгированных — амлодипин), диу-ретнков (фуросемид), при необходимости — ингибиторов АКФ (капто'прил эналаприл). При невозможности или неэффективности перорального приема препараты вводят внутривенно капельно под контролем артериального давления. При развитии артериальной гипотензии назначают кардиотони-ческие средства (мезатон, кордиамин), при отсутствии эффекта — внутривенное введение кортикостероидов (гидрокортизон, дексаметазон). При наличии показаний проводят коррекцию нарушений коронарного кровообращения, остро возникших нарушений сердечного ритма и проводимости и сердечной недостаточности.
гроль артериального давления. Цифры его должны на 15—25 мм рт.ст п вышать привычные для больного. Следует избегать резкого снижения арт риального давления во избежание развития синдрома обкрадывания. Гнп тензивная терапия включает в себя применение бета-адреноблокаторов (анаприлин, атенолол), блокаторов кальциевых каналов (как краткосроч ного действия — нифедипин, так и пролонгированных — амлодипин), диу-ретнков (фуросемид), при необходимости — ингибиторов АКФ (капто'прил эналаприл). При невозможности или неэффективности перорального приема препараты вводят внутривенно капельно под контролем артериального давления. При развитии артериальной гипотензии назначают кардиотони-ческие средства (мезатон, кордиамин), при отсутствии эффекта — внутривенное введение кортикостероидов (гидрокортизон, дексаметазон). При наличии показаний проводят коррекцию нарушений коронарного кровообращения, остро возникших нарушений сердечного ритма и проводимости и сердечной недостаточности.
Контроль за функцией органов дыхания включает обеспечение проходимости дыхательных путей: туалет полости рта и носа, удаление секрета и рвотных масс из верхних дыхательных путей при помощи отсоса. Возможны интубация и перевод пациента на искусственную вентиляцию легких. При развитии отека легких требуется введение сердечных гликозидов (кор-гликон, строфантин), диуретиков. В случае тяжелого инсульта с первых суток следует начинать введение антибиотиков широкого спектра действия (синтетические пенициллины, цефалоспорины) для профилактики пневмонии. С целью профилактики застойных явлений в легких необходимо в максимально ранние сроки начинать активную и пассивную (включая переворачивание с бока на бок) дыхательную гимнастику.
Для поддержания гомеостаза требуется введение адекватного количества солевых растворов (2000—3000 мл в сутки в 2—3 приема): Рингера— Локка, изотонического раствора хлорида натрия, 5% раствора глюкозы, при этом необходимо контролировать диурез и экспираторные потери жидкости. Учитывая, что у больных с инсультом нередко развивается ацидоз, показано применение 4—5 % раствора бикарбоната натрия, 3,6 % раствора трисамина (под контролем показателей КОС). При необходимости корригируется содержание в крови ионов калия и хлора. В остром периоде инсульта больные должны получать диету, богатую витаминами и белками, с низким содержанием глюкозы и животных жиров. При нарушениях глотания пища вводится через назогастральный зонд.
Борьба с отеком головного мозга включает применение кортикостероидов, в первую очередь дексазона (16—24 мг в сутки, 4 введения) или пред-низолона (60—90 мг в сутки). Противопоказанием к их применению являются некупируемая артериальная гипертензия, геморрагические осложнения, тяжелые формы сахарного диабета. Показан глицерол per os, а также внутривенное капельное введение осмотических диуретиков (15 % раствор маннитола, реоглюман) или салуретиков (фуросемид).
Контроль за вегетативными функциями включает регуляцию деятельности кишечника (богатая клетчаткой и молочнокислыми продуктами диета, при необходимости — применение слабительных препаратов, очистительные клизмы) и мочеиспускания. При необходимости проводится катетеризация мочевого пузыря, назначение уросептиков с целью профилактики восходяшей инфекции мочевыводящих путей. С первых суток требуется регулярная обработка кожных покровов антисептическими препарата-
ми для предупреждения пролежней, желательно использование функциональных противопролежневых матрасов. При гипертермии — применение антипиретиков.
Дифференцированное лечение. Основные направления дифференцированной терапии острых нарушений мозгового кровообращения — восстановление адекватной перфузии в зоне ишемической полутени и ограничение размеров очага ишемии, нормализация реологических и свертывающих свойств крови, защита нейронов от повреждающего действия ишемии и стимуляция репаративных процессов в нервной ткани.
Одним из наиболее эффективных методов лечения является гемодилю-ция — введение препаратов, уменьшающих уровень гематокрита (до 30— 35 %). Для этого используется реополиглюкин (реомакродекс), суточный объем и скорость введения которого определяются как показателями гематокрита, так и уровнем артериального давления и наличием признаков сердечной недостаточности. При невысоком артериальном давлении возможно применение полиглкжина или солевых изотонических растворов. Одновременно внутривенно назначаются растворы эуфиллина, пентоксифилли-на (трентал), ницерголина (сермиона). При отсутствии нарушений сердечного ритма применяется винпоцетин (кавинтон). По мере стабилизации состояния больного внутривенное введение препаратов заменяется перо-ральным приемом. Наиболее эффективными являются ацетилсалициловая кислота (1—2 мг/кг массы тела), желательно использовать формы препарата, оказывающие минимальное отрицательное действие на слизистую оболочку желудка (тромбоасс); пентоксифиллин, циннаризин, продектин (ан-гинин).
В случае нарастающего тромбоза мозговых артерий, при прогредиент-ном течении инсульта, кардиогенной эмболии показано применение антикоагулянтов. Гепарин вводится внутривенно в суточной дозе 10—24 тыс. ЕД или подкожно по 2,5 тыс. ЕД 4-6 раз в сутки. При применении гепарина необходим обязательный контроль коагулограммы и времени кровотечения Противопоказаниями к его использованию, так же как и тромболити-ков является наличие источников кровотечений различной локализации (язвенная болезнь желудка, геморрой), стойкая некупируемая гипертензия (систолическое давление выше 180 мм рт.ст.), тяжелые расстройства сознания. При развитии ДВС-синдрома, в связи со снижением уровня антитромбина III показано введение нативной или свежезамороженной плазмы крови. После прекращения введения гепарина назначаются антаюагулян-ты непрямого действия (фенилин, синкумар) с контролем показателей
свертывающей системы крови. пг,а*т нгпппь
Установленный характер тромботического инсульта, позволяет исполь
зование в первые часы заболевания тромболитиков (И»"«наза, «рептам
стрептокиназа). В связи с тем что при внутривенном введении Эн™ХбГе
паратов существует высокий риск геморрагических осложнении наио
эффективным способом является направленный ^мб°лизис при котор
препарат под рентгенологическим ™^е» '^™££™
зону тромбоза. Мощное фибринолитическоедействие
нантный тканевый активатор плазминогена, введение коiори
сообразно только в первые часы ^олевани* ями мозговом.
В комплексном лечении больных с острыми н<фу антиаг-
кровообращения показано применение препаратов, оквываюших регантное и вазоактивное действие: блокаторов кальциевых канАл



 топ. флунаризин), вазобрала, танакана. Обосновано применение ангиопро ров: продектина (ангинин). Применение указанных препаратов целе~ сообразно по миновании острой фазы заболевания, а также у больных с
топ. флунаризин), вазобрала, танакана. Обосновано применение ангиопро ров: продектина (ангинин). Применение указанных препаратов целе~ сообразно по миновании острой фазы заболевания, а также у больных с
С целью предупреждения геморрагии в зону ишемии при обширных инфарктах назначается дицинон (этамзилат натрия) внутривенно или внутримышечно.
Исключительно важным является применение препаратов, оказывающих нейротрофическое и нейропротективное действие на мозговую ткань С этой целью используют ноотропил (до 10—12 г в сутки), глицин (1 г в сутки сублингвально), аплегин (по 5,0 мл в 200,0 мл изотонического раствора хлорида натрия внутривенно 1—2 раза в сутки), семакс (по 6—9 мг 2 раза в сутки лнтраназально), церебролизин (10,0—20,0 мл в сутки внутривенно). Применение указанных препаратов способствует более полному и быстрому восстановлению нарушенных функций. В ряде случаев, в частности при глобальной ишемии мозга, возможно использование барбитуратов (тиопентал натрия) для снижения энергетических потребностей мозга в условиях ишемии. Широкое применение данного метода ограничивается выраженным кардиодепрессивным и гипотензивным действием препарата, угнетением дыхательного центра. Определенный эффект дают препараты, ингибирующие процессы перекисного окисления липидов: унитиол, витамин Е, аевит.
Профилактика ишемического инсульта включает в себя коррекцию артериального давления, нормализацию липидного спектра крови, при повышении вязкости крови назначают антиагреганты. Большое значение имеют диетотерапия, дозированная физическая нагрузка, рациональное трудоустройство. Одним из эффективных методов профилактики ишемического инсульта является хирургическая реконструкция артерий, крово-снабжающих головной мозг, в первую очередь сонных, а также позвоночных, подключичных и безымянных артерий. Показанием к проведению операции является выраженный стеноз артерии, проявляющийся преходящими нарушениями мозгового кровообращения. В отдельных случаях возникают показания для восстановления проходимости артерий и при бессимптомно протекающих стенозах.
Дифференцированное консервативное лечение при геморрагическом инсульте. Основным направлением является уменьшение проницаемости сосудистой стенки и предупреждение лизиса сформировавшегося тромба. С целью угнетения фибринолиза и активирования выработки тромбопластина применяется эпсилон-аминока-проновая кислота. На протяжении 3—5 дней внутривенно вводится 50,0— Ус раствора препарата 1 или 2 раза в сутки. Применяют ингибиторы протеолитических ферментов: трасилол (контрикал, гордокс) в начальной дозе 400—500 тыс.ЕД в сутки, затем — по 100 тыс.ЕД 3—4 раза в лень внутривенно капельно. Эффективным гемостатическим препаратом, обладающим низким риском тромбообразования, является дицинон (этамзилат натрия). Для профилактики вазоспазма, осложняющего течение суб-арахноидального кровоизлияния, больным назначается нимотоп.
Хирургическое лечение при геморрагическом
инсульте. Удаление типичных для геморрагического инсульта медиаль-
том, локализующихся в подкорковых узлах, внутренней капсуле,
как правило, не приводит к улучшению состояния больных и су-
щественно не изменяет прогноза. Лишь иногда показания к операции могут возникнуть у больных относительно молодого возраста при нарастании общемозговых и очаговых симптомов после периода относительной стабилизации состояния. В противоположность этому удаление гематом, локализующихся в белом веществе больших полушарий латерально по отношению к внутренней капсуле, как правило, приводит к существенному улучшению состояния больного и регрессу дислокационных симптомов, в связи с чем хирургическое вмешательство при этих гематомах следует считать абсолютно показанным.
Основным методом оперативного лечения с целью удаления внутри-мозговых гематом является краниотомия. При латеральном расположении гематомы с распространением ее на островок мозга наименее травматичным является подход к гематоме через латеральную (сильвиеву) борозду, при этом трепанация проводится в лобно-височной области. Гематомы, локализующиеся в области зрительного бугра, могут быть удалены через разрез в мозолистом теле. При атипичных кровоизлияниях хирургический доступ определяется расположением гематомы в мозге.
Для удаления глубинно расположенных гематом может быть использован метод стереотаксической аспирации. По результатам КТ-исследования определяются координаты гематомы. С помощью стереотаксического аппарата, фиксированного на голове больного, через фрезевое отверстие вводится специальная канюля, подключенная к аспиратору. В просвете канюли находится так называемый винт Архимеда, вращение которого приводит к разрушению и удалению гематомы. Преимущество указанного метода заключается в его минимальной травматичности.
Кровоизлияние в мозжечок может вызвать опасное для жизни сдавле-ние ствола мозга что делает хирургическое вмешательство в данной ситуации необходимым. Над местом расположения гематомы проводится резекционная трепанация задней черепной ямки. Последовательно вскрывается твердая мозговая оболочка и рассекается ткань мозжечка, скопившаяся кровь удаляется путем аспирации и промывания раны.
10.2.2.4. Реабилитация больных, перенесших мозговой инсульт
предапреадени «фор-
| уклады- Yo-3O мин не- ^™™** с ни и дыхательные уп- ^д Желатель- мероприятий (электро-бр^ой связи), масса-занятия с логопедом, ^аня наруШениЙ Xn^mP,J, норма-еологичеСкие свой- |
Реабилитационные мероприятия, направленные мирования контрактур, необходимо ™£™* С этой целью выпрямленную парализованную ладывают в положение супинации с Раименн вается в положение сгибания в коленном и ного сгибания стопы. Такое положение сколько раз в день. В последующем W структором по ЛФК, включающая о ражнения, восстановление ^ченн ным является применение Физио стимуляция, применение методов ^ жа. При наличии речевых нарушении п
Обязательной является ^^^ мозгового кровообращения. С этой ц лизующие артериальное давление, свертывающие крови, ноотропные средства

|
Большинство больных с расстройствами мозгового кровообращения нуждаются в смене трудовой деятельности — переходе на более легкую ра боту, с ограничением физических и эмоциональных нагрузок. Нередко тре- буется установление группы инвалидности.
10.3. Аномалии сосудов головного мозга
К этой группе сосудисто-мозговой патологии относятся врожденные дефекты внутричерепных сосудов — артериальные и реже встречающиеся ар-териовенозные аневризмы, а также артериосинусные соустья. Следствием разрыва стенки этих аномальных сосудистых образований являются кровоизлияния в полость черепа.
10.3.1. Артериальные аневризмы
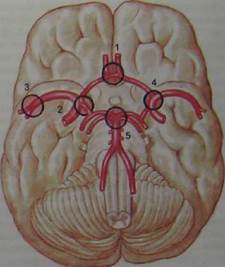
Аневризмы артерий головного мозга представляют локальные выпячивания сосудистой стенки, часто имеющие вид небольшого мешочка, в связи с чем их называют мешотчатыми аневризмами. В них различают сравнительно узкую начальную часть — шейку, а также тело и дно (рис. 10.24). Наиболее типичная локализация аневризм (рис. 10.25) — мозговая часть внутренней сонной артерии в месте отхождения от нее задней соединительной или глазной артерии (рис. 10.26); передние мозговые артерии на уровне расположения передней соединительной артерии; область бифуркации средней мозговой артерии; базилярная артерия в месте деления ее на задние мозговые. В 20 % случаев аневризмы бывают множественными. Большинство аневризм сравнительно небольшой величины — около 1 см. Редко они достигают больших размеров (2—3 см в диаметре и больше). Аневризмы, диаметр которых превышает 2,5 см, называют гигантскими. Изредка могут встречаться так называемые фузиформные (веретенообразные аневризмы), представляющие диффузное расширение значительного по протяженности сегмента артерии.
Патогенез. В основе возникновения аневризм лежит врожденная неполноценность стенки артерии. По мере развития возрастных изменений в стенке аневризмы возникают дистрофические процессы. Она начинает истончаться, аневризма увеличивается в размере. Результатом этих изменений может явиться разрыв аневризмы с развитием опасного для жизни больного интракраниального кровоизлияния.
Клинические проявления. Основные клинические проявления артериальных аневризм обусловлены их разрывом и развитием так называемого спонтанного субарахноидального кровоизлияния. Разрывы артериальных аневризм происходят приблизительно у одного из 10 000 человек. Гигантские аневризмы до их разрыва могут проявляться клиническими признаками опухоли базальных отделов мозга. Постепенно увеличиваясь, гигантские аневризмы вызывают компрессию черепных нервов, ди-энпефальных и стволовых отделов мозга. Они часто тромбируются.
Большинство аневризм артерий располагается в цистернах на основании головного мозга. При их разрыве возникает субарахноидальное кровоизлияние. Если аневризма внедряется в мозговое вещество, она может стать причиной внутримозгового кровоизлияния с распространением крови
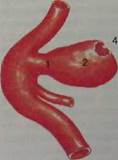
Рис. 10.24. Артериальная аневризма.
1 — шейка аневризмы; 2 — тело; 3 — дно; 4 — разрыв стенки аневризмы в области дна.
Рис 10 25 Наиболее частая локализация аневризм артерий мозга.
1 - область передней соединительной артерии; 2 - место отхождения задней d
ной артерии от внутренней сонной; 3 - бифуркация средней мозговой артерии, 4 - бифуркация внутренней сонной артерии; 5 - бифуркация базилярной артерии.
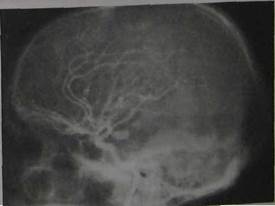
tt иной - задней соединительной артерии. Ан Рис. 10.26. Аневризма внутренней сонной задн гиограмма.
 в его глубинные отделы, включая желудочки мозга. Важной особенностью кровоизлияний из артериальных аневризм является их рецидивирующий характер. В связи со спазмом сосудов, формированием сгустков в субарах-ноидальном пространстве и тромбов в полости аневризмы кровоизлияние из нее прекращается, но оно может возобновиться спустя несколько дней. Наиболее часты повторные кровоизлияния на 2—4-й неделе после разрыва аневризмы. Частым осложнением разрыва артериальных аневризм является стойкое сужение базальных артерий мозга — артериальный спазм, который обусловлен влиянием на стенку артерии продуктов распада форменных элементов крови. Он развивается спустя несколько дней после разрыва аневризмы и сохраняется в течение 2—3 нед. Следствием спазма мозговых сосудов может быть тяжелое ишемическое поражение мозга (инфаркт мозга). Прогноз при разрыве артериальных аневризм неблагоприятный. От первичного кровоизлияния погибают около 30 % больных, еще выше летальность при повторных кровоизлияниях. В общей сложности погибают около 60 % больных, а из выживших многие становятся инвалидами.
в его глубинные отделы, включая желудочки мозга. Важной особенностью кровоизлияний из артериальных аневризм является их рецидивирующий характер. В связи со спазмом сосудов, формированием сгустков в субарах-ноидальном пространстве и тромбов в полости аневризмы кровоизлияние из нее прекращается, но оно может возобновиться спустя несколько дней. Наиболее часты повторные кровоизлияния на 2—4-й неделе после разрыва аневризмы. Частым осложнением разрыва артериальных аневризм является стойкое сужение базальных артерий мозга — артериальный спазм, который обусловлен влиянием на стенку артерии продуктов распада форменных элементов крови. Он развивается спустя несколько дней после разрыва аневризмы и сохраняется в течение 2—3 нед. Следствием спазма мозговых сосудов может быть тяжелое ишемическое поражение мозга (инфаркт мозга). Прогноз при разрыве артериальных аневризм неблагоприятный. От первичного кровоизлияния погибают около 30 % больных, еще выше летальность при повторных кровоизлияниях. В общей сложности погибают около 60 % больных, а из выживших многие становятся инвалидами.
Разрыв артериальной аневризмы происходит чаще у людей зрелого трудоспособного возраста, как правило, внезапно, без четких предвестников, на фоне эмоционального, физического напряжения или без какой-либо определенной причины. Неожиданно возникают резкая головная боль, рвота, потеря сознания, которая в тяжелых случаях может перейти в длительное коматозное состояние. По возвращении сознания больные жалуются на резчайшую головную боль, светобоязнь. При исследовании выявляются выраженные симптомы раздражения оболочек мозга. Нередко определяются признаки очагового поражения мозга.
Характерными для разрыва артериальных аневризм являются симптомы поражения черепных нервов. Чаще всего возникает поражение глазодвигательного нерва. Это патогномоничный симптом для аневризм задней стенки внутренней сонной артерии в месте отхождения задней соединительной артерии. Аневризмы этой локализации располагаются в непосредственной близости от глазодвигательного нерва. Появление симптомов его поражения в сочетании с локальной болью во фронтоорбитальной области иногда может предшествовать развернутому симптомокомплексу кровоизлияния из аневризмы внутренней сонной артерии. Сравнительно часто наблюдается поражение зрительных нервов и зрительного перекреста, в основном при аневризмах внутренней сонной артерии в месте отхождения глазной артерии и аневризмах передней мозговой и передней соединительной артерий. Другие черепные нервы поражаются реже. При массивных кровоизлияниях могут быстро возникнуть нарушения сердечно-сосудистой деятельности и дыхания.
В той части внутренней сонной артерии, которая проходит через пещеристый синус, нередко располагаются гигантские аневризмы. Они проявляются нарастающими по своей интенсивности болями, чаще в супраорбиталь-ной области, снижением чувствительности на лице, поражением глазодвигательных нервов (синдром сдавления III, IV, V, VI пар черепных нервов), проходящих в пещеристом синусе. Гигантские аневризмы могут возникать также в области бифуркации сонной артерии и в вертебробазилярной системе.
Диагностика. Разрыв артериальной аневризмы с большой долей вероятности можно заподозрить у больных с внезапно развившимся так называемым спонтанным субарахноидальным кровоизлиянием. Наиболее характерными симптомами спонтанного субарахноидального кровоизлияния
являются внезапное начало, резкая головная боль, рвота, разной длительности утрата сознания, симптомы раздражения оболочек (ригидность шейных мышц, симптом Кернига и др.). Решающим является обнаружение крови в цереброспинальной жидкости. Окончательный диагноз может быть поставлен лишь с помощью церебральной ангиографии. При предположении о разрыве артериальной аневризмы необходимо обследовать все сосудистые бассейны мозга, поскольку в 20 % случаев аневризмы могут быть множественными, и с той же частотой они могут располагаться в вертебробазилярной системе. Ангиография позволяет также выявить артериальный спазм, его степень и распространенность, состояние коллатерального кровообращения. С помощью компьютерной томографии можно обнаружить только крупные аневризмы, этот метод важен прежде всего для выявления вызванных разрывом аневризмы гематом и обусловленных последующим спазмом сосуда очагов ишемии мозга.
Консервативное лечение. Чтобы снизить риск повторных кровотечений при кровоизлиянии вследствие разрыва аневризмы, показан постельный режим, контроль за уровнем артериального давления, которое целесообразно поддерживать на уровне 120—150 мм рт.ст. (снижение давления ниже этого уровня опасно, особенно при наличии выраженного артериального спазма). Показаны противоболевые и седашвные препараты: бета-адреноблокаторы, антагонисты ионов кальция (нимодипин). После хирургического «выключения» аневризмы применяются препараты, улучшающие мозговое кровообращение, расширяющие сосуды, улучшающие реологические свойства крови и др.
Следует, однако, отметить, что терапевтическими мерами, как правило, не удается предупредить повторные кровотечения из аневризмы. Единственным радикальным методом лечения является операция, цель которой — «выключить* аневризму из кровообращения. Если в результате разрыва аневризмы произошло кровоизлияние в мозг с формированием гематомы, показано также ее хирургическое удаление.
Дата публикования: 2014-11-18; Прочитано: 486 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
