 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Общие принципы хирургического лечения 9.2.1. Операции на черепе и головном мозге 2 страница
|
|
9.2.2. Операции на позвоночнике и спинном мозге
Операции на спинном мозге, ^^^^S^
бом, лишь в редких случаях пРоизво^пТсС^а"енной операцией является ла онные вмешательства. Наиболее распространенной и. F

| Пн |


Б
Рис. 9.13. Ламинэктомия.
а — резекция кусачками остистых отростков; б — резекция дужек позвонков.
минэктомия, позволяющая обнажить заднюю поверхность спинного мозга. Она заключается в резекции дужек и остистых отростков соответственно расположению патологического процесса (рис. 9.13).
При необходимости обнажения спинного мозга на большом протяжении может применяться остеопластическая ламинотомия: выпиливание с помощью специальных остеотомов блока, состоящего из дужек, остистых отростков позвонков, включая их связочный аппарат. После завершения операции на спинном мозге восстанавливается целостность спинномозгового канала путем фиксации краев дужек позвонков проволочными швами.
Для проведения операций на вентральной поверхности спинного мозга на шейном уровне применяются передние доступы с резекцией тел позвонков. При показаниях используются также латеральные доступы к позвонкам. Для закрытия дефектов в телах позвонков и их стабилизации применяются костные трансплантаты (с этой целью используются фрагменты подвздошной и большеберцовой костей, трупная кость).
При необходимости стабилизации позвоночника при его повреждении используются различные фиксирующие металлические конструкции (пластины, фиксируемые винтами к телам позвонков, стяжки, проволока и т.д.).
Операции на периферических нервах осуществляются по принципам принятым в общей хирургии. Важным является использование хирургического микроскопа, позволяющего сшивать поврежденные нервы.
В современной нейрохирургии широко используется протезирование функционально важных нервных стволов при их повреждении на значительном протяжении с помощью фрагментов нервов, не имеющих большого функционального значения (например, поверхностные кожные нервы конечностей).
Обезболивание. Нейрохирургические открытые операции в большинстве случаев проводятся под наркозом при управляемом дыхании. Стерео-таксические и эндовазальные вмешательства чаще проводятся под местной анестезией, позволяющей оценивать физиологический эффект операции.
Важной особенностью проведения наркоза у нейрохирургических больных являются такие приемы и медикаментозные средства, которые существенно не влияют на внутричерепное давление. У многих больных, особенно с интракраниальными объемными процессами, повышение внутричерепного давления может оказаться критическим и привести к серьезным осложнениям. Об этом надо помнить при интубации больного, при которой возможно повышение интракраниального давления. При проведении наркоза следует избегать использования препаратов, которые могут вызывать интракраниальную гипертензию вследствие увеличения кровенаполнения мозга.
Важной задачей, стоящей перед анестезиологом, является предупреждение повышения артериального давления до критического уровня. В распоряжении анестезиологов должны быть средства, позволяющие оперировать в условиях контролируемой артериальной гипотензии. Такая необходимость обычно возникает при операциях по поводу разорвавшихся
аневризм.
Важной проблемой является предупреждение и своевременное распознавание воздушной эмболии, которая особенно опасна при операциях в положении сидя. С этой целью подбирается режим вентиляции, при котором сохраняется положительное давление в венах головы и шеи. При необходимости производится компрессия шейных вен, позволяющая выявить повреждение крупных венозных коллекторов. Для регистрации начальных признаков воздушной эмболии в течение операции постоянно определяется уровень СО2 в крови (капнография).
В зависимости от характера и длительности операции используются различные виды комбинированного наркоза: ингаляционный наркозi с использованием фторотана, закиси азота и других газообразных анестетиков, нейролептанальгетиков, электронаркоз.
9.23. Особенности нейрохирургических операций в детском возрасте
Череп новорожденного имеет ряд особенностей. Кости черепа тонкие
эластичные череп имеет роднички, швы между костями ^M череп"е сформированы Формирование черепа завершается к 2 ^": к°™ *«£м ваются черепные швы. Закрытие родничков завершается^раньш*В рннем возрасте в отдельных случаях при операциях на головном мозге могут при
17 -


| Глава 10 |
меняться доступы через незаращенные роднички, наличие незаращенных швов позволяет использовать их при трепанации. Тонкие кости ребенка могут рассекаться ножницами.
При планировании операций следует учитывать особенность топографических взаимоотношений в связи с незавершенностью формирования черепа, уплощенность его основания и слабую выраженность так называемых черепных ямок.
У маленьких детей до 2-летнего возраста из-за слабости шейных мышц и недостаточной развитости суставно-связочного аппарата в шейном отделе позвоночника невозможны операции в сидячем положении. Есть также существенные особенности в анестезиологическом обеспечении нейрохирургических операций.
СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ НЕРВНОЙ СИСТЕМЫ
Сосудистые заболевания нервной системы являются одной из наиболее частых причин летальности и инвалидизации.
Особенности кровоснабжения головного мозга. Деятельность головного мозга сопряжена с высокими энергозатратами. Однако нервная ткань имеет ограниченные энергетические ресурсы. В связи с этим стабильно высокая перфузия мозга — непременное условие его функциональной активности и жизнеспособности. Для удовлетворения постоянной потребности мозговой ткани в энергетических субстратах и кислороде через головной мозг, составляющий приблизительно 2 % от общей массы тела человека, протекает около 14 % от общего объема циркулирующей крови. При этом мозг получает около 20 % от всего потребляемого организмом кислорода. Среднее потребление им глюкозы составляет 4,5— 7,0 мг на 100 мг мозга в 1 мин. Снижение мозгового кровотока приводит к ограничению его функциональных возможностей. Полное прекращение кровотока в мозге на 5—8 мин ведет к развитию необратимых изменений.
Важной особенностью кровоснабжения мозга является наличие эффективной системы анастомозов. Большую роль при этом играет артериальный круг большого мозга (виллизиев круг), объединяющий передние, средние и задние мозговые артерии, а также переднюю и задние соединительные артерии. Огибающие артерии формируют кольцо Захарченко, обеспечивающее стабильность кровотока в стволе мозга. Особое значение имеет анастомоз между глазной артерией (ветвью внутренней сонной артерии) и ветвями наружной сонной артерии. Наличие многочисленных анастомозов способно обеспечить стабильность мозгового кровотока в условиях стеноза или даже полной окклюзии одного из крупных экстракраниальных
артериальных стволов.
Особенностью мозгового кровоснабжения является его определенная
автономность обеспечиваемая существованием механизма ауторегулячии.
Физиологической сутью его является реакция констрикции или дилатации
мозговых артерий в ответ на повышение или снижение системного артери
ального давления. В норме при колебаниях систолического артериального
давления от 60 до 180 мм рт.ст. мозговой кровоток остается относительно
стабильным. При различных патологических состояниях (артериальнаяi ги-
пертензия, острые расстройства мозгового кровообращения, «Реп^оз-
говая травма, опухоли мозга) механизмы ауторегуляции °™ыъ™кс*™**
фективными и при колебаниях системного артериального давления мозга
вой кровоток пассивно следует за ним. „лоиЛгп мтга
Классификация. Среди сосудистых поражении головного^мозга выделяют хроническую сосудисто-мозговую нед°™™чкН,0°1ЬСмн может острые нарушения мозгового кровообращения (ОНМК). ХСМН[может протекать по типу начальных проявлений недостаточности мозговою кро
ращения и дисциркуляторной энцефалопатии. Острые нарушения мозгового кровообращения проявляются в форме преходящих нарушений мозгового кровообращения и мозговых инсультов. По морфологическим признакам выделяют ишемические, геморрагические и смешанные инсульты Отдельно рассматриваются нарушения мозгового кровообращения, обусловленные врожденными аномалиями сосудов мозга.
10.1. Хроническая сосудисто-мозговая недостаточность
Хроническая сосудисто-мозговая недостаточность (ХСМН) — наиболее частое проявление цереброваскулярной патологии. Обычно возникает на фоне вегетососудистой дистонии, атеросклероза, артериальной гипертен-зии и их сочетания. ХСМН может быть следствием кардиальной патологии, васкулитов, заболеваний крови и других состояний, ведущих к расстройствам системной гемодинамики и микроциркуляции и на этом фоне — к периодическим, а в последующем — и перманентным проявлениям цереброваскулярной патологии.
В патогенезе ХСМН имеют значение морфологические изменения экстра- и интракраниальных отделов магистральных сосудов головы, снижение компенсаторных возможностей коллатерального кровообращения, срыв ауторегуляции мозгового кровообращения; расстройства центральной гемодинамики, изменения реологических и свертывающих свойств крови, нарушения метаболизма мозга.
10.1.1, Начальные проявления недостаточности мозгового кровообращения
Начальные проявления недостаточности мозгового кровообращения (НПНМК) являются ранней стадией ХСМН. Для них характерно преобладание субъективных расстройств: эпизодических головных болей, ощущения тяжести, шума в голове, «мелькания точек» перед глазами, легких кратковременных головокружений. Отмечаются нарушения сна, повышенная утомляемость, снижение памяти и умственной работоспособности. Указанные расстройства возникают, как правило, после физического или эмоционального перенапряжения, приема алкоголя, под влиянием неблагоприятных метеорологических факторов. Неврологический осмотр позволяет выявить элементы эмоциональной лабильности, снижение темпа и качества умственной деятельности, признаки вегетососудистой дисфункции, иногда — нерезко выраженные симптомы орального автоматизма.
10.1.2. Дисциркуляторная энцефалопатия
Клинические проявления. В отличие от НПНМК дисциркуляторная энцефалопатия (ДЭ) характеризуется мелкоочаговыми диффузными изменениями в мозге, обусловленными недостаточностью мозгового кро-вообрашения. Клинические проявления, сходные с наблюдаемыми при НПНМК. носят более стойкий характер. Более значительны интеллекту-ально-мнестические расстройства (снижается внимание, затрудняется ус-
воение нового материала, постепенно сужается круг интересов прогрессирует снижение памяти), выражены изменения в эмоционально-волевой сфере. Постепенно появляется очаговая неврологическая симптоматика в виде признаков пирамидной недостаточности, псевдобульбарного синдрома, синдрома паркинсонизма, координаторных нарушений.
По мере прогрессирования заболевания отмечается снижение работоспособности, больные еще могут выполнять свои привычные обязанности но новый стереотип вырабатывается с трудом. Затрудняется переключение с одного вида деятельности на другой, при умственной работе все чаще допускаются ошибки, появляется замедленность мышления, снижаются активность и инициативность. Больные становятся слабодушными, все более заметна недостаточность критики к своему состоянию. Обнаруживаются уменьшение объема восприятия, выраженные затруднения формирования ассоциативных связей, переработки новой информации, снижаются способность и качество запоминания и удержания информации. Возникают элементы афазии, агнозии, апраксии. Имеется стойкий неврологический дефицит с нарушением моторных и сенсорных функций. В последующем формируется деменция. На этом фоне возможны эпизоды острых нарушений мозгового кровообращения.
Диагностика. Для диагностики ХСМН важное значение имеет установление характера основного патологического процесса, поражающего сердечно-сосудистую систему (атеросклероз, артериальная гипертензия и др.). В связи с этим представляют ценность исследование липидного спектра, уровня глюкозы в крови, ее свертывающих и реологических свойств. Важную информацию представляют данные о состоянии миокарда, аорты и крупных сосудов, получаемые при УЗДГ, ЭХО-кардиографии. Определенное значение имеют ЭКГ, офтальмоскопия, биомикроскопическое исследование сосудов конъюнктивы; при необходимости используются компьютерная или магнитно-резонансная томография, психологические исследования, электроэнцефалография.
10.13. Лечение и профилактика хронической сосудисто-мозговой недостаточности
Консервативноелечение. При ХСМН важное значение имеют организация режима труда и отдыха, ограничение психоэмоциональных перегрузок, коррекция артериального давления, рациональное питание, до зированные физические нагрузки. Целесообразно применение ангиопро-текторов (продектин, доксиум), антиагрегантов (аспирин, тре»тал, 'стуге-рон, тиклид и др.), ноотропных препаратов (пирацстам, «"£"£"»££ глицин, церебролизин). По показаниям проводятся ™^™*™™™ обмена (в том числе с использованием статинов) и гипоте«эивная (диуре тики, блокаторы кальциевых каналов, ингибиторы ™!™™ ™Й нации) терапия. При наличии психоэмоциональных Р^Р™™ Хид™-ются седативные препараты, транквилизаторы, в *™™£ю*™"*™п рессанты. Профессирование заболевания с нарастанием выраженнот неврологического дефицита требует проведения медико-социальной пертизы И установления группы "^"^казаниями являются наруше261
ния
|
| ж |
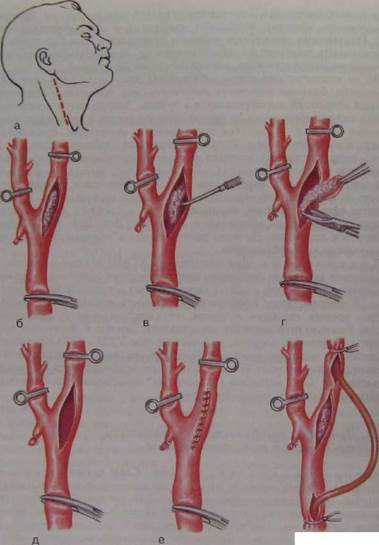
Рис 10.1 Тромбинтимэктомия из сонной артерии.
а — линия разреза мягких тканей; б—е — этапы удаления атеросклеротической бляшки
зместе с ее интимой, ж — создание обходного анастомоза
;иой мозг {аорта, подключичная и безымянная, сонные и позвоночные артерии). Наиболее распространенным видом операции является эндартер-эктомия — иссечение атеросклеротической бляшки вместе с пораженной интимой (рис. 10J). В месте вскрытия артерии на стенку ее накладывается
шов. При наличии обширного дефекта стенки, а также, если имеете ширное поражение стенки артерии или существует опасность послеоперационного стеноза, используется наложение заплаты из стенки поверхностной вены ноги. При полной окклюзии артерии пораженный участок ее резецируется и замещается венозным трансплантатом или специальным протезом. При петлеобразовании иссекается удлиненная часть артерии и ее концы сшиваются. Помимо открытых операций, для устранения стеноза применяются эндовазальная дилатация пораженной артерии при помощи специальных баллон-катетеров и введение в суженный участок артерии внутренних протезов — стентов.
Для профилактики ишемического поражения мозга вследствие «выключения» кровотока по артерии во время операции проводится контроль за функциональной активностью мозга (регистрируются ЭЭГ, соматосен-сорные вызванные потенциалы), поддерживается оптимальный уровень артериального давления; целесообразно применение барбитуратов, защищающих мозг от гипоксии. При наличии признаков недостаточности мозгового кровообращения вследствие пережатия артерии во время операции используется обходное шунтирование.
10.2. Острые нарушения мозгового кровообращения
К острым нарушениям мозгового кровообращения (ОНМК) относятся остро возникающие поражения головного мозга сосудистого генеза, характеризующиеся менингеальными, общемозговыми и очаговыми симптомами или их сочетанием. В зависимости от длительности сохраняющегося неврологического дефицита различают преходящие нарушения мозгового кровообращения и инсульты. Факторами риска развития ОНМК являются генетическая предрасположенность к заболеваниям сердечно-сосудистой системы, дислипопротеинемия, артериальная гипертензия, сахарный диабет, избыточная масса тела, гиподинамия, курение, возраст, частые эмоциональные стрессы.
ОНМК, протекающие по типу острой церебральной ишемии, являются следствием несоответствия между потребностями мозга в кислороде и энергетических субстратах, доставляемых с кровью, и резким снижением церебральной перфузии. В основе ОНМК геморрагического характера лежит нарушение целостности сосудистой стенки с проникновением крови в ткань мозга, его желудочки или под оболочки.
10.2.1. Преходящие нарушения мозгового кровообращения
Важнейшим критерием преходящих нарушений мозговог° *p°HB°fJ^ (ПНМК) является полная обратимость очаговой или Диффузной невра гической симптоматики в течение 24 ч. Выделяют сшопощ»форм* ПНМК: транзитные ишемические атаки (ТИА) и гипертонически КРИ33 т и о гт о г и я и патогенез. ТИА развиваются при раалиЧ! заболЭев;ни°яхЛ°с провожающихся6 нарушением «»««£ ных сосудов или магистральных артерий головы. Наиболее часто это блюдается при атеросклерозе, артериальной гипертензии, сахарном диао

|
л сочетании. Относительно более редкими этиологическими факторами являются васкулиты (инфекционные и инфекционно-аллергические) системные сосудистые заболевания (облнтерирующий тромбангиит, артерииты при коллагенозах, узелковый периатериит, гранулематозный артериит). Определенное значение имеют врожденные аномалии строения сосудистого русла: коарктация аорты, гипо- или аплазия церебральных артерий, патологическая извитость сосудов. В ряде случаев наблюдается экстрава- зальная компрессия позвоночных артерий патологически измененными шейными позвонками. Возможен эмболический характер ТИА, в первую очередь как следствие артерио-артериальных или кардиогенных эмболии у больных с врожденными или приобретенными пороками сердца, постинфарктной аневризмой левого желудочка, особенно в сочетании с расстройствами сердечного ритма и проводимости (в частности, с синдромом Мор-ганьи—Адамса—Стокса). В ряде случаев ТИА развиваются на фоне резких колебаний артериального давления в результате срыва ауторегуляции мозгового кровообращения.
Нарушения кровотока при ТИА обычно являются кратковременными, не сопровождаются выраженными деструктивными изменениями мозговой ткани, однако, как показали данные КТ и МРТ, в ряде случаев после перенесенных ТИА в мозге формируются кисты малых размеров. Обратимый характер клинической картины объясняется не только малыми размерами очага ишемии и достаточными компенсаторными возможностями мозга, но и частым развитием его в «немых» зонах мозга. Возникновение повторных ТИА может сопровождаться значительными диффузными атрофическими изменениями мозговой ткани. Необходимо учитывать, что повторные ТИА, особенно развивающиеся в системе сонных артерий, нередко могут оказаться предвестником тяжелого ишемического инсульта.
Клинические проявления. При ТИА в системе внутренней сонной артерии на первый план выступают очаговые неврологические симптомы, характер которых определяется вазотопическими особенностя-
(тологического процесса. На противоположной очагу ишемии стороне наблюдаются зоны гипестезий, парестезии, как правило, ограниченные, захватывающие локальные участки кожи лица, конечностей. Реже обнаруживается гемигипестезия. Возможно развитие центральных парезов, чаще ограниченных, локализованных в одной конечности или захватывающих только отдельную мышечную группу (кисть, стопа, пальцы). Снижение мышечной силы, как правило, носит умеренный характер, при этом выявляются анизорефлексия, патологические рефлексы.
При ТИА в бассейне левой средней мозговой артерии могут возникать преходящие афатические расстройства в сочетании с чувствительными и двигательными нарушениями в правой половине тела. У некоторых больных развиваются приступы парциальной или вторично генерализованной
:псии. Поражение проксимального отдела внутренней сонной артерии
может сопровождаться развитием оптико-пирамидного синдрома в виде
монокулярной слепоты на стороне окклюзии сосуда (вследствие ишемии
тки) в сочетании с контралатеральным центральным парезом конеч-
ТИА в вертебробазилярной системе характеризуются развитием системного головокружения, ощущения шума в ушах и вегето-сосудистых нарушений в виде тошноты, рвоты, икоты, побледнения кожных покровов,
диффузного гипергидроза. Указанные явления сопровождаюu-и наруии ниями статики, координации, появлением спонтанного горизонтального нистагма. Часто возникают головные боли, обычно — в затылочной об ласти, усиливающиеся при перемене положения головы. Характерны |ри тельные расстройства в виде фотопсий, метаморфопсий, дефектов ПОЛ1 й зрения (положительные и отрицательные скотомы), ощущения «пел* перед глазами. Возможны расстройства глазодвигательной иннервации с возникновением диплопии. Относительно реже возникают преходящие расстройства функции бульбарного отдела ствола (дисфония, дисфагия, дизартрия). Также редко наблюдается развитие альтернирующих синдромов.
В случае обратимой компрессии позвоночных артерий при патологии шейного отдела позвоночника (остеохондроз) развиваются приступы резкой мышечной гипотонии и обездвиженности без утраты сознания, провоцируемые поворотами или запрокидыванием головы (дроп-атаки). Возникновение подобных пароксизмов, протекающих с утратой сознания, носит название синдрома Унтерхарншейдта.
Гипертонические кризы возникают при резком подъеме артериального
давления, они могут сопровождаться нарушением проницаемости сосуди
стой стенки, диффузным отеком мозговых оболочек и повышением внут
ричерепного давления. Клиническая картина характеризуется тяжелой го
ловной болью, головокружением и выраженными вегетативными расстрой
ствами — тошнотой с повторной рвотой, гипергидрозом, гиперемией кож
ных покровов, тахикардией, одышкой, ознобоподобным тремором. Неред
ко возникают эмоциональные нарушения в виде тревоги, беспокойства или
наоборот — заторможенности, сонливости. Возможна кратковременная ут
рата сознания. В тяжелых случаях выявляются менингеальные симптомы.
У некоторых больных развиваются генерализованные эпилептические при
падки. я
Диагностика. При ТИА, особенно повторных, необходимо исключить стенозируюшее поражение экстра- или интракраниальных артерий для чего используют УЗДГ, МР-ангиографию, при наличии показаний - контрастную ангиографию. Проводятся исследование микроциркуляции (агрегация тромбоцитов и эритроцитов, вязкострь *р°™ ' оценка состояния свертывающей и противосвертываюшеи системкров* Для исключения геморрагического характера процесса "сползся К1 н МРТ При гипертонических кризах необходимо исключить вторичный
П CLJ-L.\ ILJMCMrltlrvCl. Ум. МЬ''/i *■* vw*-«* г^ —,
исключить субарахноидальное кровоизлияние. ^neWJl но диагностировать поражение других органов, о бус л нием артериального давления (гипертоническая ретинопатия,
дия)- г nfi н ость Наличие ПНМК
Прогноз и трудоспос обность. юшем „не)
являться важным фактором риска Р""" наблюдения нев(-
В связи с этим больные требуют системати емкого иi (карл1111 „>. т
при необходимости - врачей ^«^^^S^^, нар^ I.
докринолог, офтальмолог). При учашении ^~ваться ПС|1,
нии клинических проявлении АМСН мижс ^ группы ин
боту в облегченных условиях, а также установление грун
ности.
10.2.2. Мозговой инсульт
В России, как и в большинстве развитых стран мира, инсульт занимает 2— 3-е место в структуре причин общей смертности (после заболеваний сердечно-сосудистой системы и онкологических заболеваний). Кроме того, инсульт — основная причина стойкой инвалидизации, так как более 10 % больных, перенесших его, постоянно нуждаются в посторонней помощи и уходе.
В зависимости от патоморфологических особенностей инсульта выделяют ишемический инсульт (инфаркт мозга), являющийся следствием резкого ограничения притока крови к головному мозгу, геморрагический, характеризующийся кровоизлиянием в ткань мозга, подоболочечные пространства или в желудочки, а также смешанные инсульты, при которых имеется сочетание очагов ишемии и геморрагии. Кроме того, выделяют малый инсульт, при котором полное восстановление утраченных функций наступает на протяжении 21 сут, и инсульт со стойким остаточным неврологическим дефицитом. Возможны следующие варианты течения инсульта: благоприятное регредиентное, при котором имеется полное восстановление утраченных функций; регредиентное, если четкий регресс неврологического дефицита сочетается с остаточными явлениями; ремиттирующее, характеризующееся наличием эпизодов ухудшения состояния, обусловленного как повторными расстройствами мозгового кровообращения, так и сопутствующими соматическими заболеваниями; прогрессирующее (прогре-диентное), при котором наблюдается неуклонное нарастание симптоматики, нередко с летальным исходом.
10.2.2.1. Ишемический инсульт
Этиология. Среди основных этиологических факторов, приводящих к развитию ишемического инсульта (ИИ), следует отметить атеросклероз, артериальную гипертензию и их сочетание. Исключительно важна также роль факторов, способствующих повышению свертывающих свойств крови и увеличению агрегации ее форменных элементов. Риск возникновения ИИ возрастает при наличии сахарного диабета, заболеваний миокарда, особенно сопровождающихся расстройствами сердечного ритма.
Патогенез. Одним из важнейших патогенетических механизмов развития нетромботического ИИ является сужение просвета магистральных артерий головы или интракраниальных сосудов вследствие атеросклероза. Отложение липидных комплексов в интиме артерии приводит к поражению эндотелия с последующим формированием в этой зоне атероматозной бляшки. В процессе ее эволюции размеры бляшки увеличиваются за счет оседания на ней форменных элементов, просвет сосуда при этом сужается, нередко достигая уровня критического стеноза или полной окклюзии. Наиболее часто формирование атеросклеротических бляшек наблюдается в зонах бифуркации крупных сосудов, в частности сонных артерий, вблизи устья позвоночных артерий. Сужение просвета церебральных артерий наблюдается при воспалительных заболеваниях — артериитах. В значительном числе случаев наблюдаются врожденные аномалии строения сосудистой системы мозга в виде гипо- или аплазии сосудов, их патологической извитости. В развитии ИИ определенное значение имеет экстравазальная

|
компрессия позвоночных артерий на фоне патологически измененных позвонков. Поражение артерий мелкого калибра и ар-териол наблюдается при сахарном диабете и артериальной гипертензии.
| Рис. 10.2. Белый инфаркт моста (указан стрелкой). Фронтальный срез моста мозга. |
Существование мощной системы коллатерального кровообращения позволяет поддерживать достаточный уровень мозгового кровотока даже в условиях тяжелого поражения одной или двух магистральных артерий. В случае множественного поражения сосудов компенсаторные возможности оказываются недостаточными, создаются предпосылки для развития ИИ. Риск возникновения ИИ возрастает при нарушении ауторегуляции мозгового кровообращения. В этой ситуации важным фактором, приводящим к возникновению острой церебральной ишемии, является нестабильность артериального давления с его колебаниями как в сторону значительного повышения, так и снижения. В условиях выраженного стенозирующего поражения церебральных артерий артериальная гипотен-зия, как физиологическая (во время сна), так и развивающаяся на фоне патологических состояний (острый инфаркт миокарда, кровопотеря), является патогенетически более значимой, чем умеренная артериальная гипер-тензия.
Дата публикования: 2014-11-18; Прочитано: 522 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
