 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Онотерапией. 6 страница
|
|
ризированного анализа ЭЭГ позволяет, как ПР»ВИЛ°> >™,,7.3). Цию источника патологической биоэлектрической активности «

|

|
| 40,1 |
| 40,0 40,1 |
| I P3-A1 P4-A2 Pz-A2 T3-A1 JT4-A2 T5-A1 JT6-A2 01-A1 O2-A2 |
| Fp1-A1 Fp2-A2, F3-A1! F4-A2< F7-A1 F8-A2! Fz-A2, C3-A1| C4-A2J Cz-A2i |
| 40,0 |
Рис. 17.3. Комплексный анализ ЭЭГ с применением метода трехмерной локализации источника поля у больного с симптоматической локально обусловленной эпилепсией с парциальными вторично-генерализованными припадками. В левом верхнем квадрате представлен участок исходной ЭЭГ с комплексом «спайк-волна» (вверху — отведение Сз). В верхнем правом квадрате изображены карты потенциального поля отобранного участка с экстремумом в левой центральной теменно-височной области. В правом нижнем квадрате представлены три ортогональные проекции головы с изображением эквивалентного дипольного источника в виде вектора (начало вектора соответствует предполагаемой локализации источника, направление свидетельствует об ориентации диполя, а длина — о его интенсивности). В левом нижнем квадрате представлены последовательные МРТ-срезы с наложенными на них, выявленными при трехмерной локализации дипольными источниками выбранного участка ЭЭГ со «спайк-волной».
Отчетливой взаимосвязи между паттерном ЭЭГ и типом припадка не отмечено; в то же время генерализованные высокоамплитудные комплексы «пик-волна» частотой 3 Гц часто регистрируются при абсансах. Эпилептическая активность, как правило, отмечается на энцефалограммах, зарегистрированных во время припадка. Достаточно часто она определяется и на так называемой межприступной ЭЭГ, особенно при проведении функциональных проб (гипервентиляция, фотостимуляция). Следует подчеркнуть, что отсутствие эпилептической активности на ЭЭГ не исключает диагноза эпилепсии. В последние годы стали применять так называемый многочасовой ЭЭГ-мониторинг, параллельный видео- и ЭЭГ-мониторинг.
При обследовании больных эпилепсией необходимо проведение компьютерной томографии, желательно МРТ-исследование; целесообразны исследование глазного дна, биохимическое исследование крови, электрокардиография, особенно у лиц пожилого возраста.
В последние годы метод регистрации вызванных зрительных потенциалов на реверсию шахматного паттерна стал применяться как дополнительный для изучения состояния путей зрительной афферентации у пациентов с эпилепсией. Были выявлены специфические изменения формы зрительного потенциала и сенсорного послеразряда в виде преобразования их в феномен, сходный по форме с комплексом «спайк-волна» (рис. 17.4).
Лечение. Целью лечения являются прекращение эпилептических припадков при минимальных побочных эффектах и ведение больного таким образом, чтобы его жизнь была максимально полноценна и продуктивна. До назначения противоэпилептических препаратов врач должен провести детальное обследование больного — клиническое и электроэнцефалографическое, дополненное анализом ЭКГ, функции почек и печени, крови, мочи, данными КТ- или МРТ-исследования. Больной и его семья должны получить инструкцию о приеме препарата и быть информированы как о реально достижимых результатах лечения, так и о возможных побочных эффектах.
Современная тактика лечения больных эпилепсией включает следующее:
• выявление тех причин припадков, которые поддаются лечению (опу
холь, аневризма и т.д.);
• исключение факторов, провоцирующих припадки (недосыпание,
физическое и умственное перенапряжение, гипертермия);
• правильную диагностику типа эпилептических припадков и эпилеп
сии;
• назначение адекватной лекарственной терапии (стационарной или
амбулаторной);
• внимание к образованию, трудоустройству, отдыху больных, соци
альным проблемам больного эпилепсией.
Принципы лечения эпилепсии:
- соответствие препарата типу припадков и эпилепсии (каждый пре
парат имеет определенную селективность в отношении того или
иного типа припадков и эпилепсии); лпилгг,
- по возможности использование монотерапии (применение одного
противоэпилептического препарата).
Консервативноелечение. Начинать *™™\™£™*™: значения небольшой дозы противоэпилептического препарата, рекоменд.
32 - 111

|
| 2M | ли г | 1---------- | -A | --- 1 | >0rn | 5/D | |||||||||||||
| у _ | t / | >f | 7/ | V/D | к | r | T | /_ | /^ | ||||||||||
| к | |||||||||||||||||||
| J | ,-w i f | У/О | г | ||||||||||||||||
| — | f\ | A | S | ||||||||||||||||
| i | S | ||||||||||||||||||
| i | и | ■ | V | V | |||||||||||||||
| 7D. | ( | ir | A/ | \J no. | |||||||||||||||
| t | |||||||||||||||||||
| — |
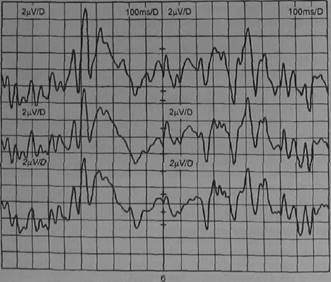
Рис 17.4. Преобразование зрительного вызванного потенциала в феномен, сход-ni.ni с комплексом «спайк-волна» на стороне эпилептогенного очага (а). Сенсорным послеразряд в виде феномена «спайк-волна» на стороне эпилептогенного
И.1 (б).
емого при данном типе припадка и форме эпилепсии. Дозу увеличу при отсутствии побочных эффектов и сохранении припадков в це. парциальных припадках эффективными являются карбамазепин (тегрс финлепсин, карбасан, тимонил), вальпроаты (депакин, конвулекс/. i тонн (дифенин), фенобарбитал (люминал). Препаратами первой оче являются карбамазепин и вальпроаты. Средняя терапевтическая лоза кар-бамазепина составляет 600—1200 мг в день, вальпроатов — 1000—2500 день. Суточную дозу делят на 2—3 приема. Весьма удобны для пациентов так называемые ретардные препараты, или средства пролонгированного действия. Они назначаются 1-2 раза в сутки (депакин-хроно, финлепсин-ретард, тегретол-ЦР). Побочные эффекты фенобарбитала и фенитоина обусловливают их применение только как препаратов второй очереди.
При генерализованных припадках закономерности назначения препаратов следующие. При генерализованных тонико-клонических припадках эффективны вальпроаты и карбамазепин. При абсансах назначают это-суксимид и вальпроат. Вальпроаты рассматриваются как препараты выбора для больных с идиопатической генерализованной эпилепсией, особенно с миоклоническими припадками и абсансами. Карбамазепин и фенитоин не показаны при абсансах, миоклонических припадках.
В последние годы появилось много новых противоэпилегттяческих препаратов (ламотриджин, тиагабин и др.), отличающихся более высокой эффективностью и лучшей переносимостью.
Лечение эпилепсии — процесс длительный. Вопрос о постепенном прекращении приема противоэпилептических препаратов можно поставить не ранее чем через 2—5 лет после последнего припадка (в зависимости от возраста больного, формы эпилепсии и т.д.).
При эпилептическом статусе применяют сибазон (диазепам. седуксен): 2 мл раствора, содержащего 10 мг препарата (вводят внутривенно медленно на 20 мл 40 % раствора глюкозы). Повторное введение допустимо не ранее чем через 10—15 мин. Если нет эффекта от сибазона, вводят фенитоин, гексенал или тиопентал-натрий: 1 г препарата растворяют изотоническим раствором хлорида натрия и в виде 1—5 % раствора вводят очень медленно внутривенно. При этом имеется опасность угнетения дыхания и гемодинамики, поэтому вводить препараты следует с минутными паузами после вливания каждых 5-10 мл раствора. В случаях продолжения припадков и при их высокой частоте следует использовать ингаляционный наркоз закисью азота в смеси с кислородом (2:1). Наркоз противопоказан при глубоком коматозном состоянии, выраженных расстройствах дыхания, коллапсе.
Хирургическое лечение. При очаговой эпилепсии показания к операции определяются прежде всего характером заболевания вызвавшего эпилептические припадки (опухоль, абсцесс, аневризма и т.д.).
Чаще в этих случаях необходимость операции определяется не наличи
ем у больного эпилептического синдрома, а опасностью для его здоровья и
жизни самого заболевания, приведшего к возникновению припадков^ 3,о
касается в первую очередь опухоли мозга, абсцессов и некоторых друпос
объемных образований мозга. а
| .- |
Более сложным представляется определение показании когда эпилептический синдром обусловлен последствиях травмы, воспалительного процесса или же явная ^™ ствует, выявляется с трудом, с помощью специальных

|
к.» комкай», и с пропну».»»
необходимость в операции на мозге.
| н |
^ ^оХстью и ответственностью принятие решения о Целе- гго вмешательства, обследование больных и про^ должны производиться в специализированных
^Хределенное значение в уточнении характера эпилепсии имеет исследование метаболизма мозга с помощью позитронно-эмиссионнои или однофотонной томографии (пока такие исследования возможны лишь в отдельных специализированных центрах).
Особое место в обследовании больных, страдающих эпилепсией, имеют мониторинг их состояния, поведения и направленное исследование биоэлектрической активности мозга.
Если предполагается хирургическое лечение, то нередко возникает необходимость в использовании электродов, имплантированных в глубинные структуры мозга, для длительной регистрации электрической активности этих структур. С этой же целью могут применяться множественные корковые электроды, для установки которых необходима трепанация черепа.
Если с помощью перечисленных методов удается обнаружить очаг патологической электрической активности (эпилептический фокус), могут возникнуть показания для его удаления.
В определенных случаях такие операции делаются под местной анестезией, чтобы иметь возможность контролировать состояние больного и не вызвать повреждения функционально значимых участков мозга (двигательная, речевая зоны).
При фокальной эпилепсии, возникшей после черепно-мозговой травмы, разделяются оболочечно-мозговые сращения, удаляются кисты, гли-альные рубцы из мозговой ткани, соответственно зоне расположения эпи-лептогенного очага, производится субпиальное удаление коры.
Одной из частных форм очаговой эпилепсии, подлежащей хирургическому лечению, является височная эпилепсия, в основе возникновения которой нередко лежит родовая травма с формированием очагов глиоза в области гиппокампа и медиальных отделов височной доли.
Основу височной эпилепсии составляют психомоторные припадки, появлению которых часто предшествует характерная аура: больные могут испытывать чувство необоснованного страха, неприятные ощущения в эпигастральной области, ощущать необычные, часто неприятные запахи, переживание «уже виденного». Припадки могут иметь характер двигательного беспокойства, неконтролируемых движений, облизывания, насильственного глотания. Больной становится агрессивным. Со временем наступает деградация личности.
При височной эпилепсии длительное время с определенным успехом применялась резекция височной доли. В последнее время применяется более щадящая операция - избирательное удаление гиппокампа и миндалевидного тела. Прекращение или ослабление припадков может быть достигнуто в 70—90 % случаев.
У детей с врожденным недоразвитием одного из полушарий, гемипле-гией и не поддающейся медикаментозной коррекции эпилепсией в отдель-500
ных случаях возникают показания для удалений всего пораженного полушария (гемисферэктомии).
При первично генерализованной эпилепсии, когда не удается выявить эпилептогенный очаг, показано пересечение мозолистого тела (каллезото-МИЯ). При этой операции разрываются межгемисферные связи и не происходит генерализации эпилептического припадка. В отдельных случаях применяют стереотаксическое разрушение глубинных структур мозга (миндалевидный комплекс, поясная извилина), являющихся звеньями «эпилептической системы».
Профилактика. Рекомендуется избегать приема алкоголя, курения, крепкого кофе и чая, переедания, переохлаждения и перегревания, пребывания на большой высоте, а также других неблагоприятных воздействий внешней среды. Показаны молочно-растительная диета, длительное пребывание на воздухе, легкие физические упражнения, соблюдение режима труда и отдыха.
Трудоспособность. Часто зависит от частоты и времени припадков. При редких припадках, возникающих ночью, трудоспособность сохраняется, но запрещаются командировки и работа в ночное время. Припадки с потерей сознания в дневное время ограничивают трудоспособность. Запрещается работа на высоте, у огня, в горячих цехах, на воде, у движущихся механизмов, на всех видах транспорта, в контакте с промышленными ядами, с быстрым ритмом, нервно-психическим напряжением и частым переключением внимания.

|
| I |

| Глава 18 |
ПОРОКИ РАЗВИТИЯ НЕРВНОЙ СИСТЕМЫ. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Эмбриональное развитие нервной системы - чрезвычайно сложный процесс, который может нарушиться под влиянием различных причин: генных аномалий, экзогенных влияний (внутриутробные инфекции, интоксикации, травма) и ряда других.
Характер возникающих при этом аномалий во многом зависит от фазы развития нервной системы: стадии формирования нервной трубки (3,5—4 нед), стадии формирования мозговых пузырей (4—5 нед), стадии формирования коры большого мозга (6—8 нед) и т.д. Вследствие этих причин могут возникать разнообразные дефекты развития головного и спинного мозга, дефекты развития черепа и позвоночника. Эти пороки могут встречаться изолированно или в различных сочетаниях.
В этом разделе мы остановимся лишь на наиболее часто встречающихся пороках развития нервной системы, черепа и позвоночника, требующих хирургической коррекции.
18.1. Пороки развития черепа
Пороки развития черепа могут проявляться в несоответствии размера черепа и объема мозга и наличии внешних уродств (краниосиностоз, гипертело-ризм); в неполном смыкании костей черепа и позвоночного канала с формированием дефектов, через которые может выпячиваться содержимое черепа и позвоночного канала (мозговые и спинномозговые грыжи); в деформации черепа, приводящей к сдавливанию важных мозговых структур (пла-тибазия, базиллярная импрессия).
Краниостеноз (от греч. kranion — череп + греч. stenosis — сужение) — врожденная патология развития черепа, проявляющаяся в раннем зараще-нии черепных швов, вследствие чего возникают деформация черепа и несоответствие его объему и размерам мозга.
В первые годы жизни ребенка масса мозга продолжает увеличиваться и увеличивается объем головы. К одному году размер головы ребенка составляет 90 %, а к 6 годам 95 % от размера головы взрослого человека. Черепные швы закрываются только к 12—14 годам жизни. Если процесс закрытия швов нарушается и наступает их раннее окостенение, то череп ребенка перестает увеличиваться, что в случаях выраженной патологии может привести к тяжелому повреждению мозга. Возможно преждевременное закрытие всех швов черепа. Однако нередко отмечается преждевременное зара-щение отдельных швов: венечного, сагиттального и др., что приводит к выраженной деформации черепа. Различают несколько форм краниостеноза.
Скафоцефалия (от греч. skaphe — лодка + греч. kephale — голова), характеризующаяся своеобразной удлиненной, сдавленной с боков формой 502
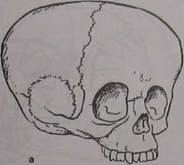
Рис. 18.1. Реконструкция черепа при скафоцефалии. а — до реконструкции; б — после реконструкции.
черепа (рис. 18.1). Этот вид краниостеноза возникает вследствие преждевременно заросшего сагиттального шва. В этом случае прекращается увеличение размера черепа в поперечном направлении и продолжается в направлении спереди назад.
При преждевременном окостенении венечного шва прекращается увеличение черепа в переднезаднем направлении, развивается так называемая брахицефалия (от греч. brachys — короткий).

|
Нередко раннее заращение венечного шва сопровождается недоразвитием глазниц, клиновидной кости, костей лицевого черепа (синдром Крузона, при котором краниостеноз сочетается с экзофтальмом вследствие недоразвития глазниц, ротовой полости (рис. 18.2). При близком к этому виду краниальной аномалии синдроме Аперта имеется еще и синдактилия).
При одностороннем преждевременном закрытии венечного шва отмечаются уплощение лба, недоразвитие глазницы и приподнимание ее орбитального края — плагиоцефалия (от греч. plagios — косой).
При патологии так называемого метапического шва (между лобными костями) голова приобретает треугольную форму — рис. 18.2. Ребенок с синдромом Крузона тригоноцефалия (от греч. trigo- ПОсле первого этапа операции фронтоор-поп — треугольник) Раннее за- битального выдвижения. Отмечаются вы-Ращение нескольких швов при- раженная экзофтальмия и недоразвита водит к общему уменьшению верхней челюсти.

|

|

Рис. 18.3. Реконструкция черепа при выраженном краниостенозе (башенный «череп»). Расщепление краев костных лоскутов позволяет изменить кривизну податливых костей детского черепа. Этому способствуют насечки, наносимые фре-
зой на поверхности кости.
а — до реконструкции; б — после нее.

Рис. 18.6. Фронтоорбитальное выдвижение при преждевременном закрытии коронарного шва (схема). Формируются два костных блока, которые смещаются кпереди, а - до выдвижения; б - после него; 1 - орбитальный блок; 2 - лобный блок.
|
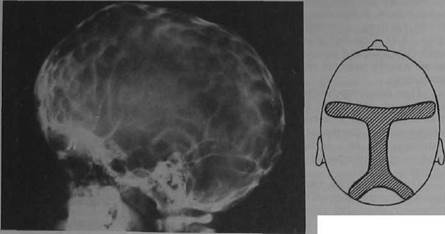
объема черепа, его деформации — башенный череп или акроцефалия (от греч. akros — высокий) с недоразвитием синусов и глазниц (рис. 18.3).
| Рис. 18.5. Зона резекции кости по ходу преждевременно окостеневших швов при краниостенозе. |
При краниостенозе, помимо описанных видов деформации черепа, могут наблюдаться симптомы поражения мозга. Они бывают наиболее выражены при преждевременном окостенении нескольких швов, когда несоответствие увеличивающегося в размере мозга и остановившегося в своем
Рис. 18.4. Краниограмма ребенка с выраженным кра-ниостенозом. Отмечаются отсутствие швов и множественные пальцевые вдавления.
развитии черепа может достигнуть крайней степени выраженности. В этих случаях на первый план выступают симптомы внутричерепной гипертен-зии: головная боль, рвота, застойные явления на глазном дне, приводящие к снижению зрения, общемозговые явления. При краниографическом исследовании определяются характерные признаки краниостеноза: заращение швов, отсутствие родничков и выраженные пальцевые вдавления (рис. 18.4).
Хирургическое лечение. Наиболее распространенным видом лечения краниостеноза является резекция кости по ходу окостеневших швов, что позволяет добиться увеличения размера черепа (рис. 18.5).
При выраженных деформациях черепа в последнее время широко используются реконструктивные операции, характер которых определяется типом краниостеноза.
Так, при брахицефалии, вызванной преждевременным заражением венечного шва, осуществляется так называемое фронтоорбитальное выдвижение. С этой целью формируются два костных блока, состоящих из орбитального края и лобной кости, которые перемещаются кпереди и фиксируются проволочными швами или специальными металлическими пластинками (рис. 18.6).
При скафоцефалии и акроцефалии («башенный» череп) требуется более сложная реконструкция черепа (см. рис. 18.1, 18.3). При болезни Крузона производится наиболее сложная хирургическая коррекция соче-танных аномалий мозгового и лицевого черепа, включающая, помимо Фронтоорбитального выдвижения, еще и перемещение верхней челюсти (см. рис. 18.2)
Выполнение описанных реконструктивных операций требует использования специальных хирургических инструментов: пневмо- и электрокра ниотомов, осциллирующих пил, специальных фрез. Операции при краниостенозе целесообразно производить в первые 3-4 мес жизни с целью предупреждения развития выраженной деформации черепа.

|
18.2. Пороки развития головного мозга
Пороки развития головного и спинного мозга могут быть крайне разнооб-раТыми Некоторые из них приводят к тяжелой инвалидности или вообще
на наиболее значимых с точки зрения возмож-
^ToZ^Zb открытой или закрытой, обусловленной врожденным стенозом водопровода мозга (сильвиевого водопровода). Нередко гидроцефалия сочетается и с другими пороками развития (краниальные и спинальные грыжи, синдром Дэндн-Уокера и др.).
Арахноидальные кисты представляют собой изолированные объемные скопления цереброспинальной жидкости, окруженные утолщенной арахно-идальной оболочкой, располагаются в области латеральной (сильвиевой) борозды, мостомозжечкового угла и супраселлярной области. Арахноидальные кисты легко диагностируются при компьютерной томографии. Часто они протекают бессимптомно, но могут проявляться как объемные новообразования и быть причиной сдавления мозга и появления очаговых симптомов. В этих случаях возникают показания для их хирургического лечения, которое может заключаться в иссечении стенок кисты, дренировании содержимого кисты в брюшную полость или эндоскопической перфорации кистозных стенок.
Синдром Дэиди—Уокера проявляется в агенезии червя мозжечка, отсутствии отверстий Мажанди и Люшка, кистозном расширении IV желудочка и сопутствующей гидроцефалии. Хирургическое лечение заключается в дренировании кистозной полости и желудочковой системы.
Мальформация Арнольда—Киари заключается в опущении миндалин мозжечка в большое затылочное отверстие со сдавлением продолговатого мозга. В тяжелых случаях (мальформация Киари II) отмечаются также гидроцефалия, сирингомиелия и менингомиелоцеле. Заболевание проявляется разной степени выраженности симптомами поражения продолговатого мозга, мозжечка (затылочные боли, нарушение глотания, атаксия), симптомами поражения спинного мозга и рядом других.
Лечение сводится к декомпрессии задней черепной ямки, резекции дужек верхних позвонков, удалению миндалин мозжечка.
18.3. Сочетанные уродства черепа и головного мозга
Платибазия и базиллярная импрессия. Эта патология развития основания
затылочной кости и ската может приводить к сдавлению стволовых отделов
/ерепа. в норме угол между базальными отделами передней части черепа и
етсГ™ ПреВЫи1аеТ Ю5°- В патол°™чесКих условиях этот угол увеличива-
анойитг°^ИТСЯ открытым, основание черепа в его задних отделах
мия ™JP? С ПЛ.ОСКИМ (платибазия). Отмечается выраженная деформа-
нпе n^v п! РеПН°ИпЯМКИ: тее ^«^ьные отделы приподняты, а латераль-
лочной *п ДУЖКИ шейного п°звонка вплотную прилежат к заты-
лочной кости, и может наступить их ассимиляция
Для распознавания этой аномалии используются линия Чемберлена, соединяющая задний край твердого неба с задним краем большого заты-
i



™с 18.7. Определение платибазии И базилярной импрессии (схема).
* — в нор^е твердое небо, верхушка зуба II шейного позвонка и край большого ^лгь
о отверстия лежат на одной линии или верхушка зуба эпистрофея находится ни..
инии; угол, образованный основанием передней черепной ямки и скатом, равен приб.тнзи-
ельно 105°; б - платибазия: угол наклона ската по отношению к основанию перс» J"H ямки более 105° в - базилярная импрессия: верхушка зуба 11 шейно
Дата публикования: 2014-11-18; Прочитано: 986 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
