 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
ВВЕДЕНИЕ 17 страница. Залежно від механізмів розвитку ацидози й алкалози можуть бути газовими й негазовими
|
|
Залежно від механізмів розвитку ацидози й алкалози можуть бути газовими й негазовими. Газовими називають порушення кислотно-основного стану, обумовлені первинною зміною напруги вуглекислого газу в артеріальній крові. Не-газові порушення пов'язані з первинними змінами концентрації гідрокарбонату в крові.
25.6. Які показники використовують для характеристики порушень кислотно-основного стану?
Основні показники:
1) рН артеріальної крові (у нормі 7,37-7,43);
2) рС02 артеріальної крові (35-45 мм рт. ст.);
3) SB - стандартний гідрокарбонат (22-26 ммоль/л).
Додаткові показники:
1) ВВ - буферні основи (40-48 ммоль/л);
2) BE - зсув буферних основ (-2,5 - +2,5 ммоль/л).
25.7. Що таке газовий ацидоз?
Газовим називають ацидоз, основу якого становить збільшення напруги вуглекислого газу в крові (гіперкапнія).
25.8. Назвіть причини газового ацидозу.
1. Порушення виведення С02 з організму при всіх видах гіповентиляції (недостатність зовнішнього дихання) - ендогенний газовий ацидоз.
2. Вдихання повітря з високим вмістом CO, (тривале перебування в закритих приміщеннях з поганою вентиляцією, шахтах, підводних човнах) - екзогенний газовий ацидоз.
25.9. Які захисно-компенсаторні реакції розвиваються при газовому ацидозі?
Захисно-компенсаторні реакції при газовому ацидозі спрямовані на збільшення концентрації гідрокарбонату в плазмі крові і забезпечуються нирками. Тут посилюється ацидогенез у дистальних звивистих канальцях, що веде до утворення додаткової кількості гідрокарбонату. Посилення ацидогенезу в проксимальних звивистих канальцях забезпечує повну його реабсорбцію.
25.10. Які зміни показників кислотно-основного стану характерні для газового ацидозу?

25.11. Як здійснюють корекцію газового ацидозу?
Необхідно забезпечити виведення С02 з організму, для чого усувають причини недостатності зовнішнього дихання.
25.12. Що таке негазовий ацидоз?
Негазовий - це такий ацидоз, основу якого становить зменшення концентрації гідрокарбонату в плазмі крові.
25.13. Які види негазового ацидозу виділяють з урахуванням причин його виникнення?
1. Метаболічний ацидоз. 2. Екзогенний негазовий ацидоз. 3. Видільний ацидоз.
25.14. Що таке метаболічний негазовий ацидоз?
Метаболічний — це ацидоз, основу якого становить накопичення в організмі ендогенних кислот-метаболітів. Він розвивається при цукровому діабеті І типу (накопичуються кетонові тіла і молочна кислота), гіпоксії (молочна кислота), голодуванні (кетонові тіла), нирковій недостатності (фосфати, сульфати, сечова кислота), подагрі (сечова кислота).
25.15. Що таке екзогенний негазовий ацидоз?
Екзогенний негазовий - це ацидоз, що виникає внаслідок надходження або введення в організм екзогенних нелетких кислот. Може розвиватися при тривалому споживанні кислих продуктів, прийманні деяких ліків, зокрема, хлориду амонію; при отруєннях.
25.16. Що таке видільний ацидоз?
Видільний - це ацидоз, що виникає внаслідок втрати гідрокарбонату організмом при порушенні функціонування нирок і травної системи. Його різновидами є:
1) проксимальний нирковий канальцевий ацидоз. Розвивається в результаті первинних порушень реабсорбції гідрокарбонату в проксимальних звивистих канальцях;
2) дистальний нирковий канальцевий ацидоз. Розвивається внаслідок первинних порушень ацидогенезу в дистальних звивистих канальцях;
3) видільні ацидози, пов'язані з порушеннями діяльності травної системи:
а) втрата гідрокарбонату з підшлунковим соком при діареї;
б) гіперсалівація.
25.17. Які захисно-компенсаторні реакції розвиваються при негазовому ацидозі?
I. Дихальні механізми компенсації спрямовані на зменшення рС00. При збільшенні концентрації іонів водню збуджується дихальний центр, розвивається гіпервен-тиляція і збільшується виведення CO, з організму.
II. Ниркові механізми компенсації спрямовані на збереження гідрокарбонату в організмі. Зменшення рН крові викликає активацію ацидогенезу в дистальних звивистих канальцях. Завдяки цьому гідрокарбонат сечі відтитровується і зберігається в організмі, а рН сечі зменшується, тобто відбувається її ацидифікація.
25.18. Які зміни показників кислотно-основного стану характерні для негазового ацидозу?

25.19. Що таке негазові ацидози зі збільшеною й нормальною аніонною різницею?
Аніонною різницею називають різницю концентрації іонів натрію і суми концентрацій аніонів гідрокарбонату і хлору в плазмі крові. У нормі вона становить 8-16 мекв/л (рис. 93).
Якщо зменшення концентрації гідрокарбонату при ацидозі покривається збільшенням концентрації інших аніонів, крім хлору, то аніонна різниця зростає. До таких ацидозів відносять усі метаболічні і екзогенні ацидози, крім тих, що обумовлені введенням хлоридів або попередників НС1.
При негазових ацидозах з нормальною аніонною різницею зменшення концентрації гідрокарбонату в плазмі крові покривається збільшенням концентрації аніонів хлору, тобто розвивається гіперхлоремія. До таких ацидозів відносять усі видільні ацидози й ацидози, що виникають при введенні хлоридів або попередників НС1.
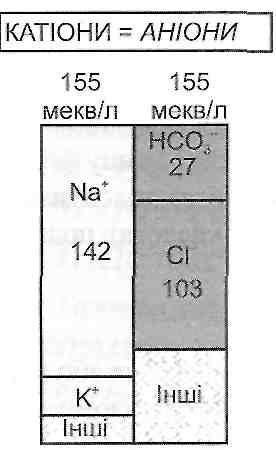
Рис. 93. Вміст катіонів і аніонів у плазмі крові
25.20. Як здійснюють корекцію негазового ацидозу?
Корекція цього порушення має бути спрямована на нормалізацію концентрації гідрокарбонату в плазмі крові. Для цього внутрішньовенно вводять розчини гідрокарбонату натрію NaHCOr
25.21. Які власне патологічні зміни виникають в організмі при декомпенсованих ацидозах?
1. Ацидотичне ушкодження клітин (див. розд. 11).
2. Ацидотична кома (див. розд. 12).
3. Пригнічення скоротливої функції серця. Розвивається внаслідок блокади іонами водню кальцієвих каналів плазматичної мембрани й тропонінових центрів зв'язування кальцію в кардіоміоцитах.
25.22. Що таке газовий алкалоз?
Газовим називають алкалоз, основу якого становить зменшення напруги вуглекислого газу в крові (гіпокапнія).
25.23. Назвіть причини газового алкалозу.
Причиною газового алкалозу є гіпервентиляція легень. Вона буває при:
а) безпосередньому збудженні дихального центру (пухлини головного мозку, енцефаліти);
б) рефлекторному його збудженні при подразненні периферичних хеморецепторів (гірська хвороба, гарячка);
в) неправильно здійснюваному керованому штучному диханні.
25.24. Які захисно-компенсаторні реакції виникають при газовому алкалозі?
Компенсаторні реакції при газовому алкалозі спрямовані на зменшення концентрації гідрокарбонату в плазмі крові й забезпечуються нирками.
При зменшенні рС02, крові зменшується інтенсивність ацидогенезу в проксимальних звивистих канальцях нефронів, що веде до зменшення реабсорбції гідрокарбонату. Наслідком цього є збільшення рН сечі, з одного боку, і зменшення концентрації гідрокарбонату в плазмі крові, з другого.
25.25. Як здійснюють корекцію газового алкалозу?
Корекція цього порушення спрямована на збільшення напруги вуглекислого газу в крові, тобто на боротьбу з гіпокапнією. З цією метою для дихання використовують газові суміші, багаті С09, наприклад карбоген, що складається із 02 (95 %) і С02
(5%). " V *' •"'" :"
25.26. Які зміни показників кислотно- основного стану характерні для газового алкалозу?
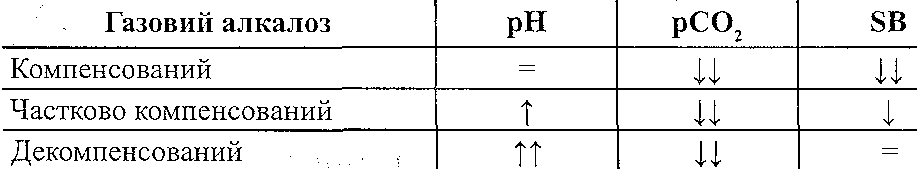
25.27. Що таке негазовий алкалоз?
Пегозовим називають алкалоз, основу якого становить збільшення концентрації гідрокарбонату в плазмі крові.
25.28. Які види негазового алкалозу виділяють з урахуванням причин його виникнення?
I. Видільний негазовий алкалоз:
а) гіпохлоремічний;
б) гіпокаліємічний.
II. Екзогенний негазовий алкалоз (гіпернатріємічний).
25.29. Що таке гіпохлоремічний алкалоз?
Гіпохлоремічним називають алкалоз, пов'язаний із втратою аніонів хлору, у результаті чого розвивається гіпохлоремія. При цьому втрата аніонів хлору поповнюється збільшенням концентрації аніонів гідрокарбонату.
Найчастішою причиною розвитку такого алкалозу є нестримна блювота.
25.30. Що таке гіпокаліємічний алкалоз?
Гіпокаліємічним називають алкалоз, який розвивається внаслідок втрати організмом іонів калію.
Найчастішою причиною його виникнення є гіперальдостероиізм, при якому збільшується секреція іонів калію в сечу й розвивається гіпокаліємія.
25.31. Що таке екзогенний (гіпернатріємічний) алкалоз?
Екзогенний- це алкалоз, пов'язаний з надходженням в організм екзогенних основ. Найчастіше буває при введенні великої кількості гідрокарбонату натрію NaHC03, наприклад, при неправильній корекції негазового ацидозу.
25.32. Які зміни показників кислотно- основного стану характерні для негазового алкалозу?

25.33. Які захисно-компенсаторні реакції розвиваються при негазовому алкалозі?
Компенсаторні реакції в цих умовах спрямовані на збільшення напруги вуглекислого газу в крові й забезпечуються системою зовнішнього дихання. При збільшенні рН зменшується збудливість і пригнічується дихальний центр, що призводить до гі-повентиляції легень. Як наслідок, зменшується виведення С02, і рС02 крові зростає.
25.34. Як здійснюють корекцію негазового алкалозу?
При гіпохяоремічному алкалозі для відновлення концентрації аніонів хлору в плазмі крові вводять розчини хлориду амонію NH4C1.
При гіпокаліємічному алкалозі введенням в організм хлориду калію КСІ відновлюють концентрацію іонів калію.
В умовах екзогенного (гіпернатріємічного) алкалозу вводять діуретики - інгібітори карбоангідрази з метою пригнічення ацидогенезу в проксимальних звивистих канальцях нефронів і зменшення реабсорбції гідрокарбонату.
25.35. Які власне патологічні зміни виникають в організмі при декомпенсованих алкалозах?
1. Клітинний алкалоз. Призводить до:
а) порушення конформації й властивостей структурних, функціональних білків і білків-ферментів;
б) збільшення гідрофільності клітинних колоїдів, унаслідок чого розвивається набряк клітини;
в) порушення окисного фосфорування в мітохондріях.
2. Гіпокальціємія (див. розд. 24).
25.36. Який зв'язок існує між порушеннями кислотно-основного стану і порушеннями електролітного обміну?
Первинні порушення кислотно-основного стану закономірно ведуть до вторинних порушень обміну електролітів, і навпаки, первинні порушення обміну електролітів викликають розвиток вторинних порушень кислотно-основного стану.
Найтісніший зв'язок існує між порушеннями кислотно-основного стану й обміном іонів калію.
При декомпенсованих ацидозах розвивається гіперкаліємія, а при гіперкаліємії— ацидоз. Це багато в чому пояснюється змінами процесів секреції іонів калію й водню в дистальних звивистих канальцях ниркових нефронів.
При ацидозі посилення ацидогенезу в нирках супроводжується зменшенням секреції калію, у результаті чого його концентрація в плазмі крові зростає. Якщо ж первинно розвивається гіперкаліємія, то вона викликає посилення процесів секреції іонів калію в ниркові канальці й пригнічення ацидогенезу. Наслідком цього є збільшення концентрації іонів водню в плазмі крові, тобто розвивається ацидоз.
В умовах декомпенсованого алкалозу закономірно виникає гіпокаліємія, а в результаті первинної гіпокалїємії — вторинно алкалоз. При алкалозі в результаті пригнічення процесів ацидогенезу в нирках посилюється секреція іонів калію — розвивається гіпокаліємія. При первинній гіпокаліємії внаслідок зменшення секреції калію в ниркові канальці значно зростає інтенсивність ацидогенезу. У результаті збільшення секреції іонів водню в сечу їхня концентрація в плазмі крові зменшується, тобто розвивається алкалоз.
Зміни вмісту іонів натрію в плазмі крові також можуть супроводжуватися порушеннями кислотно-основного стану, якщо при цьому змінюється концентрація іонів гідрокарбонату (а не хлору). Так, при гіпернатріємії зі збільшенням концентрації гідрокарбонату розвивається алкалоз, і навпаки, гіпонатріємія, пов'язана зі зменшенням вмісту гідрокарбонатних аніонів у плазмі крові, є причиною ацидозу.
Збільшення концентрації іонів хлору в плазмі крові (гіперхлоремія) при нормальному рівні іонів натрію супроводжується розвитком ацидозу й, відповідно, зменшення вмісту іонів хлору (гіпохлоремія), якщо воно не пов'язане з гіпонатріємією, є причиною алкалозу.
Частина II. ПАТОЛОГІЧНА ФІЗІОЛОГІЯ ОРГАНІВ І СИСТЕМ
26. Патологічна фізіологія системи крові
26.1. Які функціональні, морфологічні й регуляторні особливості системи крові впливають на характер, етіологію й патогенез патологічних процесів у цій системі?
1. Генетична детермінованість розмноження, диференціювання, обміну речовин і структури клітин усіх кров'яних паростків, з якою можуть бути пов'язані геномні порушення або зміни генетичної регуляції, що часто виступають причиною захворювань у системі крові (лейкоз, спадкова нейтропенія, гемолітична анемія та ін.).
2. Висока мітотична активність гемопоетичної тканини, що обумовлює її підвищену вразливість при дії мутагенних факторів (іонізуюча радіація, віруси, хімічні мутагени), цитостатиків, при дефіциті пластичних матеріалів (заліза, ціанокоба-ламіну й фолієвої кислоти, білків). Це призводить до розвитку лейкозу, дефіцитної анемії, лейко- і тромбоцитопенії, виникнення мутантних клонів лімфоцитів, що продукують антитіла проти власних клітин крові (аутоімунні анемії, лейко- і тромбоцитопенія).
3. Регуляція утворення клітин крові за допомогою еритро-, лейко- і тромбоцитопо-етинів, при дефіциті яких виникають патологічні зміни крові.
4. Патогенні агенти (бактерії, віруси, ендо- і екзогенні хімічні речовини), що потрапляють у кров, можуть викликати лізис кров 'яних клітин (наприклад, еритроцитів при гемолітичній анемії) і порушення їхньої антигенної структури. Це, у свою чергу, може зумовлювати вторинний цитоліз унаслідок аутоімунних реакцій.
5. Ушкодження судин викликає крововтрату, при якій зменшується загальний об'єм крові й порушуються її функції.
26.2. Які ознаки свідчать про порушення в системі крові?
Такими ознаками є зміни:
1) загального об'єму крові;
2) кількості, структури й функції клітин крові - еритроцитів, лейкоцитів, тромбоцитів - унаслідок порушень кровотворення або руйнування формених елементів крові;
3) гемостазу;
4) біохімічних і фізико-хімічних властивостей крові.
Ці зміни виникають:
а) при дії патогенних факторів безпосередньо на систему крові;
б) у результаті порушень її нейрогуморальної регуляції;
в) при ураженні інших органів і систем. У цьому випадку кров реагує вторинно.
Висока частота вторинних змін у системі крові обумовлена її функціональними особливостями. Так, збільшення утворення еритроцитів, що забезпечують дихальну функцію крові (транспорт 02 і С02), є компенсаторною реакцією системи крові на гіпоксію. При інфекційних хворобах часто посилюється лейкопоез, у крові збільшується кількість лейкоцитів, що беруть участь у захисних, у тому числі імунних, реакціях організму. У випадку ушкодження судин насамперед активується система зсідання крові і система фібринолізу, що забезпечує зупинку кровотечі (гемостаз).
Патологія системи крові може виявляти себе як самостійними захворюваннями (наприклад, гемофілія, анемія Аддісона-Бірмера, гострий мієлобластний лейкоз), так і гематологічними синдромами, що супроводжують хвороби інших органів і систем (наприклад, при деяких уроджених вадах серця, нейтрофільний лейкоцитоз при захворюваннях, спричинених гнійною інфекцією).
26.3. Назвіть види порушень загального об'єму крові. Наведіть приклади.
Порушення об'єму крові виявляють себе гіповолемієїо або гіперволемією — зменшенням або збільшенням об'єму крові, якщо порівнювати з нормою (нормоволемією).
Гіпо- і гіперволемію поділяють на просту (зберігається нормальне співвідношення плазми і клітин крові), поліцитемічну (переважають клітини крові) і олігоци-темічну (переважає плазма).
Крім того, до порушень об'єму крові відносять зміни об'ємного співвідношення між клітинними елементами і плазмою при нормальному загальному об'ємі крові — оліго- і поліцитемічну нормоволемію (гемодилюція і гемоконцентрація). Показником об'ємного співвідношення є гематокрит, що визначає вміст клітинних елементів (переважно еритроцитів) у загальному об'ємі крові (у нормі 0,36-0,48, або 36-48 %).
Гіповолемія проста — зменшення об'єму крові без зміни гематокриту. Виникає відразу після гострої крововтрати і зберігається доти, доки рідина не перейде із тканини в кров.
Гіповолемія олігоцитемічна — зменшення об'єму крові з переважним зменшенням у ній клітин - еритроцитів. Спостерігається при гострій крововтраті в тих випадках, коли надходження крові й тканинної рідини в кровоносне русло не компенсує об'єм і особливо склад крові.
Гіповолемія поліцитемічна —зменшення об'єму крові внаслідок зменшення об'єму плазми при відносному збільшенні вмісту еритроцитів. Розвивається при зневодненні організму (пронос, блювота, посилене потовиділення, гіпервентиляція), шоку (вихід рідини в тканини внаслідок підвищення проникності стінок судин).
Гіперволемія проста— збільшення об'єму крові при збереженні нормального співвідношення між еритроцитами і плазмою. Виникає відразу ж після переливання великої кількості крові. Однак незабаром рідина виходить з кровоносного русла, а еритроцити залишаються, що веде до згущення крові. Проста гіперволемія при посиленій фізичній роботі обумовлена надходженням у загальний кровообіг крові з депо.
Гіперволемія олігоцитемічна — збільшення об'єму крові за рахунок плазми. Розвивається при затримці води в організмі у зв'язку із захворюваннями нирок, при вве-
денні кровозамінників. її можна моделювати в експерименті шляхом внутрішньовенного введення тваринам ізотонічного розчину натрію хлориду.
Гіперволемія поліцитемічна — збільшення об'єму крові за рахунок наростання кількості еритроцитів. Спостерігається при зниженні атмосферного тиску, а також при різних захворюваннях, пов'язаних з кисневим голодуванням (вади серця, емфізема), її розглядають як компенсаторне явище.
Однак при еритремії поліцитемічна гіперволемія є наслідком пухлинного розростання клітин еритроцитарного ряду кісткового мозку.
Олігоцитемічна нормоволемія виникає при анемії внаслідок крововтрати (об'єм крові нормалізувався за рахунок тканинної рідини, а кількість еритроцитів ще не відновилася), при гемолізі еритроцитів, порушеннях гемопоезу.
Поліцитемічна нормоволемія спостерігається при переливанні невеликих кількостей еритроцитарної маси.
26.4. Чим обумовлене патогенетичне значення гіпо- і гіперволемії?
Гіповолемія супроводжується порушенням дихальної й транспортної функцій еритроцитів; трофічної, екскреторної, захисної, регуляторної функцій крові. Це так чи інакше відбивається на сталості внутрішнього середовища організму (гомеостазі).
Гіперволемія обумовлює збільшення навантаження на серце. У випадку одночасного збільшення гематокриту (поліцитемічна гіперволемія) збільшується в'язкість крові, що може бути причиною порушень мікроциркуляції й провокувати утворення тромбів.
26.5. Що таке крововтрата? Які причини викликають крововтрату? Від чого залежать її перебіг і завершення?
Крововтрата - це патологічний процес, що виникає внаслідок кровотечі і характеризується складним комплексом патологічних порушень і компенсаторних реакцій, спрямованих проти зменшення об'єму циркулюючої крові й гіпоксії, обумовленої зниженням дихальної функції крові.
До етіологічних факторів, що викликають кровотечу, відносять:
1) порушення цілісності судин при пораненні або ураженні патологічним процесом (атеросклероз, пухлина, туберкульоз);
2) підвищення проникності судинної стінки (гостра променева хвороба);
3) зниження зсідання крові (геморагічний діатез).
Перебіг і результат крововтрати залежать від особливостей самої кровотечі (швидкості, величини, виду ушкодженої судини, механізму ушкодження); швидкості включення й вираженості компенсаторних реакцій організму; статі, віку, станів, що передують і супроводжують крововтрату (охолодження, травма, захворювання серця, глибокий наркоз). Серйозну небезпеку для життя людини являє втрата 50 % об'єму циркулюючої крові, смертельною є втрата крові понад 60 %.
26.6. Які стадії умовно виділяють у патогенезі гострої крововтрати?
І. Початкова стадія. Характеризується зменшенням об'єму циркулюючої крові -простою гіповолемією, зниженням артеріального тиску, гіпоксією переважно циркуляторного типу.
II. Компенсаторна стадія. Обумовлена здійсненням комплексу захисно-компенсаторних реакцій, спрямованих на ліквідацію наслідків втрати крові.
III. Термінальна стадія. Характеризується наростанням патологічних змін в організмі аж до настання смерті. Розвивається при недостатності компенсаторних реакцій, а також при інтенсивній і швидкій крововтраті, на тлі дії несприятливих факторів (охолодження, велика травма, серцево-судинні захворювання) і при відсутності лікувальних заходів.
26.7. Що є головною ланкою патогенезу гострої крововтрати?
У патогенезі гострої крововтрати центральне місце посідають порушення загальної гемодинаміки — зменшення об 'єму циркулюючої крові (гіповолемія) і обумовлене цим падіння артеріального тиску (гіпотензія) (рис. 94).
Зазначені порушення, з одного боку, є причиною розвитку власне патологічних змін в організмі (анемії, гіпоксії, ацидозу, інтоксикації), з другого- вмикають складний комплекс рефлекторних і гуморальних захисно-компенсаторних реакцій, спрямованих на відновлення й збереження гомеостазу.

Рис. 94. Головна ланка патогенезу гострої крововтрати
26.8. Які захисно-компенсаторні реакції закономірно розвиваються при крововтраті?
Залежно від строків виникнення захисні реакції організму поділяють на термінові і нетермінові.
Залежно від спрямованості виділяють такі групи механізмів компенсації: Іо4 спрямовані на зменшення об'єму судинного русла;
2) спрямовані на збільшення об'єму циркулюючої крові;
3) спрямовані на відновлення складу крові;
4) спрямовані на захист від гіпоксії-(див. розд. 19).
26.9. Які компенсаторні реакції організму спрямовані на зменшення об'єму судинного русла в початковій стадії крововтрати?
Мета цієї групи реакцій — привести у відповідність об'єм судинного русла зменшеному об'єму циркулюючої крові (централізація кровообігу). Це дає можливість на деякий час підтримати необхідний тиск крові й забезпечити кровопостачання життєво важливих органів.
Зазначені реакції- термінові, у їхньому розвитку провідне значення мають рефлекси.
Зменшення об'єму судинного русла при крововтраті обумовлюється такими змінами (рис. 95):

Рис. 95. Механізми централізації кровообігу при гострій крововтраті
1) спазм артеріол шкіри, м'язів, органів травної системи;
2) відкриття артеріовенозних анастомозів зазначених органів і тканин у результаті спазму прекапілярних сфінктерів;
3) веноконстрикція (скорочення гладких м'язів вен), що збільшує надходження крові до серця і зменшує ємність венозного відділу кровообігу.
В основі цих змін лежать такі механізми:
а) зниження артеріального тиску → збудження барорецепторів → активація симпа-тоадреналової системи →дія катехоламінів на а-адренорецептори гладких м'язів артерій, артеріол, прекапілярних сфінктерів і вен;
б) зменшення об'єму циркулюючої крові й артеріального тиску →збудження волю-мо- і барорецепторів → активація нейросекрсторних клітин гіпоталамуса, що продукують вазопресин → дія цього гормону на Vj-рецептори гладких м'язів судин з наступною вазоконстрикцією;
в) зменшення об'єму циркулюючої крові й активація симпатоадреналової системи → вивільнення клітинами юкстагломерулярного апарату нирок реніну → активація ренін-ангіотензинної системи з утворенням ангіотензину II → спазм гладких м'язів кровоносних судин.
26.10. У чому сутність компенсаторних реакцій організму, спрямованих на збільшення об'єму циркулюючої крові при крововтраті?
Реакції цієї групи здійснюються в період часу від кількох годин до кількох діб після кровотечі.
Збільшення об'єму циркулюючої крові в зазначений проміжок часу досягається за допомогою таких механізмів.
1. Перехід тканинної рідини в кровоносні судини. Основу цього процесу становить механізм, описаний Старлінгом. У результаті зменшення об'єму циркулюючої крові зменшується гідростатичний тиск у капілярах, що призводить до зменшення фільтрації води в артеріальній частині капілярів і збільшенню реабсорбції рідини у венозній. До зменшення гідростатичного тиску в капілярах призводить також розвиток спазму артеріол.
2. Посилення реабсорбції води та іонів натрію в нирках. Ця реакція, що запобігає втраті рідини із сечею, обумовлена такими механізмами:
а) дія вазопресину (антидіуретичного гормону) на У,-рецептори епітелію дистальних звивистих канальців і збірних трубок нирок, у результаті чого збільшується факультативна реабсорбція води;
б) активація ренін-ангіотензинної системи з наступним вивільненням альдостерону, що посилює реабсорбцію натрію в дистальних звивистих ка-нальцях нефронів;
в) активація симпатоадреналової системи, що призводить до перерозподілу течії крові між судинами кортикальних і юкстамедулярних нефронів, у результаті чого зростає площа й інтенсивність канальцевої реабсорбції води й натрію. 3. Вихід крові з депо в кровоносне русло. Основу цієї реакції становить активація симпатоадреналової системи й дія катехоламінів на судини печінки, селезінки, підшкірної жирової клітковини.
26.11. Які компенсаторні реакції забезпечують відновлення складу периферичної крові при крововтраті?
Відновлення складу периферичної крові забезпечується довгостроковими реакціями, які здійснюються в період часу від кількох діб до 1—2 тижнів після кровотечі. Вони виникають у відповідь на циркуляторну (зменшення об'єму циркулюючої крові) і гемічну (анемічну) гіпоксію. Основне значення надають кисневому голодуванню нирок, наслідком якого є утворення і надходження в кров великої кількості ниркових еритропоетинів. Останні діють на кровотворні клітини червоного кісткового мозку (еритропоетинчутливі клітини III класу) і стимулюють еритропоез - збільшується надходження молодих регенераторних форм еритроцитів у периферичну кров.
26.12. Які власне патологічні зміни можуть розвиватися при крововтраті?
1. Порушення системної' гемодинаміки (зменшення об 'єму циркулюючої крові, падіння артеріального тиску) і місцевого кровообігу (мікроциркуляції) аж до розвитку шоку.
2. Гостра постгеморагічна анемія (див. запит. 26.1.11).
3. Гіпоксія. Спочатку є циркуляторною, а потім гемічною (анемічною).
4. Негазовий ацидоз. Обумовлений гіпоксією й надходженням у кров молочної кислоти.
5. Порушення екскреторної функції нирок. При падінні артеріального тиску зменшується інтенсивність клубочкової фільтрації й розвиваються явища гострої ниркової недостатності: оліго- і анурія, інтоксикація (азотемія).
26.13. Що таке геморагічний шок? Назвіть головні патогенетичні ланки його розвитку.
Геморагічний шок — це шок, що виникає в результаті інтенсивної гострої крововтрати (рис. 96).
Провідним механізмом його розвитку є зменшення об 'єму циркулюючої крові, що викликає падіння

Рис. 96. Схема патогенеза геморагічного шоку
артеріального тиску, порушення мікроциркуляції, розлади кровопостачання життєво важливих органів (головного мозку, серця, нирок). Наслідком цього є розвиток гіпоксії, ацидозу й інтоксикації, що погіршує перебіг шоку, створює "зачаровані кола" у його патогенезі і в кінцевому підсумку веде до смерті.
Дата публикования: 2014-11-04; Прочитано: 1584 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
