 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Классификация сухожильно-мышечной пластики по Краснову
|
|
1. Операции, восстанавливающие функцию суставов.
Пересадка сухожилий и мышц: центральная и периферическая (раздельная, полная, частичная), тотальная (мышца на ножке, мышечный фарш, аутоаллопластика).
Миотрансмиссия: ауто- и алломиотрансмиссия.
2. Операции, укрепляющие суставы и нормализующие их фун-
кцию: транспозиция (непосредственная, косвенная), тенодез (внутрикостный, мягкотканный), транспозиция и тенодез, аллопластика.
3. Операции, снимающие мышечный тонус и спазм.
Миотомия. Тенотомия.
Пластические миотомии: при нарушении целости сухожилий и мышц (z-образное и другие виды пластического удлинения), без нарушения целости сухожилий и мышц (сегментарное надсечение с расслоением).
Дезинсерция: надкостничная, поднадкостничная.
Относительное удлинение сухожилий и мышц (за счет укорочения кости).
4. Операции, нормализующие трофические процессы и стимулирующие регенерацию тканей: эластическая аутомиокомп-рессия, лоскутная миотенопластика, укорочение сухожилий и мышц.
5. Операции, восстанавливающие целость сухожилий и мышц:
сухожильно-мышечный шов, миотенолиз, тонизирующая миотенопластика, реинсерция.
6. Комбинированные операции: теномиопластические, остеоми-опластические.
Под пересадкой подразумевают перемещение всей мышцы или изменение точек прикрепления ее проксимального или ди-стального концов. Миотрансмиссия направлена на передачу силы мышцы через ауто- или аллотрансплантат. Тонизирующая миотенопластика — придание мышце оптимального тонуса путем удлинения, укорочения, растяжения и других приемов. Ауто-миокомпрессия нормализует сухожильно-мышечный тонус в результате восстановления анатомической длины поврежденной кости (см. Остеопластика). Тенодезом называется трансформация сухожилия в связку, дезинсерцией — отслоение сухожилия или мышцы от места их прикрепления, реинсерцией — соединение оторванного сухожилия с местом его естественного прикрепления. Миотенолиз направлен на выделение сухожилий и мышц из Рубцовых образований и восстановление их естественного хода и функции.Ошибки и осложнения: 1. Неправильный выбор метода операции. 2. Технические погрешности — недостаточная хирургическая обработка, грубые манипуляции — захватывание- и передавливание мышц и сухожилий зажимами и пинцетами, чрезмерное натяжение в области швов вследствие недостаточной мобилизации мышц и сухожилий при их дефектах, а также несоответствующего положения органа в послеоперационном периоде, снижение регенеративных возможностей или гибель тканей вследствие нарушения их кровоснабжения (неправильное выкраивание лоскутов, неплотное прилегание окружающих мягких тканей и др.). 3. Неправильное ведение послеоперационного периода — отсутствие полного покоя поврежденного органа, плохая иммобилизация; недостаточный контроль за поврежденным органом (врезание, «удавки» кожных швов при нарастании отека), неприменение холода в первые сутки после операции, антибактериальных и общеукрепляющих средств; преждевременная выписка из стационара.
Операции на нервах (по первичным показаниям). Шов нерва применяют при частичном или полном перерыве нервного ствола. Первичный шов накладывают в первые 8—12 ч после ранения. Используют атравматические иглы и соответствующий шовный материал (капрон, супрамидная или лавсановая нить, тонкие шелковые нити, лучше— подкрашенные). При сшивании нервов на предплечье,- кисти, голени, стопе целесообразно применять проводниковое или внутрикостное обезболивание в сочетании с местной инфильтрационной анестезией. При обширных повреждениях и у детей применяют общее обезболивание. Для доступа к поврежденным нервам не следует растягивать рану крючками, лучше сделать дополнительные разрезы достаточной глубины и длины. При поперечных и косых ранах мягких тканей к их краям добавляют продольные разрезы. Это обеспечивает подвижность раны, в ней не остается скрытых карманов. Переместив образовавшиеся кожно-фасциальные лоскуты, обнаруживают нерв. При закрытых перерывах нерва применяют рациональные доступы через неповрежденные ткани. Выявленное во время операции сдавление нервного ствола (отломками костей, инородным телом и т. д.) устраняют. При полном, частичном или внутриствольном перерыве нерва выполняют шов нерва. Дефекты нервных стволов до 4 см обычно позволяют сблизить концы и наложить шов. При больших дефектах (от 4 до 10 см) сблизить концы нерва не удается, следует мобилизовать нерв препаровкой, изменить его позицию, придав конечности положение, устраняющее натяжение нерва.
Шов нерва накладывают для как можно более точного сопоставления поперечных срезов пучков нерва и удержания ихВйЯ&ком положении до срастания эпиневрия. Перед наложением шва необходимо освежить концы поврежденного нерва (При час-' тичном или строго поперечном разрезе ствола нерва концы его можно не иссекать) после эпиневральной анестезии центрально^ го отрезка нерва 1% раствором новокаина. Иссекают травмированные, не способные к регенерации концы нерва, обязательно лезвием безопасной бритвы (захваченным кровоостанавливающим зажимом) до отчетливой структуры нерва. Разрезы должны быть строго перпендикулярными длиннику нервного ствола. На разрезе неповрежденные пучки нервных волокон имеют зернистый вид, своеобразный блеск с голубоватым оттенком. Для лучшей ориентировки в свободных краях эпиневрия и отдельных пучках нервных волокон можно применять раствор метиленовой сини (3 капли на 40 мл изотонического раствора хлорида натрия), избирательно окрашивающей нервные волокна. Можно осмотреть поперечные срезы нерва через лупу (или операционный микроскоп). Кровотечение с линии разреза останавливают шариком, увлажненным раствором перекиси водорода.
Не следует травмировать нерв пинцетами и зажимами, лучше удерживать его за эпиневрий нитями-держалками, предупреждая ротацию. Очень тонкие швы (лучше разноцветным шовным материалом) накладывают на эпиневрий атравматической иглой, вначале с наиболее доступной стороны (можно с передней полуокружности), а затем, изменив положение нитей-держалок, на противоположную полуокружность. Концы нерва сближают до легкого соприкосновения, не оставляя диастаза, но и без лишнего сдавления нервных пучков. Следует обеспечить герметичность для предупреждения прорастания аксонов за линию шва и врастания в просвет эпиневрального шва снаружи соединительной ткани. Количество швов зависит от толщины нерва. Ориентиром для тщательной адаптации пучков нерва могут служить сосуды эпиневрия. Нервные пучки следует сопоставить так, чтобы растущие из проксимального конца аксоны продолжались в дистальном отрезке нерва. Завязывать нити следует не слишком плотно, поскольку при отеке концы нерва могут выбухать и выворачиваться наружу. Не нужно допускать ротации, загибания отдельных, пучков. В специализированных лечебных учреждениях используют микрохирургическую технику.
При сшивании нерва во время операции необходим особенно тщательный гемостаз.
Гематомы и рубцы отрицательно сказываются на регенерации нерва и могут приводить к искривлению нервных пучков. При первичной хирургической обработке вначале следует восстановить поперечно рассеченные сухожилия и мышцы (это хорошо сближает ткани, облегчая соединение концов нерва), припереломе произвести остеосинтез. После выполнения шва нерв следует разместить среди неповрежденных мышц в положении максимального расслабления. Конечности после окончания операции иммобилизируют в положении, при котором накладывали шов нерва.
Перемещение нерва в новое ложе по более короткому пути позволяет без натяжения сблизить далеко разошедшиеся концы, во многих случаях заместить значительные дефекты нервов на верхних конечностях (локтевого и лучевого). Локтевой нерв выделяют в нижней трети плеча и верхней части предплечья. При этом учитывают, что локтевой нерв при переходе с плеча на предплечье отклоняется внутрь от средней линии, располагаясь между внутренней поверхностью мыщелка плечевой кости и локтевым отростком. Затем нерв переносят на переднюю поверхность с одновременным сгибанием руки в локтевом суставе, получая возможность сшить нерв без натяжения и ликвидировать дефект до 10 см. Для устранения дефекта лучевого нерва в пределах 8—9 см на задней поверхности плеча нерв переносят на переднюю поверхность плеча. При мобилизации нервных стволов следует стремиться к сохранению питающих сосудов, помня, что периферический нерв имеет 3—6 анасто-мозирующих внутриствольно питающих артерий, а интервалы между ними составляют от 3 до 10 см.
Пластика нерва по первичным показаниям применяется крайне редко.
Ошибки и осложнения. Ошибки: неполноценная хирургическая обработка раны и нерациональный, недостаточно полный подход к поврежденному нерву; неправильная диагностика повреждения нерва (пересечение нерва с внутриствольной гематомой или ушибом при сохранении его проводимости или невыполнение шва нерва при частичном или полном его перерыве), грубые манипуляции на нерве (захват зажимом или пинцетом за неповрежденный эпиневрий, грубые потягивания нерва и т. д.); технические погрешности при выполнении шва (чрезмерно плотный контакт или диастаз концов нерва, ротационные смещения); оставление сшитого нерва в ране не прикрытым окружающими мягкими тканями, сшивание конца нерва с поврежденным сухожилием, иммобилизация конечности в состоянии натяжения нерва; недооценка противовоспалительного, общеукрепляющего лечения, механофизиотерапии; отсутствие контроля за восстановлением нерва. Осложнения, нагноение раны, прорезывание швов, неврома, рубцовое ущемление нерва.
ОПЕРАЦИИ НА СОСУДАХ (ПО СРОЧНЫМ ПОКАЗАНИЯМ). Выбор метода определяется характером повреждения сосуда и органа, тяжестью раневой инфекции, общим состояниемпострадавшего (анемия, сочетанные повреждения и др.)г опы-xqm хирурга и наличием условий для операции. При травме сосуда требуется возможно раннее восстановление его проходимости (шов, пластика). Если это не удается, то сосуд перевязывают (в ране или на протяжении).
Перед вмешательством на сосуде необходима подготовка больного. Она заключается во временной остановке кровотечения и мероприятиях, восстанавливающих ОЦК. Обезболивание зависит от характера травмы, повреждения сосуда, возможных осложнений и т. п. Основной метод при экстренных операциях — наркоз с добавлением местной анестезии сосудисто-нервного пучка при его обнажении.
Операционный доступ. Планируя операцию при острой травме сосудов, хирург должен точно представлять себе то-пографо-анатомические особенности зоны повреждения и руководствоваться классическими доступами к крупным сосудам (рис. 43). При операциях на сосудах следует пользоваться, кроме обычного инструментария, диссекторами, сосудистыми иглодержателями, изогнутыми тупоконечными ножницами (для выделения сосудов), остроконечными ножницами с режущей частью разной формы, анатомическими пинцетами, эластичными сосудистыми зажимами. Перед операцией на сосудах груди, таза, конечностей необходимо приготовить инструменты для вмешательств на костях и все необходимое для остеосинтеза (см). Для операций на конечностях приготавливают стерильные жгуты. Необходимо одновременное восполнение ОЦК в связи с неизбежной кровопотерей.
Противопоказания к восстановлению сосудов, повреждения немагистральных сосудов, обширные разрушения мягких тканей и костей, сомнения в жизнеспособности конечности, а также необратимая острая ишемия конечности (глубокая мышечная контрактура с полной утратой активных движений и всех видов чувствительности), тяжелое состояние пострадавшего, когда восстановительная операция угрожает жизни.
Перевязка сосуда (л и га тура) — основной способ окончательной остановки кровотечения. Оба конца пересеченного сосуда захватывают зажимами и перевязывают над ними. Возможна перевязка сосуда на протяжении (вдали от места его пересечения). Методы перевязки сосуда: перевязка центрального и периферического отделов сосудов в ране с ушиванием дефекта сосуда узловатыми швами для исключения кровотечения из кол-латералей, отходящих от сосуда между обеими лигатурами; при невозможности ушивания дефекта сосуда между лигатурами перевязывают или прошивают коллатерали вместе с мышцами, перевязка центрального конца артерии на протяжении, когда
Рис. 43. Разрезы для доступа к крупным сосудам при ранениях н
передней (а) и задней (б) поверхности туловища и конечностей а 1 — к внутренней сонной артерии, 2 — к общей сонной артерии, 3 — к позвоночной артерии, 4, 5 — к подключичным сосудам, 6 — к подкрыльцовым сосудам, 7 — к плечевой артерии, 8 — к сосудам локтевого сгиба, 9 — к локтевой артерии, 10 — к лучевой артерии, 11 — к продольной артерии груди, 12 — к внутренней сосковой артерии, 13 — к дуге аорты, 14 — к надчревной артерии, 15 — к общей подвздошной и подчревной артериям, 16 — к наружной подвздошной и бедренной артериям, 17 — к бедренным сосудам, 18 — к глубокой бедренной артерии, 19, 20 — к задней большеберцовой артерии, 21 — к передней большеберцовой артерии, б 1 — к затылочной артерии, 2 — к верхнему отделу позвоночной артерии, 3,4, 5 — к лопаточным сосудам, 6, 7 — к ягодичным артериям, 8 — к подколенной артерии, 9, 10 — к задней большеберцовой артерииневозможна перевязка периферического отдела артерии в ране (внутренняя и наружная сонные, позвоночные артерии); оставление наложенных зажимов в ране (на 2—4 сут), если перевязать или ушить сосуд не удается.
Пластика сосуда. Дефект сосуда можно замещать венозным аутотрансплантатом, синтетическим протезом (терилен, лавсан, дакрон), артериальным аллотрансплантатом. Применение пластмассовых протезов дает относительно хорошие результаты при замещении сосудов большого диаметра (подключичная артерия, общие и наружные подвздошные артерии и т. п.), но на конечностях, как правило, обречено на неудачу. Аллопластику сосудов также пока нельзя рекомендовать в качестве массовой операции. Наилучшим материалом для замещения дефектов сосудов конечностей по первичным показаниям является собственная вена больного, которая полностью приживает и постепенно утолщается, приобретая свойства артериальной стенки. В качестве пластического материала обычно используют большую подкожную вену бедра. Не следует брать для пластики вену, сопровождающую поврежденную артерию, поскольку ее диаметр значительно больше, чем артерии. Кроме того,'выключение крупной вены вредно из-за нарушений венозного оттока.
Техника сосудистой пластики с использованием аутовеноз-ного трансплантата заключается в следующем: после определения величины дефекта и ангиографии, позволяющей судить о проходимости дистального сосудистого русла, выделяют и иссекают сегмент большой подкожной вены, перевязав коллатера-ли. Выделенный аутотрансплантат промывают изотоническим раствором хлорида натрия с гепарином через периферический конец, чтобы напором жидкости" не повредить клапанов, и одновременно лигируют неперевязанные мелкие венозные ветви. Трансплантат вшивают в дефект артерии, соединяя его периферический отдел с центральным концом артерии, а центральный — с периферическим, чтобы не нарушить ток крови клапанами вены, которые в не перевернутом, на 180° трансплантате окажутся закрытыми под давлением артериальной крови. При наложении механического сосудистого шва целесообразно производить разбортовку концов поврежденных сосудов и трансплантата на двух аппаратах и одновременно их сшивать. Пластика сосудов требует тщательной техники, следует избегать травмирования трансплантата и концов восстанавливаемого сосуда. Места швов орошают раствором новокаина с гепарином и защищают ткани влажными салфетками. По окончании операции в течение нескольких минут следят, не образуется ли тромб в области анастомозов При образовании тромба в одном из концов трансплантата его удаляют из продольного разреза и вновь
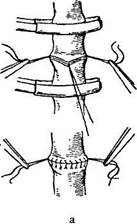

Рис. 44. Ручной сосудистый шов.
а -г- циркулярный шов по Каррелю при полном пересечении сосуда; б — шов при продольном и косопоперечном ранении стенки крупного сосуда.
накладывают сосудистый шов. В конце операции восстановленный сосуд следует закрыть тканями, поскольку незащищенный сосуд обречен на тромбирование или некроз с вероятным опасным кровотечением.
Восстановление кровотока в магистральной артерии должно сочетаться (при возможности) с восстановлением магистральной вены, в противном случае не исключены венозный стаз и трудноизлечимые тромбофлебиты. После операции не следует применять циркулярные бинтовые повязки — достаточно клеоловой наклейки на линию швов.
При изолированных повреждениях сосудов оперированной нижней конечности придают в постели функционально выгодное положение с помощью мягких подушек, для верхней конечности можно ограничиться применением мягкой косынки. При травмах с повреждением сухожилий, мышц, костей применяют подкладочную гипсовую лонгету с иммобилизацией соседних суставов.
Шов сосуда. Различают циркулярный шов, накладываемый по всей окружности сосуда, и боковой — на части окружности. Принципы выполнения: концы сосудов должны соприкасаться по линии швов своей внутренней оболочкой (интимой); следует избегать травмирования внутренней оболочки сшиваемых сосудов; стремиться, чтобы шовный материал не выступал в просвет сосуда и не соприкасался с кровью; необходима гер-метичность по линии соприкосновения стенок и в местах прохождения шовного материала; шов не должен вызывать сужения просвета сосуда.
Для шва сосудов используют круглые атравматические иглы с синтетическими (амидные, супрамидные) нитями.
Циркулярный шов применяют при полных и неполных разрывах сосудов. При боковых повреждениях, превышающих четверть окружности сосуда, для предупреждения деформаций, механического сужения просвета сосуда и последующего тромбо-образования следует также накладывать циркулярный шов. Это целесообразно еще и потому, что шов накладывают в пределах неповрежденной сосудистой стенки с пересечением вазоконст-рикторов, что предупреждает послеоперационный спазм сосудов.
Боковой шов применяют при небольших (менее четверти окружности) резаных, колотых ранах, когда можно зашить рану без риска вызвать деформацию сосуда 1—2 швами. Необходимо тщательно исследовать сосудистую стенку, особенно интиму, которая может не попасть в шов. Боковой шов без захвата интимы не только обречен на неудачу, но и опасен из-за возможности последующего тяжелого кровотечения. Применяют простой узловатый шов, простой непрерывный, матрацный узловатый (П-образный или У-образный), матрацный непрерывный и ряд более сложных. Наибольшее распространение при сшивании сосуда конец в конец получил шов по Каррелю (рис. 44). Вначале накладывают три фиксационных узловых шва, при натягивании которых просвет сосуда принимает треугольное очертание. Промежутки между фиксационными швами сшивают частыми (на расстоянии 1 мм) стежками узловатого или непрерывного шва. Вначале сшивают заднюю часть сосудистой стенки, а затем, слегка поворачивая сосуд нитями фиксационных швов, боковые. При этом следует добиваться выворачивания сосудистой стенки и плотного соприкосновения интимы. Герметичность шва проверяют по снятии зажимов. При необходимости можно наложить 1—2 дополнительных узловых шва. При продольных линейных ранениях сосудов можно ограничиться наложением непрерывного шва или ряда узловатых. Неполные поперечные или лоскутные раны меньше четверти окружности сосуда требуют непрерывного матрацного шва или ряда узловатых П-образных.
Успех наложения сосудистого шва определяется техникой его выполнения. При сближении концов сшиваемых сосудов и завязывании лигатур нить нужно натягивать плавно, без рывков. Избежать натяжения в области шва можно, выделив концы сосуда из окружающей клетчатки на протяжении 7—8 см. Иногда для этого приходится жертвовать небольшими боковыми ветвя-ми. Натяжение сосуда на конечности устраняется ее сгибанием в ближайшем суставе. Наложение венозного шва имеет свои особенности, обусловленные малой толщиной сосудистой стенки, ее легкой ранимостью и медленным током крови. Низкое венозное давление и особенности строения венозной стенки предрасполагают к деформациям, спадению в месте соустья и тромбообразованию в зоне шва.
При механическом сосудистом шве шовным материалом являются танталовые скрепки. Сшиваемые концы сосудов соединяются выворачивающим многоскрепочным циркулярным швом, который обеспечивает достаточную герметичность, не вызывает сужения соустья; танталовые скрепки не проникают в просвет сосуда. Для выполнения механического шва с помощью аппарата необходимы эластичные концы сосудов длиной 1,5—2 см. Атеросклеротические изменения, особенно кальциноз, исключают применение механического шва. В клинической практике сосудистый шов чаще выполняют вручную.
Ошибки и осложнения: неполноценная хирургическая обработка раны; недостаточный опыт хирурга; отсутствие специального оснащения; нерациональный подход к сосуду; неправильный способ операции на сосуде; позднее, при развившейся или далеко зашедшей ишемии органа, восстановление артериального кровотока; восстановление сосуда с натяжением (циркулярный шов вместо пластики сосуда); технические погрешности сосудистого шва (дополнительная травма сосудистой стенки, сужение и деформация просвета сосуда, оставление обрывков отслоенной интимы в просвете сосуда, отсутствие герметичности шва); пренебрежение превентивной терапией тром-бообразования: антикоагулянтной терапией при отсутствии противопоказаний, переливаниями крови, кровезамещающих жидкостей, введением спазмолитиков, обезболивающих средств, новокаиновыми блокадами; нерациональное устранение отека тканей в послеоперационном периоде.
Осложнения: нарушения кровообращения органа после перевязки сосуда (если перевязаны сосуды конечностей, то боли, перемежающаяся хромота, трофические расстройства); тромбозы сосуда, повторные и аррозивные кровотечения, травматические аневризмы; местные и общие расстройства, обусловленные восстановлением артериального кровотока («синдром включения», «реплантационный синдром» и др.).
ПЕРВИЧНАЯ ХИРУРГИЧЕСКАЯ ОБРАБОТКА РАНЫ. Первичную хирургическую обработку ран, в том числе открытых переломов (см.) костей конечностей, следует рассматривать как неотложное хирургическое вмешательство (ургентную операцию) и выполнять ее сразу же после поступления пострадавшего втравматологическое отделение. Исключения составляют больные ч'в состоянии тяжелого травматического шока, нуждающиеся в реанимационных мероприятиях. При тяжелых механических травмах конечностей (отрывах и размозжениях) сроки операции определяются временем, необходимым для восполнения ОЦК и восстановления гемодинамических показателей до безопасного уровня (см. Ампутация конечности). Прогноз в определенной степени зависит от времени, прошедшего с момента травмы до хирургической обработки. Профилактическое применение антибиотиков и других антибактериальных средств позволяет несколько продлить сроки до операции без заметного ущерба для больного. Однако их следует использовать лишь в исключительных случаях, в обычных условиях необходима ранняя хирургическая обработка.
Первичная хирургическая обработка- костно-мышечной раны — сложное вмешательство, ее должен выполнять наиболее опытный травматолог отделения, обязательно с участием ассистентов. Эта операция может включать в себя следующие основные элементы: выбор обезболивания; рассечение раны; тщательный гемостаз в ходе выполнения всех оперативных приемов; иссечение нежизнеспособных тканей и тканей сомнительной жизнеспособности, удаление инородных тел; восстановление нарушенных анатомических взаимоотношений; рациональное дренирование. Адекватное обезболивание (с учетом общего состояния больного) — одно из главнейших условий успеха. Недостаточная анестезия нередко служит источником дополнительной травмы и может стать причиной сокращения объема хирургической обработки. При тяжелых травмах лучше применять ингаляционный наркоз с миорелаксацией. При небольших одиночных повреждениях целесообразна местная анестезия.
Хирургический туалет раны. Туалет окружности раны предшествует операции и имеет важное значение в предупреждении вторичного загрязнения (рану покрывают многослойной стерильной марлевой салфеткой). Если кожные покровы загрязнены минеральными маслами и другими вязкими веществами, то их смывают эфиром. Затем окружающую рану кожу моют теплой мыльной водой и окончательно обмывают раствором нашатырного спирта. Туалет кожи проводят осторожно, смывная жидкость не должна попадать в рану. Костно-мы-шечную рану обильно промывают согретыми до температуры тела растворами антисептиков (фурацилин, монохлорамин Б, лактат этакридина, хлорацид, хлорамин и др.), чередуя их с раствором перекиси водорода и изотоническим раствором хлорида натрия. С особой тщательностью отмывают раневые «карманы», места отслойки кожи.В настоящее время для быстрого отмывания ран и отсасывания содержимого созданы специальные аппараты. После промывания и осушивания раневой поверхности меняют белье и приступают к следующему этапу операции.
Рассечение раны. Для того чтобы ориентироваться в анатомических разрушениях, полностью осмотреть пострадавшие ткани на всем протяжении, следует рассечь рану (особенно фасции и апоневрозы). Это является также существенным превентивным мероприятием для декомпрессии тканей при травматическом отеке в послеоперационном периоде. Величина и направление рассечения должны соответствовать размерам раневого канала с учетом топографии важнейших сосудисто-нервных образований. Иногда для полной обработки раны нужны дополнительные разрезы, обеспечивающие свободный доступ в глубину раневого канала.
Гемостаз в ходе операции выполняют путем лигирования или коагуляции кровоточащих сосудов. Следует помнить о возобновлении кровотечения после разрешения спазма сосудов в окружности раны или после повышения АД у пострадавшего. Добиваться обескровливания раны во время операции на конечности путем наложения кровоостанавливающего жгута не следует без четких к тому показаний (массивное артериальное кровотечение). Однако наложение перед операцией провизорного жгута при подозрении на повреждение крупной артерии следует признать целесообразным.
Иссечение тканей, удаление инородных тел. Здесь особенно важен опыт хирурга, умеющего выявить в ране мертвые ткани и ткани сомнительной жизнеспособности. Кожу иссекают экономно, при открытых переломах кожные края раны иссекают в пределах нескольких миллиметров, а при резаных ранах (свежих и незагрязненных) их можно не иссекать. На кисти и голове, как правило, кожу не иссекают. При обширных отслойках кожи необходимо оценить жизнеспособность кожного лоскута, для чего определяют границу кровоснабжения путем нанесения проколов остроконечными инструментами от края к основанию лоскута. Появление кровотечения свидетельствует о достаточном кровоснабжении и жизнеспособности кожи. Часть лоскута, лишенную питания, иссекают. В последующем после обработки (расщепления на дерматоме) ее можно использовать для кожной пластики раневого дефекта. Поврежденную подкожную жировую клетчатку иссекают широко, поскольку она малоустойчива к инфекции и нередко служит местом гнойных затеков. Вместе с тем чрезмерный радикализм здесь также неуместен, поскольку в подкожной клетчатке проходят сосуды, питающие кожу.Радикальное иссечение поврежденных мышц — важный этап операции, на котором неукоснительно руководствуются признаками жизнеспособности мышечной ткани: розовая окраска, сокращение волокон при раздражении, кровоточивость. Ткани, лишенные указанных признаков, иссекают в направлении от поверхностных слоев к глубоким, удаляют гематомы, устраняют карманы в межмышечных пространствах. Полностью удаляют поврежденные участки фасций и апоневрозов. Кроме того, преимущественно при операциях на конечностях, их рассекают по длине несколько за пределы повреждения, выполняя профилактическую фасциотомию для исключения сдавления мышц, заключенных в фасциально-апоневротические футляры, травматическим отеком.
Удаляют инородные тела, свободные мелкие осколщ костей, кроме лежащих, глубоко в мягких тканях, особенно в зоне магистральных сосудов и нервов. Удаление инородного тела не должно стать для пострадавшего более опасным, чем само повреждение. Крупные костные отломки сохраняют для того, чтобы избежать костных дефектов и нарушения процессов регенерации. Фрагменты костей механически очищают обильным промыванием, наиболее загрязненные участки приходится скалывать долотом. По ходу операции загрязненные инструменты сменяют. Во время этого этапа операции и после него обильно промывают рану растворами антисептиков и поверхностно-активных веществ.
Восстановление нарушенных анатомических взаимоотношений в каждом случае определяют индивидуально.
Восстановительные вмешательства, завершающие хирургическую обработку, требуют особых условий и выполняются не всегда. Противопоказания к первичному восстановлению мышц, сухожилий, сосудов, нервов, костей см. Операции на мышцах. Операции на сухожилиях, Операции на сосудах, Операции на нервах, Остеосинтез. При открытых (огнестрельных) переломах восстановительным вмешательствам на сосудах и нервах предшествует стабильный остеосинтез.
При лечении тяжелых открытых переломов конечностей применяют аппараты Илизарова, Гудушаури, Сиваша, Волкова-Оганесяна, Калнберза и др. Они создают доступ к ране, позволяют корригировать длину конечности и, что особенно важно при открытых переломах, обеспечивают достаточную фиксацию отломков на весь период лечения раны, осложненной нагноением.
Чем обширнее повреждение мягких тканей конечности, тем меньше различных металлоконструкций, особенно накостных, следует оставлять в ране. Зону перелома необходимо закрытьтканями с хорошим кровоснабжением (лучше всего мышцами).' Не следует оставлять свободных полостей в ране, лучше запол- э нять дефекты путем перемещения мышечных массивов (см. Пластическое замещение мышцей). Накладывают первичный шов и на кожу, оставляя не ушитыми апоневрозы и фасции, при соблюдении следующих условий: отсутствие до хирургической обработки сильного загрязнения раны и воспалительных явлений; достаточно радикальное удаление нежизнеспособных мягких тканей, свободно лежащих мелких костных осколков и инородных тел; сохранность магистральных кровеносных сосудов и нервных стволов (или их восстановление); возможность сближения краев раны без натяжения; удовлетворительное общее состояние больного (отсутствие значительного обескровливания, авитаминоза, тяжелых хронических заболеваний и др.). Если есть противопоказания к наложению первичного глухого шва, то рекомендуется применять первично-отсроченный шов.
Кожную пластику выполняют тогда, когда без натяжения края раны сблизить невозможно. Применяют различные приемы местной кожной пластики (см. Операции на коже).
Хирургический дренаж. Выведение отделяемого из раны — местное направленное дренирование — является одним из этапов хирургической обработки и направлено на профилактику и лечение гнойных осложнений. Применяют простые резиновые, пластмассовые трубки различного диаметра, полоски резины или специально изготовленные пластмассовые полосы, вводимые в рану. Если в раневой канал необходимо вводить антибактериальные средства или промывать его, то используют двух- и трехканальные трубки ТММК (трубка медицинская многоканальная кремнийорганическая) диаметром 6, 8 и 11 мм. Дренаж должен обеспечивать отток жидкости на весь срок лечения. Выпадение дренажа может стать причиной серьезного осложнения. Дренажная система не должна сдавливаться или перегибаться как в глубине раны, так и вне ее. Длительно оставляемые резиновые, пластмассовые дренажи могут приводить к осложнениям — аррозии кровеносных сосудов, болевому синдрому, пролежням тканей. Дренажные трубки не должны соприкасаться с крупными кровеносными сосудами, нервами. При Обширных, глубоких ранах дренажи вводят не только через основной, но и через дополнительный разрез (контрапертура). Предпочтительнее так называемый активный дренаж: свободный конец дренажной системы, введенной в рану, соединяют с ва-. куумным устройством (водоструйный отсос и т. п.), имеющим сосуд для сбора отделяемого. Таким образом предупреждается развитие гематом, удаляется раневой экссудат, уменьшается микробное загрязнение раны. Для лечения гнойных осложненийран применяют различные методики промызания и, аспирации с помощью двух- и трехканальных дренажных трубок-,
Всякая первичная хирургическая обработка раны должна заканчиваться хорошей иммобилизацией конечности.
• В послеоперационном периоде осуществляют комплексную терапию, включающую антибиотики и другие антибактериальные препараты, общеукрепляющее лечение, витаминотерапию, физические методы лечения (см. Физиотерапия при травмах), кинезотерапию (см. Лечебная гимнастика) и многие другие современные факторы воздействия.
Ошибки. 1. Недостаточный опыт хирурга, неправильное определение объема вмешательства, выполнение операции без ассистентов. 2. Радикальное хирургическое вмешательство до выведения пострадавшего из шока. 3. Плохой хирургический туалет. 4. Неадекватное обезболивание. 5. Неполное рассечение раны (нерациональный операционный доступ, оставление карманов, пренебрежение фасциотомией и рассечением апоневрозов). 6. Оставление в ране погибших тканей и тканей сомнительной жизнеспособности. 7. Чрезмерный радикализм при иссечении кожи, мышц, костнвй ткани, удалении мелких инородных тел и костных осколков, приводящий к неоправданно большим дефектам, нарушению процессов регенерации, длительному заживлению. 8. Недостаточный гемостаз (ненадежное лиги-рование сосудов) на всех этапах оперативного пособия. 9. Выполнение элементов реконструкции без учета противопоказаний (первичный шов, кожная и мышечная пластика, восстановление сосудов, нервов, сухожилий, остеосинтез). 10. Отсутствие рационального дренирования. 11. Пренебрежение комплексной терапией в послеоперационном периоде.
ОСНОВЫ УХОДА ЗА БОЛЬНЫМИ С ТРАВМАМИ. Уход-это комплекс мероприятий для облегчения состояния больного и его успешного лечения. Он предусматривает гигиеническую обстановку, квалифицированное выполнение всех лечебных назначений и обслуживание.
Режим травматологических лечебных учреждений активно создает и поддерживает медицинский персонал, а больные его соблюдают. Он складывается из температурного режима, освещения, вентиляции, санитарного содержания учреждения, личной гигиены больных и персонала, внутреннего распорядка, специализированного ухода за больными с травмами. Режим каждого больного зависит от локализации, тяжести, характера травмы и т. п. Назначение индивидуального режима следует фиксировать в истории болезни (постельный, полупостельный, допустимость прогулок, назначенный стол, добавочное питание, индивидуальная диета и т. д.). Внимательное ичуткое отношение, спокойный тон, вежливость персонала, умение рассеять возникающие у больного опасения относительна своего состояния и внушить уверенность в благополучном исходе травмы способствуют улучшению эмоционального фона и благоприятному течению травматической болезни. Больницы и поликлинические учреждения должны быть уютными (все, что раздражает зрение, слух, обоняние больного, необходимо устранить). Всеми средствами следует бороться с шумом.
Особое внимание следует уделять борьбе с болью. Инъекции, пункции, перевязки, травматичные манипуляции должны производиться безболезненно. Стоны и крики больных в кабинетах, перевязочных, палатах — свидетельство низкого уровня травматологической помощи. Боль часто можно устранить или уменьшить путем правильной укладки конечности на шине, в постели, хорошей гипсовой или мягкой повязкой, теплом, холодом, массажем и т. д. Важно предупреждать ятрогенные заболевания. Средний и младший медицинский персонал не имеет права обсуждать с больными правильность назначенного лечения, возможный исход травмы, операции; никому, кроме лечащего врача, не разрешается сообщать диагноз; историю болезни хранят в местах, недоступных для больных. Разбор историй болезни проводится вне палаты. Не следует делать замечания медицинским работникам в присутствии больных по поводу недочетов и ошибок в работе.
Помещения для больных (палаты, коридоры, комнаты ожидания) должны достаточно освещаться солнцем (окна ориентируют на юг, юго-восток и юго-запад с учетом географической широты). Операционные обычно планируют с окнами на север, северо-восток и северо-запад. По санитарным нормам отношение площади окон к площади пола составляет в палатах 1:6, в перевязочных и операционных 1:4 или 1:5. Электрическое освещение ночью не должно быть слишком ярким. Предусматривают индивидуальное освещение около каждойтравматоло-гической койки, ночное освещение в палатах, коридорах.
Температура в палатах должна быть 18—20°С, в перевязочных и ванных комнатах 22—25°С, в операционной 23—25°С. Гигиеническая норма воздуха на одного больного с травмой 27— 30 м3, каждый час воздух должен заменяться свежим. Проветривание через форточки и фрамуги не поддается регулировке и зависит от климатических и метеорологических условий. В лечебных учреждениях необходима принудительная приточно-вытяжная вентиляция. Операционные боксы, реанимационные залы должны иметь самостоятельные приточно-вытяжные системы. По гигиеническим нормам воздух операционной должен обновляться 10 раз в час.Санитарно-гигиеническое содержание отделений и обслуживание больных. Уборка помещений должна быть влажной. В поликлинике (травмпункте, амбулатории) полы моют ежедневно после приема больных или в перерывах, в палатах стационара — утром, перед обедом и вечером. Панели стен моют и протирают 1 раз в 3 дня. Один раз в 2 нед очищают от пыли верхние части стен, потолков, плафоны, протирают оконные рамы и двери. Поверхности радиаторов, труб центрального отопления ежедневно следует протирать влажной тряпкой; рекомендуется также уборка помещений пылесосом. Обязательно ежедневное тщательное протирание мебели и предметов ухода. Содержимое прикроватных столиков (тумбочек) персонал проверяет ежедневно. Бачки для хранения воды и плевательницы моют ежедневно, использованный перевязочный материал сжигают. В лечебных учреждениях не должно быть насекомых и грызунов. Медицинский персонал неукоснительно выполняет меры по предупреждению внутрибольничной инфекции.
В вопросах профилактики хирургической инфекции следует руководствоваться приказом МЗ СССР № 720 от 31.07.78 г. «Об улучшении медицинской помощи больным с гнойными хирургическими заболеваниями и усилении мероприятий по борьбе с внутрибольничной инфекцией». У всего персонала необходимо воспитывать чувство высокой ответственности за состояние хирургической асептики в своем учреждении. В каждом травматологическом учреждении осуществляют регулярный бактериологический контроль (носоглотка персонала, руки оперирующей бригады, воздух операционного блока и близлежащих помещений, окружающие больного предметы, хирургический инструментарий, наркозная аппаратура и др.). Заведующий отделением периодически оценивает устойчивость циркулирующих госпитальных штаммов микроорганизмов, чтобы наметить конкретные меры борьбы с внутрибольничной инфекцией.
Необходимо облучение палат, перевязочных и других помещений ультрафиолетовыми лучами. Влажную уборку, особенно в детских учреждениях, лучше производить теплой водой с мылом, тряпки и щетки дезинфицировать 2% осветленным раствором хлорной извести. Больным меняют нательное и постельное белье один раз в 7 дней и по мере необходимости. Каждый больной должен иметь отдельное полотенце, стаканчик для лекарств и стакан для питья. Предметы ухода следует тщательно мыть, дезинфицировать и хранить в отдельном шкафу. Первичная санитарная обработка больных проводится в приемном отделении после осмотра поступившего врачом.
Гигиенические ванны и души не назначают больным с кровотечением, шоком, тяжелой черепно-мозговой травмой, стравмами груди, живота, таза, переломами позвоночника, конечностей, открытыми повреждениями, а также больным, нуждающимся в немедленном оперативном вмешательстве. Таких больных при поступлении обтирают теплой водой с мылом. В истории болезни обязательно делают запись о санитарной обработке.
Больные в травматологических стационарах должны принимать гигиеническую ванну или душ каждые 7 дней. Аппараты для внеочаговой фиксации, гипсовые повязки обертывают полиэтиленовой пленкой, кожу внутри конструкции обрабатывают тампоном. Если ванна или душ противопоказаны (тяжелое состояние, скелетное вытяжение, большие гипсовые повязки, отводящие шины для верхней конечности и т. п.), то больного обтирают ежедневно или через день, а один раз в 7 дней моют голову и ноги в постели, остригают ногти на руках и ногах, меняют нательное и постельное белье.
Неопрятных больных обтирают ежедневно и, кроме того, после каждого загрязнения кожи. Гигиенические процедуры, подачу судна, перекладывание больного, перестилание постели, смену белья должны выполнять как минимум два человека. При обтирании больного повязку нельзя мочить. Больные на скелетном вытяжении при переломах нижних конечностей, таза нуждаются в особенно тщательном уходе. Больного на скелетном вытяжении нужно тщательно укрывать (особенно во время проветривания палаты). Для профилактики пролежней следует следить за чистотой кожи, постель должна быть удобной (без складок) и содержаться чистой и сухой. Под места возможного образования пролежней подкладывают ватно-марлевые валики, резиновый круг, покрытый подстилкой. Пострадавшие с травмой спинного мозга часть дня должны проводить в положении на животе. Применяют также специальные противопролежневые матрацы, приспособления, облегчающие поворачивание больного, смену белья, уход за кожей, опорожнение кишечника и перевязку. Если замечено покраснение в месте возможного пролежня, то следует усилить профилактические меры, одновременно начав лечение (смазывание 2—5% раствором перманганата калия 1—2 раза в сутки).
Больным на строгом постельном режиме умываться по утрам и мыть руки перед едой помогает младшая медицинская сестра или санитарка, поливая воду из кувшина. Больные по возможности должны чистить зубы пастой и мягкой щеткой, после еды полоскать рот водой. У тяжелобольных медицинские сестры протирают язык, зубы и промывают полость рта слабыми дезинфицирующими растворами. Следует избегать попадания жидкости в верхние дыхательные пути. Тяжелобольных кормит медицинская сестра. Жидкую пищу лежачим больным удобнодавать из поильника. Если больному неяъз* поднимать голову (травмы черепа), а также при переломах челюстей, обширных отеках мягких тканей лица, полости рта на «осикпоильника можно надеть резиновую трубочку и ввести ее в рот до корня языка. Больных в бессознательном состоянии кормят через зонд. Перед введением пищи обязательно проверяют, не попал ли зонд в трахею, для чего к концу зонда подносят пушинку ваты и смотрят, не колышется ли она в такт дыхательным движениям.
Энергетические затраты больного с травмой велики и составляют от 25 до 50 ккал/(кг*сут). Парентерально вводят глюкозу по 200—300 г/сут с соответствующим количеством инсулина (1 ЕД на 4 г) и комплексом витаминов, белковые гидролизаты (гидролизин и фибриносол), жировые эмульсии (интралипид, ли-пофизин, липофундин, липидин и др.). Препараты для парентерального питания необходимо учитывать в общем балансе жидкости, вводимой травматологическому больному. Отрицательный калиевый баланс корректируют добавлением хлорида калия до 150 ммоль/сут. При отсутствии расстройств водного баланса у взрослых больных к инфузионным средам добавляют другие ионы из расчета ммоль/м2 поверхности тела в сутки: К+ — 150 ммоль, или 10—12 г КС1; Na+— 60 ммоль, или 3,5 г NaCl; Са++ — 40 ммоль, или 2 г СаС12; Mg++ — 15 ммоль, или 1 г; фосфор — 0,75 ммоль, или 20 мг.
Для оксигенотерапии катетеры вводят в нижние носовые ходы так, чтобы кончики катетеров находились в носоглотке (длина введенной части должна равняться расстоянию от крыла носа до козелка ушной раковины). С помощью носовых катетеров удается обеспечить содержание кислорода во вдыхаемом воздухе от 30 до 45% при скорости подачи кислорода 5—8 л/мин. Кислород обязательно следует увлажнить.
ПОКАЗАНИЯ К ЛЕЧЕНИЮ НА КУРОРТАХ БОЛЬНЫХ С ПОСЛЕДСТВИЯМИ ТРАВМ. ПОСЛЕДСТВИЯ ТРАВМ НЕРВНОЙ СИСТЕМЫ. Последствия травм головного мозга без резких нарушений в двигательной сфере (параличи), препятствующих самостоятельному передвижению, без эпилептических аффектогенных припадков и психических нарушений подлежат лечению в местных неврологических санаториях (отделениях). Астенические состояния или невротические реакции, развившиеся после травм черепа, кроме лечения в местных санаториях (отделениях), подлежат лечению на климатических курортах: Аркадия, Ахали-Афони, Ворзель, Выборгский курортный район, Гагра, Геленджик, Гудаута, Друскининкай, Зеленогорск, Зеленог-радск, Зеленый Мыс, Кисегач, Кобулети, Койсара, Куркийоки, Курьи, Лазаревское, Ленинградский курортный район, Лиепая, Ликенай, Махинджаури, Одесса, Осипенко, Отрадное, Палан-га, Пярну; Рижское взморье, Светлогорск, Сортавала, Сестро-рецк, Сочи, Судак, Сурами, Сухуми, Туапсинский курортный район, Феодосия, Цагвери, Цеми, Цихис-Дзири, Юматово, Южный берег Крыма.
Последствия ранений и травм спинного мозга, его оболочек и конского хвоста при способности больного к самостоятельному передвижению и отсутствии значительно выраженных расстройств функций тазовых органов с признаками продолжающегося восстановления функции; последствия кровоизлияний (со второго месяца от начала) при отсутствии осложнений; вторичные спайки в оболочках (слипчивый арахноидит); травматические миелиты с признаками прогрессирующего улучшения; поражения конского хвоста, последствия ранений и травм периферической нервной системы (корешков, сплетений и нервных стволов), а также вторичные ее поражения, зависящие от травм позвоночника, не нуждающиеся в оперативном лечении, по окончании острого периода, а также в более поздних стадиях и при наличии признаков восстановления функций: а) с двигательными и чувствительными нарушениями; б) с болевым синдромом (в том числе с нерезко выраженной каузалгией); в) с сосудистыми и трофическими нарушениями подлежат лечению в местных санаториях с бальнео-физиотерапевтическими отделениями (грязе- или глинолечение, лечение озокеритом, искусственными сульфидными, радоновыми и другими ваннами). Таких больных также направляют преимущественно на грязевые и бальнеологические курорты с сульфидными, радоновыми, слабоминерализованными термальными и другими водами:
а) грязевые с крепкими хлоридно-натриевыми водами — Анапа, Ахтала, Бакирово, Балдоне, Бирштонас, Варзи-Ятги, Гоп-ри, Друскининкай, Евпатория, Ейск, Карачи, Кашин, Кемери, Кирилловка, Кисегач, Краинка, Куяльницкий лиман (Одесса), Лермонтовский, Ликенай, Липецк, Медвежье, Молла-Кара, Молтаево, Муялды, Осипенко, Пярну, Пятигорск, Садгород, Саки, Сергиевские минеральные воды, Сергеевка, Серегово, Славянск, Солигалич, Сольвычегодск, Соль-Илецк, Старая Русса, Тинаки, Тотьма, Увальды, Угдан, Усолье, Учум, Хилово, Чапаевские минеральные воды, Чедыр, Шира, Эльтон, Яны-Курган;
б) с сульфидными водами — Арчман, Балдоне, Горячий Ключ, Ейск, Камский курорт, Кемери, Ключи, Красноусольск, Ликенай, Любень Великий, Менджи, Немиров, Нижние Серги, Пятигорск, Сергиевские минеральные воды, Серегово, Серноводск, Синяк, Сочи — Мацеста, Сураханы, Талги, Тамиск, Хилово, Чимион;
в) с радоновыми ваннами — Белокуриха, Джеты-Огуз, Мо-локовка, Пятигорск, Ткварчели, Цхалтубо;г) с термальными водами — Аксу, Алма-Арасан, Анненские воды, Арасан-Копал, Горячинск, Горячие Ключи (Талая), Джа-лал-Абад, Иссык-Ата, Кульдур, Нальчик, Оби-Гарм, Пятигорск, Чартак;
д) Гай, Махинджаури, Нафталан, Нижние Серги, Ташкентские минеральные воды, Чартак и Янган-Тау.
Последствия травм органов дыхания — остаточные явления ранений и закрытых травм грудной клетки, не требующие оперативного лечения (плевральные шварты после эмпием без выраженной кардиопульмональной недостаточности), подлежат лечению на курортах Южный берег Крыма, Друскининкай и в местных санаториях для больных нетуберкулезными болезнями органов дыхания.
Последствия травм органов брюшной полости. Перигастриты, перидуодениты, перигепатиты, перихолециститы, периколиты и т. п. в результате хронического воспаления после травмы брюшной полости (за исключением форм, осложненных гнойными процессами, и при незатухшем обострении воспалительного процесса), не ранее 2 мес после операции при окрепшем послеоперационном рубце и общем удовлетворительном состоянии подлежат лечению в местных санаториях (отделениях) для больных желудочно-кишечными заболеваниями, а также на курортах: а) грязевых — Анапа, Ахтала, Бакирово, Балдоне, Березовские минеральные воды, Бирштонас, Варзиятчи, Гопри, Джалал-Абад, Друскининкай, Евпатория, Ейск, Зеленогорск, Ижевские минеральные воды, Карачи, Кашин, Кемери, Кисегач, Краинка, Красноусольск, Курьи, Лиепая, Лермонтовский, Ликенай, Липецк, Медвежье, Миргород, Молла-Кара, Молтаево, Муялды, Отрадное, Осипенко, Пярну, Пятигорск, Садгород, Саки, Светлогорск, Сергиевские минеральные воды, Сергеевка, Сестро-рецк, Славянск, Сольвычегодск, Соль-Илецк, Старая Русса, Тинаки, Тотьма, Увильды, Угдан, Хилово, Чапаевские минеральные воды, Чадыр, Шира, Эльтон, Яны-Курган; б) с термальными водами — Аксу, Алма-Арасан, Анненские воды, Арасан-Ка-пал, Вангоу, Горячинск, Горячие ключи (Талая), Джалал-Абад, Иссык-Ата, Кульдур, Нальчик, Оби-Гарм, Ткварчели, Цамши.
Последствия травм органов опоры и движения. Последствия открытых и закрытых травм суставов (артротомия, удаление костных осколков, остеосинтез внутрисуставных переломов, артропластика), посттравматические артриты с ограничением подвижности суставов (тугоподвижность) после длительных иммобилизаций гипсовыми повязками или аппаратами; ограничение подвижности после сквозных ранений суставов, а также от близлежащих остеомиелитических очагов; фиброзные анкилозы суставов конечностей только в случаеболезненности при опоре, а также при значительных нарушениях кровообращения (при закрытии полости сустава, нормаль- я ной температуре тела и нормализации показателей крови; гранулирующие кожные раны не являются противопоказанием к назначению лечебных ванн и грязей). Без осложнений гнойным процессом целесообразно направление на курорты в ранние периоды (в течение 1 мес после травмы) для предотвращения спаек. Оптимальным считается сочетание бальнеотерапии или грязевого лечения с лечебной гимнастикой. Молодым, практически здоровым лицам грязелечение полезно чередовать с плаванием в теплом море, реке, бассейне.
Болезни позвоночника. Последствия открытых (огнестрельных) и закрытых повреждений позвоночника (переломы тел, отростков, разрывы капсулярно-связочного аппарата) без свищей или со свищами с незначительными выделениями у больных, сохранивших способность к самостоятельному передвижению.
Болезни костей, мышц, сухожилий. Переломы с замедленной консолидацией или болезненной костной мозолью (не нуждающиеся в оперативном лечении), посттравматические и огнестрельные остеомиелиты (фистулезные, рецидивирующие без показаний к оперативному лечению); оститы, периоститы травматического происхождения, а также периоститы после огнестрельных ранений, сопровождающиеся болями и нарушением функций опорно-двигательного аппарата; миозиты, фибро-миозиты, бурситы, тендовагиниты травматические и после огнестрельных ранений, трудно поддающиеся лечению в местных условиях или периодически обостряющиеся; контрактуры: дерматогенные, миогенные, артрогенные после травмы и огнестрельных ранений (в порядке подготовительного лечения перед операцией или после нее); посттравматические трофические -язвы (небольшого размера, преимущественно поверхностные; перед операцией или после нее при язвах больших размеров).
Последствия травм магистральных сосудов конечностей. Последствия травм артерий и вен — синдром «перевязанного сосуда», после восстановительных операций; постсромбофлебитичес-кий синдром с хронической венозной недостаточностью и стойкими нарушениями крово- и лимфообращения конечности (в ранних стадиях посттромбофлебитического синдрома при инфильтрации с наклонностью к расплавлению, тромбофлебите, при наклонности к эмболии бальнеотерапия противопоказана).
Больные с указанными выше заболеваниями органов опоры и движения, магистральных сосудов конечностей подлежат долечиванию в местных санаториях, если они располагают баль-неофизиотерапевтическими отделениями. Таких больных целе-сообразно направлять преимущественно на грязевые и бальнеологические курорты (с сульфидными, радоновыми, термальными и другими ваннами).
Перечень рекомендуемых курортов для долечивания последствий травм органов опоры и движения магистральных сосудов (см. Последствия травм нервной системы).
ФИЗИОТЕРАПИЯ ПРИ ТРАВМАХ назначается в зависимости от общего состояния больного, характера повреждения, фазы патологического процесса. Физические методы сочетаются с лечебной физкультурой, механотерапией, трудотерапией (см. Кинезотерапия). Процедуру назначает травматолог, а контролирует врач физиотерапевтического кабинета.
Первую процедуру можно рассматривать как функциональную пробу на данный физический фактор: переносимость и реакция на процедуру имеют решающее значение для методики и дозировки дальнейшего лечения. Первая процедура должна проходить под наблюдением врача.
Водолечение используют в виде ванн, душей (простых и с различными добавлениями), обливаний, растираний и т.д. Наиболее распространенными способами водолечения являются ванны и души. Ванны могут быть общие и местные (пресные, минеральные и лекарственные, с добавлением газа и т. д.).
Показания: последствия переломов трубчатых костей, повреждений суставов, мышц, сухожилий, нервов; состояние после ампутаций конечностей; вяло гранулирующие раны, лимфо-венозные стазы.
Гипербарооксигенотерапия, гипербарическая оксигенация (ГБО) — применение кислорода под повышенным давлением в специальных барокамерах. При этом кислород растворяется в плазме крови и его транспорт осуществляет не только гемоглобин, но и плазма. Повышенная кислородная емкость крови и оксигенация тканей используются при гипоксических состояниях различной этиологии. Создано и создается множество моделей барокамер повышенного давления (от огромных барокомплексов, включающих несколько операционных и терапевтических отсеков, до маленьких камер для лечения детей).
В хирургии накоплен значительный опыт применения ГБО при тяжелых формах токсико-инфекционных осложнений (включая анаэробный сепсис) по следующим показаниям: тяжелые метаболические нарушения, обусловленные токсико-ин-фекционным процессом; дыхательные расстройства различной степени; сердечно-сосудистая недостаточность; анемия вследствие гемолиза и интоксикации; тяжелые нарушения функции паренхиматозных органов. ГБО устраняет вредные последствия кислородной недостаточности и стимулирует общие компенса-торно-приспособительньге механизмы. Гипоксия жизненно важных органов, нарушения микроциркуляции и метаболический расстройства при тяжелых механических травмах скелета, а также обширные повреждения мягких тканей служат показанием к ГБО.
Пострадавшим со свежими повреждениями костей ГБО показана при нарушении кровообращения в зоне травмы, отрицательно влияющем на формирование костной мозоли. К таким повреждениям относятся открытые, множественные, многоос-кольчатые и двойные переломы; переломы костей с обширным повреждением окружающих мягких тканей, сосудов, нервных стволов (неполные отрывы конечностей); переломы берцовых костей в нижней трети, шейки бедра, ладьевидной кости; переломы костей при сопутствующих заболеваниях: облитерирую-щий эндартериит, атеросклероз, сахарный диабет; последствия переломов костей и осложнения («синдром Зудека», стазы, хронические воспалительные процессы и т. д.). ГБО эффективна при замедленной консолидации перелома, несрастающихся переломах (не требующих оперативного лечения).
Перед лечением в барокамере следует осмотреть шины, аппараты и другие конструкции, наложенные больному. Перед сеансом ГБО их тщательно обезжиривают, а затем надежно укрывают хлопчатобумажной тканью во избежание искрения. Исключается применение мазевых повязок. Режим и схема ГБО зависят от характера травмы, стадии формирования костной мозоли, возраста больного, сопутствующих заболеваний.
Барокамеры для ГБО бывают двух типов: камеры, заполняемые кислородом, и камеры, заполняемые сжатым воздухом. В камерах со сжатым воздухом больному подают кислородно-воздушную смесь (4:1 в пересчете на давление 1 атм). Сеансы осуществляются при давлении не выше 2 атм и длительности насыщения 45—60 мин.
Светолечение — использование световой энергии от искусственных источников света. Лазерная терапия— лечение монохроматическими когерентными излучениями. Установлено стимулирующее, сосудорасширяющее, анальгезирующее и противовоспалительное действие гелий-неонового лазера (ЛГ-36, ЛГ-75), наиболее часто применяемого для лечебных целей в импульсном и непрерывном режимах. Накоплен опыт применения лучей лазера у больных с последствиями травм (длительно не заживающие раны и язвы), дегенеративно-дистрофическими заболеваниями (плечелопаточный периартрит, артрозы, особенно лучезапястных суставов и суставов кисти, эпикондилиты и т. д.). При лечении гелий-неоновым лазером непрерывного действия ЛГ-75 (длина волны 632,8 мм, входная мощность 20 мВт,интенсивность 10—15 мВт на 1 см2/с на расстоянии от объекта 6,4—0,7 м) луч направляют на болевую точку или по точкам зоны, перемещая его каждые 30—40 с. Длительность облучения 3—5 мин. Курс лечения 10—12 процедур через день. Выраженный терапевтический эффект (уменьшение болей, восстановление функции и т. д.) отмечается обычно после 4—5 процедур.
Соллюкс применяют в стадии острого травматического воспаления— на 2—10-е сутки после травмы (ушибы, растяжения, надрывы мягких тканей, переломы), преимущественно у детей и пожилых людей. Продолжительность сеанса 10—15 мин, процедуры отпускают ежедневно или через день (на курс 10— 12 процедур).
Ультрафиолетовое облучение (УФО) применяют начиная со второго дня после травмы. Общее (витаминообразу-ющее или закаливающее) облучение производится неэритемны-ми дозами, начиная с У8— '/4 биодозы через 1—2 нед после травмы. Больному во время процедуры надевают защитные очки.
Местно лучше облучать непосредственно зону повреждения и область проксимальнее его (на конечностях). Если это невозможно, то проводят внеочаговые облучения рефлекторно-сегмен-тарных зон. Так, при повреждениях верхних конечностей облучают верхнюю часть спины и надключичную область, при травмах нижних конечностей — пояснично-крестцовую, ягодичную области и верхнюю треть бедра. Целесообразно УФО симметричных участков здоровой конечности, соответствующих уровню повреждения другой конечности, с целью рефлекторного воздействия. Местное УФО особенно показано при открытых переломах.
Дозировки УФО: субэритемная, или малая доза — 1—2 биодозы, эритемная, или средняя доза — 2—4 биодозы и гиперэри-темная, или сильная доза — 4—5 биодоз на площади тела около 600 см2; на курс 8—12 облучений. Учитывают регионарную чувствительность к ультрафиолетовым лучам: наиболее чувствительна кожа живота, груди и спины; наименьшей чувствительностью обладает кожа кисти и стопы.
Теплолечение включает использование с лечебной целью грязей, озокерита, парафина, нафталана, торфа, глины и др., которые благодаря низкой теплопроводности и высокой теплоемкости могут долго сохранять достаточно высокую температуру тканей на ограниченных участках тела (реже всей его поверхности). Кроме этого, грязь, торф, озокерит обладают химическим действием. Грязелечение. Лечебные грязи (пелоиды) — вещества, которые образуются в естественных условиях под влиянием геологических процессов. Грязи измельчают, смешивают с водой и применяют в виде ванн и местных аппликаций (иловая грязь, молочная грязь, торф, сапропели и др.).Грязевые процедуры можно сочетать с другими методами физиотерапевтического воздействия (морские, минеральные и газовые ванны, электропроцедуры — гальваногрязь, диатермо-грязь, индуктогрязь) и кинезотерапией.
Грязелечение при травмах и их последствиях следует назначать до развития необратимых дегенеративных процессов в тканях. Используют грязь при лечении переломов конечностей (в стадии формирования костной мозоли), переломов позвоночника, таза и их последствий (несращения костей и посттравматические остеомиелиты, не нуждающиеся в оперативном лечении); повреждений спинного мозга, периферических нервов и их последствий (двигательные, чувствительные и трофические расстройства), последствий повреждений сосудов; последствий травм живота (спаечная болезнь); повреждений суставов, связок, мышц, кожных покровов и их последствий (атрофии, рубцы, контрактуры, язвы, свищи, вялозаживающие гнойные раны и т. д.).
Озокеритолечение. По физическим свойствам озокерит близок к парафину. Методики применения и показания те же, что и у парафина.
Парафинолечение. В травматологической практике чаще применяют аппликации и компрессы из парафина.
Аппликационный способ: послойное нанесение парафина (52°С) малярной кистью. После нанесения нескольких слоев (общей толщиной от 1 до 1,5 см) область аппликации закрывают пергаментной бумагой или клеенкой и укутывают одеялом. Продолжительность процедуры от 20 до 40 мин ежедневно или через день, на курс 12—14 процедур.
Компрессный способ: хирургическими салфетками, смоченными жидким парафином (52"С), заполняют раны, пролежни, язвы. Сверху закрывают клеенкой и укутывают. Процедура длится от 20 до 40 мин. В отдельных случаях можно такую повязку оставлять на сутки (на пролежнях). Парафин после наложения на раны и язвы выбрасывают. Парафиновые аппликации переносятся больными легче, чем аппликации иловой или торфяной грязи, поскольку не сопровождаются заметным перегреванием организма и меньше воздействуют на сердечно-сосудистую систему. Наиболее успешно парафинолечение последствий травмы тогда, когда элементы соединительной ткани не успели уплотниться до стойких фиброзных рубцов. Показания те же, что и при грязелечении (см. Грязелечение). Кроме того, парафин назначают в стадии острого травматического воспаления (на 2-е сутки) при повреждениях (ушибах) мягких тканей.
Ультразвуковая терапия. В лечебных целях применяют один ультразвук или ультразвук в комплексе с лекарственными веществами (фонофорез). Продолжительность процедуры от 3 до10 мин. Сеансы проводят ежедневно или через день, на курс V2—15 процедур. Повторный курс можно назначать минимум через 1 — 1 Уг мес после первого.
Ультразвук нельзя назначать на мозговую часть черепа, глаза, переднюю поверхность грудной клетки в области сердца, область половых органов. Ввиду угнетающего действия на костный мозг нежелательно применение ультразвука на эпифизы костей у детей (следует быть осторожным при применении ультразвука в детском возрасте и у пожилых). Лечение ультразвуком назначают через неделю после острой травмы по 5—7 мин, на курс 12—14 процедур. Для лечения последствий травм и заболеваний околосуставных тканей применяют фонофорез анальгина 8—10 процедур на курс.
Показания, травмы суставов с повреждением сумочно-связочного аппарата и их последствия: повреждения и дегенеративно-дистрофические процессы в параартикулярных тканях позвоночника; несращение переломов; повреждения мягких тканей и их последствия (контрактуры, рубцы, трофические язвы и т. д.), аутопластическое замещение обширных травматических дефектов кожных покровов.
Электролечение. Индуктотермия — лечебное воздействие наведенным высокочастотным магнитным полем. Процедуры отпускают аппаратами для индуктотерапии (ДВК-2, ДВК-2м, ИКВ-4).
Показания: острые повреждения мягких тканей, особенно мышц, сумочно-связочного аппарата крупных составов, повреждения позвоночника, начиная с 4—5-го дня после травмы. Можно назначать при лечении переломов костей без металло-фиксаторов, поскольку они сильно на
Дата публикования: 2015-10-09; Прочитано: 3125 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
