 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Уровень пункции эпидурального пространства для обезболивания различных органов 5 страница
|
|
Аппараты Калнберза (см. рис. 35, г) бывают напряженной и жесткой системы. В аппаратах напряженной системы кольца соединяются между собой с помощью цилиндрических пружин. Гибкость пружин и создаваемый ими постоянный компрессионный или дистракционный эффект позволяют корригировать смещения костных отломков и устранять патологические положения при контрактурах. Аппараты этой системы комплектуются пластмассовыми кольцами 5 размеров с отверстиями, через которые проводятся цилиндрические пружины. Аппараты жесткой системы комплектуются пластмассовыми кольцами 5 размеров без отверстий, соединенными между собой металлическими стержнями с резьбой, позволяющей использовать пластмассовые гайки. Вращением гаек на стержнях можно перемещать или изменять угол наклона колец.
Аппараты напряженной и жесткой системы имеют взаимозаменяемые элементы, что позволяет чередовать или сочетать использование систем. Спицы проводят трансоссально, параос-сально, с перекрестом под углом или параллельно в одной плоскости. Используют спицы с упором, с концевым пружинным участком. Перед наложением аппарата на конечность намечают уровни, направление и характер проведения спиц. Конечность окружают предварительно смонтированным из двух половин аппаратом. Центрацию конечности и фиксацию спиц вначале осуществляют в двух крайних кольцах. С помощью промежуточных колец дополнительно корригируют положение отломков ручным способом, перекрестными спицами, спицами с упорами од-иомоментио или постепенно путем наклона между кольцами с помощью гаек, установленных на соединительных стержнях или цилиндрических пружинах. После завершения репозиции создают постоянную компрессию или дистракцию на уровне перелома.
Пластмассовые кольца, достаточно прочные и эластичные, уменьшили вес аппарата. Кроме того, пластмасса обладает электроизоляционными свойствами, допускает обработку непосредственно в операционной, в момент наложения аппарата (кольца легко распиливаются на отдельные фрагменты), а также проницаема для рентгеновских лучей. <
Аппарат Волкова—Оганесяна (см. рис, 35, д) предназначен для полной статической и динамической разгрузки сустава и восстановления его функций при формировании новых суставных концов, устранения контрактур суставов и последующего восстановления их функций, фиксации околосуставных переломов и ложных суставов с взаимным давлением отломков и одновременным восстановлением движений близлежащего сустава, для вправления осложненных и застарелых вывихов с последующей разработкой движений в суставах.
Наиболее важным моментом при наложении аппарата является проведение спиц через суставные концы костей. Места введения определяют заранее, руководствуясь рентгенограммой и клиническими данными. Вначале проводят осевую замыкающую спицу через суставной конец, по которому проходит оеь движения сустава, две натяжные спицы — через другой суставной конец и еще одну спицу — проксимальнее осевой. Затем на конце этих спиц укрепляют аппарат, с помощью которого производят жесткую пространственную фиксацию с точной центровкой суставных поверхностей. При лечении околосуставных и внутрисуставных переломов и ложных суставов, кроме жесткой пространственной фиксации сустава (с полной его разгрузкой), скобы аппарата со спицами скрепляют костные фрагменты.
Аппарат Ткаченко (см. рис. 35, е) состоит из 4 рамок, которые удерживаются 4 стержнями с помощью гаек. Рамка собирается из угольника и двух планок. Спицы вводят перекрестно после репозиции и отметки краской их направления (в каждый отломок по две пары спиц). Отломки кости должны располагаться в центре рамки. Спицы закрепляют в специальных зажимах. Дополнительная репозиция выполняется перемещением спиц в нужном направлении с помощью специального приспособления. После полного сопоставления закрепляющего устройства поочередно натягивают все спицы и выполняют компрессию или дистракцию.
Аппарат Демьянова (см. рис. 35, ж) комплектуется из 2, 3, 4 колец, соединяющихся стержнями. Спицы, проводимыечерез отломки костей, крепятся в кольцах с дугообразными пазами (на месте отверстий в аппарате Илизарова). Это позволяет пользоваться более простыми и надежными спицедержателями и допускает большее перемещение стержней и спицедержателей.
После остеосинтеза аппаратом любой конструкции больного укладывают на щит. На второй день меняют марлевые салфетки около спиц; в последующем это делают каждые 5—7 дней. При достижении жесткого крепления аппарата приступают к раннему функциональному лечению, механотерапии и др. После остеосинтеза сегментов нижней конечности разрешается ходьба с постепенно возрастающей нагрузкой. При комбинированном компрессионно-дистракционном остеосинтезе полную нагрузку разрешают после достижения плотного контакта отломков; при дистракционном — тогда, когда достигнуто планируемое удлинение и аппарат перемонтирован на режим фиксации. Для сохранения жесткости фиксации каждые 5—7 дней выполняют дополнительную компрессию, при дистракционном остеосинтезе — дистракцию (1—2 оборота гаек). При гигиенической обработке больного (1 раз в 7 дней) аппарат обертывают полиэтиленовой пленкой для предупреждения попадания влаги. Кожу внутри конструкции обрабатывают тампоном (лучше с использованием дезинфицирующих средств). Сроки фиксации зависят от степени патологической подвижности отломков, а также от формы концов отломков и площади их контакта.
Ошибки и осложнения. Организационные ошибки: отсутствие практических навыков и знания методики; недостаточное обеспечение деталями, узлами, приспособлениями для аппаратов; необеспеченность специальным инструментарием и аппаратурой для лечения; применение самодельных, несоответствующих ГОСТу спиц. Тактические: неправильное определение показаний к применению метода; неправильно разработанный план остеосинтеза; преждевременное прекращение остеосинтеза и неправильное последующее ведение больного.
Технические ошибки: повреждения сосудов и нервов; некроз и пролежень кожи от давления спиц; отсутствие жесткого крепления, приводящее к смещению отломков; переломы спиц в месте контакта с костью; кольцевой ожог кости или чрезмерное рассверливание костного канала; пролежни мягких тканей от давления колец и дуг аппарата; отсутствие контроля за силами сдавления или растяжения, создаваемыми аппаратами на концах костных фрагментов.
Осложнения: воспаление и нагноение мягких тканей (вследствие нарушений асептики или при ослаблении натяжения спиц). При воспалении показано обкалывание раствором антибиотиков области спиц, УФО, УВЧ, при нагноении — удале-ние спицы и проведение ее в другом месте. Невриты и парезы нервов, возникающие при несоблюдении темпов дистракции, лечат дибазолом, витаминами, прозерином, антигистаминными средствами; показано временное прекращение дистракции.
При поперечных или близких к ним диафизарных переломах бедренной кости, костей предплечья, ключицы и др. применяют внутрикостный остеосинтез. Металлические штифты вводят открытым (с обнажением места перелома) и закрытым способами, прямо и ретроградно.
Необходимо стремиться к обеспечению плотной адаптации отломков и прочной их фиксации, что зависит от длины, формы поперечного сечения и толщины стержня, а также вида и уровня перелома. При очень высоких или низких диафизарных переломах фиксацию металлическим штифтом нельзя считать надежной. Прочную фиксацию штифтом легче обеспечить при поперечных и косопоперечных переломах. Она зависит также от соответствия штифта диаметру костномозгового канала в самом узком месте. Слишком толстый штифт трудно ввести, и при заколачивании он может расколоть кость. Штифт подбирают на основании рентгенограммы поврежденной кости и длины соответствующего сегмента здоровой конечности. Так, на бедре измеряют расстояние от большого вертела до суставной щели коленного сустава, от него отнимают 4 см и получают длину штифта. Следует помнить, что размеры кости на рентгенограмме всегда несколько больше истинных. При правильной хирургической технике обычно не возникает препятствий для введения штифта. Любое затруднение не следует преодолевать грубой силой — это может привести к раскалыванию кости. Нельзя допускать, чтобы штифт вплотную подходил к суставной поверхности.
Прямое открытое введение штифта: получив доступ к месту перелома, обнажают концы отломков; второй доступ располагается над одним из концов поврежденной кости в месте введения штифта (при повреждении плеча — задняя поверхность плеча над локтевой ямкой или область большого бугорка, локтевой кости — область локтевого отростка; бедра — надвертельная область, голени — область бугристости большебер-цовой кости и т. д.). Перфоратором делают отверстие строго по ходу костномозгового канала, толщина штифта должна соответствовать диаметру канала. В костномозговой канал центрального отломка вводят штифт на 5 мм за плоскость перелома. Отломки сопоставляют так, чтобы все зубцы одного точно входили в соответствующие впадины другого. Штифт ударами молотка продвигают в канал периферического отломка (оставляют конец штифта, позволяющий его свободно удалить и не вызывающий пролежня).Быстрое введение штифтов (особенно круглых, без пазов, плотно прилегающих к стенкам костномозгового канала) обусловливает вскрытие множества венозных сосудов крупного калибра и резкое повышение давления в костномозговом канале. Это способствует возникновению жировой эмболии (см. Эмболия жировая травматическая). Чтобы уменьшить ее опасность, следует забивать штифт медленно, с паузами. Нельзя вводить штифт под большим углом к костномозговому каналу, так как это может привести к перфорации противоположной стенки кости. При диафизарных переломах в нижней или верхней трети сегмента штифт следует вводить через трепанационное отверстие в боковой стенке короткого отломка (это улучшает условия его фиксации).
Ретроградное открытое введение штифта: штифт вводят со стороны плоскости излома в канал проксимального отломка, а затем по его выходе из кости и сопоставлении отломков вводят в канал дистального. Иногда гвоздь вводят по проводнику: через костномозговой канал центрального отломка вводится проводник, который проникает в разрез мягких тканей, выполненный в месте предполагаемого введения штифта; затем на проводник насаживают штифт и его продвигают в центральный отломок. Проводник удаляют, отломки сопоставляют и штифт вводят в канал периферического отломка.
Введение штифта закрытым способом— через разрез мягких тканей вдали от места повреждения (обычно в области метафиза), без вскрытия зоны перелома. Для закрытого остеосин-теза необходим рентгеновский аппарат с электронно-оптическим преобразователем, пользуясь которым, хирург может сопоставить отломки и точно ввести штифт. Закрытый способ применяется преимущественно при переломах голени. Большеберцовая кость из-за отсутствия мышц по передней и наружной поверхностям наиболее удобна для закрытой репозиции. Штифт (в отдельных случаях после рассверливания костномозгового канала) вводят из площадки, в области передневнутренней поверхности проксимального метаэпифиза, расположенной вне синовиальной капсулы коленного сустава, за связкой надколенника, ближе к медиальному краю большеберцовой кости. Коленный сустав должен быть максимально согнут. Вначале, при прохождении через метафиз (2,5—3 см), штифт вводят под углом к длинной оси голени, а затем — параллельно оси большеберцовой кости. При этом скошенный конец штифта скользит по задней стенке костномозгового канала и продвигается в дистальный отломок.
Ошибки и осложнения прежде всего связаны с применением штифтов, толщина которых не соответствует диаметру костномозгового канала (толстый заклинивает или раскалыва-ет кость; тонкий не обеспечивает плотного контакта отломков, часто мигрирует, становится причиной вторичного смещения, несращения, инфекционных осложнений). Нарушения хирургической техники чреваты жировой эмболией, нагноением раны, остеомиелитом, несращением. Неприменение гипсовой повязки приводит к искривлению штифта, неправильному сращению или несращению кости (лечение без внешней иммобилизации допустимо лишь при прочном и плотном остеосинтезе массивным металлическим стержнем или штифтом-штопором Сиваша, штифтом с анкерным устройством и т. п.). Преждевременное (до окончания костного сращения) удаление металлического стержня также следует считать ошибкой.
Остеосинтез пластинками применяют при поперечных, косо-поперечных, реже косых переломах плечевой, большеберцовой костей, костей предплечья. Для фиксации околосуставных переломов предусмотрены пластинки различной формы, одни из которых выполняют фиксацию репонированных костных фрагментов, другие — одномоментное взаимодавление во время операции и фиксацию. Общие принципы наложения заключаются в следующем. Из хирургического доступа на месте предполагаемой установки пластинки отделяют надкостницу. После репозиции пластинку укладывают поднадкостнично плотно к кости, захватив фиксационными щипцами. Ее середина должна приходиться на уровень перелома. Пластинку располагают на кости так, чтобы была возможность хорошо укрыть ее мышцами. Фиксирующие щипцы не должны закрывать отверстия пластинки и мешать просверливанию каналов в кости для шурупов. Просверливают кость, через отверстия пластинки, захватывая противоположную стенку. В отверстия вводят винты такой длины, чтобы при завинчивании они внедрялись в корковый слой противоположной стенки кости. Диаметр винтов должен на 0,5 мм превышать диаметр сверла, а размер шляпки — соответствовать толщине и диаметру отверстия в пластинке. Особенности наложения компрессирующей пластинки зависят от ее конструкции. Так, для пластинки Демьянова сквозные каналы в кости просверливают у наружных краев отверстий, винты ввинчивают до упора начала головки в край пластинки, а затем их равномерно затягивают. При затягивании винта его головка упирается во внешний край пластинки, прижимает ее к кости и постепенно винт смещается к ее середине. Вместе с ним смещаются навстречу друг другу и отломки. При наложении пластинок Ткаченко, Каплана — Антонова и др. для создания компрессии пользуются контракторами и сближающими приспособлениями.
Эффективность скрепления зависит от симметричности расположения пластинки к плоскости перелома и расположениявинтов. При переломе на границе между диафизарным и мета-физарным отделами соотношение винтов должно быть 3:5. Важное значение имеют механические характеристики пластинок (упругость, твердость). Массивные, неподатливые пластинки вызывают большую атрофию коркового и эндостальных слоев кости. Иммобилизация гипсовой повязкой после стабильного остеосинтеза пластинками не обязательна.
Ошибки и осложнения: применение метода не по показаниям; нарушения техники остеосинтеза (короткие винты, неправильная укладка пластинки, ведущая к образованию пролежня и межкостного диастаза); быстрое рассасывание костной ткани вокруг винтов и их ослабление, особенно в метафизарной области; неприменение гипсовой повязки в показанных случаях или преждевременное снятие ее, что приводит к расшатыванию винтов, искривлению оси конечности и несращению.
Остеотомия — операция пересечения кости, обычно направлена на устранение деформаций и выравнивание конечности. Выполняется специальным инструментом — остеотомом (долото с равномерно скошенными поверхностями и сантиметровыми делениями на клинке). Можно пользоваться обычными долотами соответствующей ширины и формы. Для пересечения кости применяют также различные пилы. Оперативный доступ для остеотомии может быть широким и ограниченным. Через широкий разрез мягких тканей кость рассекают под визуальным контролем. При ограниченном доступе длина разреза не превы-
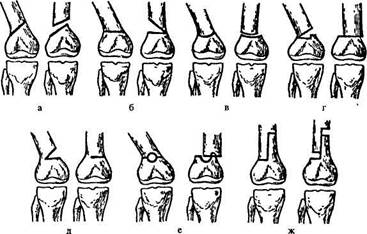
Рис. 36. Виды остеотомии
- косая, б — поперечная, в — дугообразная, г — клиновидная с шипом д — неполная клиновидная, с — окончатая, ж — Z-образная.шает ширины лезвия остеотома, и хирург направляет инструмент, не видя кости, на которой оперирует. Остеотомия обычно заканчивается скреплением костных фрагментов различными способами (см. Остеосинтез). На трубчатых костях ее чаще выполняют в метафизарном отделе (подвертельная, надмыщелковая, подмыщелковая, надлодыжечная и т. д.), значительно реже в ди-афизарном отделе. Остеотомия выполняется поднадкостнично с полным пересечением кости, в отдельных случаях (особенно у детей) надкостница отделяется только со стороны пересечения, кость пересекают до противоположной кортикальной пластинки, а затем надламывают. Сечение кости может быть различным: косым поперечным, дугообразным, углообразным, Z-образ-ным, окончатым, клиновидным с шипом (рис. 36), а также линейным или с удалением пересеченного костного клина. Для лучшей адаптации и надежного скрепления плоскостей при клиновидной остеотомии оставляют костный выступ — шип, внедряемый в губчатое вещество противоположной плоскости. Ультразвуковые пилы и долота позволяют работать в более узком операционном поле и выполнять частичные напилы на кости, продольное рассечение кортикального слоя с целью декортикации (см. Декортикация), срезание, спиливание экстраоссальных выступов и т.д.
Резекция кости — отсечение части кости пристеночно или на протяжении. В травматологической практике выполняется преимущественно для костной пластики (см.) и для обеспечения адаптации концов костных отломков при оперативном лечении переломов и их последствий (см. Остеосинтез). Различают чрез-надкостничную и поднадкостничную резекцию кости. При чрез-надкостничной резекции участок кости иссекают вместе с покрывающей его надкостницей. После такой резекции сращение кости возможно лишь при сближении обеих отрезков или костнопластическом замещении дефекта. При поднадкостничной резекции надкостница удаляемой части (обычно диафиза) сохраняется, кость восстанавливается (в том числе и за счет сохраненной надкостницы).
Трепанация кости — операция образования отверстия в костной стенке с целью вскрытия подлежащей полости. В травматологической практике применяется при травмах черепа с целью удаления костных отломков, повреждающих вещество мозга, для декомпрессии головного мозга (см. Повреждения черепа и головного мозга), а также для удаления инородных тел и костных секвестров при внутрикостных острых и хронических воспалительных процессах и др.
Эндопротезирование суставов — частичное или тотальное замещение суставов различными биологически индифферентны-


Рис. 37. Эндопротезы тазобедренного сустава, а — конструкция Мура — ЦИТО; б — Сиваша.
ми материалами (хромкобальтовые, титанокобальтовые, хромо-никель-молибденовые сплавы, титановые сплавы, керамика). Иногда один компонент сустава изготовляют из металла, а другой — из полимерных материалов (высокомолекулярный полиэтилен) для создания оптимальных условий в узле трения искусственного сустава. Протезы для суставов пальцев делают из силиконовой резины. Полное эндопротезирование применяют в основном для тазобедренных и значительно реже — коленных, локтевых и межфаланговых суставов кисти. Частичное эндопротезирование чаще применяется также для тазобедренного сустава. Материалы для эндопротезов должны быть упругими, твердыми, износоустойчивыми. Вокруг имплантированных суставов через некоторое время образуется капсула с развитыми элементами синовиальной оболочки. Однако затем капсула претерпевает глубокие морфологические изменения вплоть до развития артропластического артроза, а в некоторых случаях — полного обездвиживания. Одним из наиболее важных недостатков эндопротезирования следует считать расшатывание суставов в отдаленные сроки, что становится основным препятствием для подобных вмешательств у молодых людей. Попытки дополнительной фиксации металлических и полимерных компонентов эндопротезов костным цементом, (полиметилметакрилат, метил-метакрилат, акриловый цемейт пека) не дают обнадеживающих результатов.
Материалы эндопротезов хорошо переносятся организмом, но при длительном пребывании подвергаются электролитическому распаду. Наиболее биологически инертным материалом считают корундовую керамику, она имеет и высокое биологическое единство с костной тканью. Для полного замещения тазобедренного сустава применяется эндопротез конструкции Сиваша, для замещения головки и шейки бедра — цельнометаллический эндопротез конструкции Мура — ЦИТО (рис. 37). Он изготавливается из титанового сплава с большим запасом прочности, имеет 5 размеров. Эндопротезирование проксимального конца бедренной кости проводят у больных пожилого возраста при оскольчатых, субкапитальных переломах шейки бедренной кости, в случаях неудач закрытой репозиции и при старческом остеопорозе (см. Перелом бедра — шейки медиальный), несращениях шейки и у больных с тяжелыми сопутствующими заболеваниями, не способных передвигаться на костылях без нагрузки на конечность. Эндопротезирование является операцией выбора при патологических переломах шейки бедра, если хирургическое вмешательство может хотя бы временно облегчить страдания больного.
Противопоказания: тяжелые сопутствующие заболевания, не поддающиеся комплексному лечению в предоперационном порядке и угрожающие летальным исходом во время операции или тяжелыми осложнениями после нее (эндопротезы не следует применять у больных, прикованных к постели и не способных начать ходить после операции). Тотальная замена тазобедренного сустава по поводу повреждений у лиц пожилого возраста из-за травматичности, кровоточивости, остеопороза и большого операционного риска производится крайне редко.
ОПЕРАЦИИ НА МЯГКИХ ТКАНЯХ (ПО ПЕРВИЧНЫМ ПОКАЗАНИЯМ). Операции на коже. Первичная кожная пластика (пересадка кожи на свежие раны) — один из эффективных способов устранения дефектов кожных покровов после механических травм. Кожная пластика как этап первичной хирургической обработки (см.) обеспечивает хорошую изоляцию глубжеле-жащих тканей от внешней среды и профилактику инфекционных осложнений. Эта мера способствует и более быстрому и полному восстановлению функции, поскольку заживление ран вторичным натяжением нередко сопровождается контрактурами, деформациями, резким ограничением, а иногда и потерей функции пострадавшего органа.
Показания к первичной кожной пластике: открытые повреждения с обнажением костей, сухожилий, нервов, дефекты кожи в области суставов. Чаще ее выполняют на кисти, стопеги волосистой части головы, где кожные покровы относительно малоподвижны, а подкожный жировой и соединительнотканный слои выражены слабо; несколько реже — в области голени, предплечья, бедра и близлежащих крупных суставов. Успех кожной пластики во многом зависит от подготовки воспринимающего раневого ложа. Кожные трансплантаты лучше приживляются при пересадке на мышечную, фасциальную и рыхлую соединительную ткани, богатые кровеносными сосудами, гораздо хуже — на кость и сухожилия. Важнейшее условие благоприятного исхода — умелое выявление и иссечение нежизнеспособных тканей в пределах раны и правильный выбор варианта кожной пластики. Основные варианты следующие: 1) пластика местными тканями (послабляющие разрезы, выкраивание лоскутов с учетом сохранившихся тканей и их перемещение, реплантация сохранившихся полностью или частично отторгнутых лоскутов, индийский метод); 2) пластика лоскутом на питающей ножке, выкроенным вдали от раны (итальянский метод, «острый» стебель Филатова); 3) свободная пластика (мелкие кусочки, полнослойные лоскуты, расщепленные лоскуты); 4) комбинированная пластика (местными тканями в сочетании со свободной пластикой, лоскутом на ножке, в сочетании с местными тканями или свободной пластикой).
Пластика кожная местными тканями. Небольшие дефекты можно закрыть простым сближением краев раны. Для этого следует отсепаровать кожу с подкожной клетчаткой от собственной фасции и наложить швы. Существуют различные модификации использования кожного покрова вблизи раны. Кожу перемещают из соседних с раной участков путем нанесения вспомогательных послабляющих разрезов. При овальных дефектах делают дугообразные разрезы, уменьшающие напряжение тканей и позволяющие наложить швы для соединения краев дефекта. При четырехугольном дефекте с одной или нескольких сторон выкраивают прямоугольные лоскуты, которые затем смещают, стягивая края дефекта. При не слишком широком ромбовидном дефекте можно оттянуть острым крючком два противоположных угла и превратить его в линейный. Направление и рисунок послабляющих разрезов зависят от формы пострадавшей области тела (рис. 38). Необходимо учитывать, что послабляющий разрез должен вдвое превышать длину раны, а ширина лоскута — составлять не менее половины его длины. Для пластики кожных дефектов на лице чаще применяют принцип «встречных треугольников» по Лимбергу. Кожные покровы вблизи раны можно использовать при отсутствии обширных разрушений кожи. Этот метод в чистом виде практически неприменим для первичной пластики обширных ран конечностей.
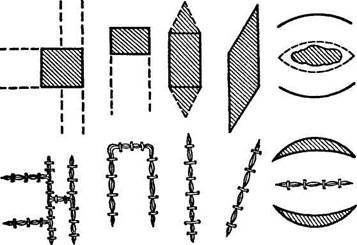
Рис. 38. Способы кожной пластики местными тканями.
Ресурсы для перемещения кожных лоскутов на конечностях, особенно в дистальных отделах, минимальны. Малая смещае-мость кожи ограничивает применение этого метода и при повреждениях ладонных поверхностей пальцев.
Разновидностью местной кожной пластики при первичной хирургической обработке является реплантация (обратное подшивание) кожных лоскутов, имеющих питающую ножку, т. е. при сохранившихся сосудистых связях с подлежащими тканями. Метод чаще применяют для первичной кожной пластики скальпированных ран конечностей. Раневую поверхность неполностью отторгнутого лоскута кожи обрабатывают по типу экономного тангенциального иссечения (избегая повреждения сосудистой сети), укладывают на предварительно приготовленное воспринимающее ложе и подшивают к его краю без натяжения. Исход определяется жизнеспособностью тканей воспринимающего ложа и реплантируемого лоскута.
О первичном травматическом некрозе кожи, кроме явного раздавливания и размозжения, свидетельствуют неестественный цвет, значительная отслойка кожи от подлежащих тканей, низкая температура и отсутствие или крайне медленное (через 2— 3 мин) появление кровоточивости кожных краев при разрезе. Нужно учитывать и физиологическое размещение лоскута кожи, форму, ширину питающей ножки (присутствие в ней функционирующих сосудов), натяжение при зашивании раны. Питание отслоенной кожи возможно из разветвленной элифасциальнойартериальной сети, наиболее хорошо выраженной на кисти, стопе, в области суставов конечностей. Из 4 венозных сплетений кожи кровь оттекает в венозные стволы подкожного жирового слоя. Эпифасциальная артериальная сеть кровеносных сосудов при нарушении ее связей с сосудистой сетью, расположенной под апоневрозом (особенно в зонах с развитым анастомозирова-нием), способна обеспечить достаточное кровоснабжение травмированных лоскутов, если кожа отслоена вместе с апоневрозом. Реплантация кожи, отслоенной без подлежащей жировой клетчатки, обречена на неудачу (прерваны пути притока и оттока). Только по анатомическим предпосылкам трудно определить возможность реплантации лоскута, отслоенного с клетчаткой до апоневроза. Задачу облегчает выполнение насечек через всю толщу лоскута, а также экономное иссечение края кожи с жировой клетчаткой. Раннее появление кровоточивости тканей на срезе может указывать на достаточное кровоснабжение лоскута. Попытки сохранения лоскутов кожи сомнительной жизнеспособности обычно заканчиваются частичным или полным некрозом. В подобных ситуациях более целесообразна пластика кожи по Красовитову (см. Пластика кожная свободная). Пришивание лоскутов с натяжением, даже при сохранении достаточного артериального кровоснабжения, может иметь неблагоприятный результат в связи со спазмом и тромбозом питающих сосудов
Пластика лоскутами на питающей ножке, выкроенными вдали от раны. Преимущество указанного метода заключается в сохранении функционирующих сосудов, нервных связей между лоскутом и донорским участком в течение всего периода приживления. В состав лоскута включают подкожный жировой слой, а иногда и поверхностную фасцию, что позволяет заместить дефект не только кожи, но и подлежащих мягких тканей. Метод применяют относительно редко, поскольку он не допускает одномоментного замещения обширных дефектов кожных покровов, требует сложных предоперационных расчетов и вынужденного положения больного. Основные показания: глубокие раневые дефекты с обнажением и деваскуляризацией костей и сухожилий на дне раны.
Пластика итальянским методом. Чаще применяют различные варианты пластики отдаленным мостовидным лоскутом (рис. 39). Двумя параллельными разрезами выкраивают мостовидный лоскут с включением подкожной жировой клетчатки. Донорский участок закрывают, используя местные ткани или метод свободной пластики Кисть подводят под лоскут и края его подшивают к краям раны. Через 3 нед отсекают одну Ножку, а через 2 нед после этого — вторую.
Пластика «острым» стеблем Филатова как завершающий этап первичной хирургической обработки применя-
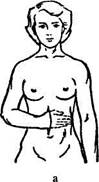

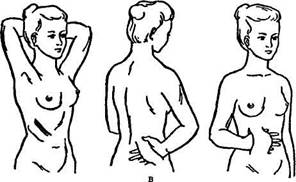
Рис. 39. Схема пластинки отдаленным мостовидным лоскутом. - а — способ Склифосовского, б — способ Парила, в — веерообразный лоскут по Высоцкой
Дата публикования: 2015-10-09; Прочитано: 1662 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
