 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Неврологические осложнения остеохондроза позвоночника. Консервативное и хирургическое лечение
|
|
Позвоночник человека выполняет сложную функцию опорной конструкции и конструкции, обеспечивающей значительную подвижность. Эти функциональные возможности определяются сегментарным строением позвоночника с определенной долей свободы движений в отдельных его звеньях. Одним из важнейших элементов этой конструкции являются межпозвонковые диски, выполняющие роль межпозвонковых суставов.
Межпозвонковые диски состоят из фиброзного кольца и расположенного в центре диска студенистого ядра. Диск связан с выше- и нижележащими позвонками с помощью хрящевых гиалиновых пластинок. Фиброзное кольцо состоит из концентрически расположенных слоев прочных соединительнотканных волокон. Студенистое ядро представляет собой круглое эластичное образование, состоящее из соединительной ткани, отличающееся большой гидрофильностью. В студенистом ядре содержится 80 % воды. С возрастом содержание воды и эластические свойства диска существенно снижаются. Диски в большей степени определяют высоту позвоночного столба: на их долю суммарно приходится около 1/4 длины позвоночника.
По передней и задней поверхности позвоночника проходят мощные продольные соединительнотканные связки, которые делают конструкцию позвоночника еще более прочной. Задняя продольная связка укрепляет обращенную в спинномозговой канал поверхность фиброзного кольца межпозвонкового диска, препятствуя его смещению в этом направлении. В то же время боковые поверхности дисков, особенно в поясничном отделе, где задняя продольная связка сужается, оказываются менее прочными. Эта особенность строения межпозвонковых дисков и связочного аппарата позволяет объяснить некоторые особенности проявления дегенеративных изменений, которые претерпевают диски.
Прочность и подвижность общей конструкции позвоночника обеспечивается также суставами рядом лежащих позвонков и располагающимися между дужками позвонков желтыми связками. Межпозвонковые диски выполняют роль своеобразных амортизаторов. При вертикальной нагрузке студенистое ядро уплощается и растягивает фиброзное кольцо. При прекращении нагрузки оно занимает нормальное положение. При поворотах, наклонах, разгибании позвоночника также происходит соответствующая Деформация студенистого ядра и фиброзного кольца.
| Этим |
Разные отделы позвоночника испытывают различную нагрузку, i бенно значительная нагрузка приходится на диски поясничного и шейн отделов, поскольку эти отделы отличаются наибольшей мобильность»
в значительной степени объясняется тот факт, что происходящие с
°зрастом дегенеративные изменения в позвонках, дисках и связочном аппарате наиболее выражены в шейном и поясничном отделах. Следует отметь еще одну особенность межпозвонковых дисков — их кровоснабжение.
|

|
| Рис. 23.1. Боковая грыжа межпозвонкового диска, вызывающая сдавление спиналь ного корешка. Рис. 23.2. Срединная грыжа межлозвонкового диска. |
Г
Мелкие сосуды, кровоснабжающие диски, полностью запустевают уже к 20—30 годам, и обменные процессы в дисках осуществляются за счет диффузии и осмоса.
Все перечисленные факторы (постоянная механическая нагрузка, изменения обменных процессов и гидрофильности) неизбежно приводят к возрастным дегенеративным изменениям в дисках, самих позвонках и их связочном аппарате. Генетическая предрасположенность, значительная физическая нагрузка, связанная с особенностью жизни и работы, травмы влияют на выраженность структурных изменений в межпозвонковых дисках и определяют возраст, в котором они возникают. Фиброзное кольцо теряет свою эластичность, в нем образуются трещины, в которые при каждой новой нагрузке все более и более начинает впячиваться студенистое ядро, перемещаясь к периферии диска. Если еще сохраняются наружные слои фиброзного кольца, то в месте его наибольшего истончения диск начинает выпячиваться — возникает так называемая протрузия диска.
При полном разрыве волокон фиброзного кольца содержимое студенистого ядра выходит за его пределы — возникает грыжа студенистого ядра (рис. 23.1, 23.2). Выпавший фрагмент пульпозного ядра может свободно располагаться в просвете спинномозгового канала (секвестрация диска).
Очень важно, в каком направлении происходит выпячивание или выпадение диска. Как было отмечено, задняя и передняя поверхности дисков дополнительно укреплены продольными связками позвоночника, поэтому чаще происходит боковое (латеральное) смещение диска в сторону межпозвонкового отверстия, через который проходит спинномозговой корешок.
В связи с этим наиболее частым проявлением грыжевого выпячивании (грыжи) межпозвонкового диска является сдавление соответствующего корешка с развитием характерного болевого синдрома (дискогенный радикулит).
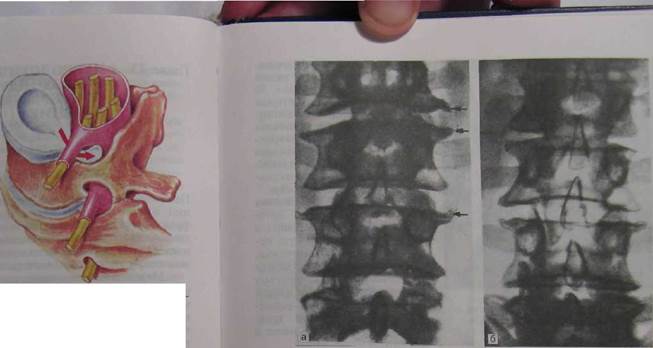
Рис. 23.3. Деформирующий спондилез и остеохондроз поясничного отдела позвоночника (а, б). Изменение замыкательной пластинки с формированием «крючко-видных» отростков. Рентгенограммы.
Реже диск может выпячиваться в просвет позвоночного канала по средней линии (задние грыжи диска). Неврологические последствия задних грыж зависят от отдела позвоночника, в которых они возникают (задние, срединные грыжи поясничного отдела могут привести к сдавлению корешков конского хвоста, в то время как шейные грыжи могут стать причиной поражения шейного отдела спинного мозга).
При разрушении прилежащих к позвонкам хрящевых пластинок студенистое ядро может проникать в рядом расположенный позвонок, в результате развиваются грыжи Шморля, которые, как правило, бессимптомны.
Вследствие дегенерации межпозвонковых дисков происходит их склерозирование, нарушается подвижность позвонков, уменьшаются промежутки между ними, т.е. развивается остеохондроз.
Спондилез характеризуется комплексом изменений в позвонках, связочном аппарате, суставах, которые могут стать причиной возникновения корешковых симптомов и симптомов поражения спинного мозга.
К этим изменениям относятся формирования костных остеофитов, вдающихся в позвоночный канал, межпозвонковое отверстие и канат п звоночной артерии. Эти остеофиты формируются по краям позвонков, суставных поверхностей, области унковертебрального сочленения. Нередко этому сопутствуют утолщение и оссификация продольной связки.
Деформированные края позвонков и оссифицирующиеся прилежашие части связок формируют костные скобки (рис. 23.3). Все эти изменения объединяются общим названием - спондилоартроз. С возрастом признаки

| Таблица дисков |

|
спондилоартроза обнаруживаются у большинства людей (у 90 % мужчин старше 50 лет и у 90 % женщин старше 60 лет). Однако в большинстве случаев он протекает бессимптомно или с умеренно выраженными болевыми ощущениями, существенно не влияющими на активность и трудоспособность.
| Рис. 23.4. МР-томограмма шейного отдела по звоночника. Грыжа диска между Civ и Су. |
Вследствие ослабления связочного аппарата, дегенеративных изменений в дисках могут возникнуть нестабильность позвоночника, смещение одного позвонка по отношению к другому (спондилолистез), что в свою очередь может стать дополнительной причиной травмирования спинного мозга и корешков.
Воздействие всех перечисленных факторов на спинной мозг и корешки может быть особенно выраженным у больных с узким спинномозговым каналом.
Клинические проявления упомянутых дегенеративных изменений позвоночника в значительной степени определяются уровнем поражения. Как было отмечено, чаще эти патологические изменения возникают в шейном и поясничном отделах позвоночника, испытывающих большую нагрузку.
Поражения межпозвонковых дисков и спондилез шейного отдела позвоночника. Наибольшая динамическая нагрузка приходится на нижние позвонки шейного отдела. Неудивительно, что в большинстве случаев наблюдается выпадение диска между позвонками Cv— CVi и Cvi—Cvn- Помимо возрастных дегенеративных изменений, существенное значение в патологических изменениях шейного отдела позвоночника имеет травма, особенно «хлыстовая», характеризующаяся быстрым сгибанием и разгибанием головы и шеи (такая травма может возникнуть при отсутствии подголовников в автомобиле при быстром торможении или при столкновении с препятствием).
Клинические проявления поражения шейных межпозвонковых дисков. В зависимости от локализации выпавшего диска (рис. 23.4) могут наблюдаться симптомы сдавления корешка, повреждения спинного мозга (миелопатия) отдельно или в комбинации. Заболевания чаще проявляются на 3—4-м десятилетии жизни.
Характер выявляемого неврологического синдрома зависит от уровня и локализации выпавшего диска.
При латеральных грыжах диска, блокирующих межпозвонковые от-
гия, заболевание начинается с острых болей в области шеи, плеча, руки (соответственно зоне иннервации пораженного корешка). Боли уси-
ливаются при движениях в шее. Может наблюдаться слабость i мышечных групп, позднее — признаки их атрофии.
При срединном выпадении диска на первый план выступают симптомы поражения спинного мозга: снижение силы в верхних конечностя уверенность, неловкость при ходьбе, нарушение функции тазовых органов В редких наиболее тяжелых случаях выпадение срединного диска может привести к развитию синдрома полного перерыва спинного мозга Особенности корешкового синдрома при грыжах диска разного уровня представ-лены в таол. 2.э.\,
| 23. |
Корешковые синдромы при грыжах шейных межпозвонковых
| Симптомы |
 Уровень выпадения диска
Уровень выпадения диска
| Cvi-vii |
| Cvu |
Ciii-iv
| Civ Боковая поверхность шеи до верхних отделов плеча |
| Сдавленный корешок Локализация болей и парестезии |
| Cv Шея, плечо, передняя, верхняя поверхность предплечья |
| Cvi Латеральная поверхность плеча и тыльная поверхность предплечья, парестезии в большом пальце Плечелучевая мышца |
| Cvin Внутренняя поверхность плеча и предплечья |
Cvii
Тыльная поверхность предплечья, указательный и средний пальцы
| Диафрагма |
| Мышечная слабость |
| Подостная; двуглавая, плечелуче-вая мышцы |
| Межкостные мышиы кисти |
| Нарушение рефлексов |
| С двуглавой мышцы |
Трехглавая мышца, супинатор и пронатор кисти, разгибатель пальцев
| С двуглавой мышцы |
С трехглавой мышцы
 Неврологическая симптоматика шейного спондилеза во многом схожа с клиническими проявлениями грыж межпозвонковых дисков.
Неврологическая симптоматика шейного спондилеза во многом схожа с клиническими проявлениями грыж межпозвонковых дисков.
Боли в области шеи, надплечий, в затылочной, межлопаточной областях — одно из наиболее постоянных и мучительных проявлений шейного остеохондроза. Боли могут быть вызваны раздражением рецепторов связочного аппарата и межпозвонковых дисков, непосредственным воздействием на корешки, влиянием на симпатическую нервную систему.
Как и при грыжах шейных межпозвонковых дисков, при остеохондро-зе (спондилезе) могут выявляться симптомы поражения спинного мозга и корешков — миелорадикулопатия.
Характерны также нейродистрофические изменения в виде периартри- та плечевого сустава, синдрома передней лестничной мышцы, болей в серд- че (кардиологический синдром).
Необходимо упомянуть о синдроме позвоночной артерии, возникающем следствие образования остеофитов в просвете канала позвоночной арте-
^ травмирующих стенку артерии и вызывающих ее спазм. мож ВЛеНИе одной позвоночной артерии, даже полная ее окклюзия.
т пРотекать бессимптомно, но при двустороннем процессе или пшо-

|

|
|

|
| % |

Рис. 23.5. МР-томограмма позвоночника. Дегенерация дисков Liv—Lv, Lv—S[. Грыжа диска между Liv и Lv.
Рис. 23.6. Сколиоз позвоночника при пояснично-
крестцовом радикулите. ^>
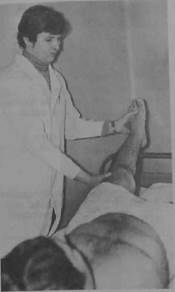
Рис. 23.7. Симптом Ласега.

Рис. 23.8. Симптом Нери. Попытка привести подбородок к груди не удается.
плазии противоположной артерии у больных возникают симптомы нарушения кровообращения в вертебробазилярном бассейне (головокружение, рвота, атаксия, нарушение зрения, в тяжелых случаях — нарушение витальных функций). Заболевание протекает с ремиссиями и обострениями.
Диагностика. К рентгенологическим признакам шейного остеохондроза и спондилеза относятся сужение межпозвонковой щели, склероз костной ткани, наличие остеофитов. Могут выявляться признаки патологической подвижности позвонков, спондилолистеза.
Более полная и точная диагностика, необходимая, в частности, для решения вопроса о показаниях к хирургическому лечению, требует применения таких методов, как миелография, компьютерная и магнитно-резонансная томография. Лишь эти методы позволяют выявить выпадение межпозвонковых дисков, степень сдавления спинного мозга и его корешков.
- 1рыжи межпозвонковых дисков на поясничном уровне Чаще наблюдаются заднебоковые грыжи, сдавливающие корешок по выходе его из ду-
На поясничном уровне нижний край дуги позвонка располагается выше уровня межпозвонкового диска, поэтому при выпадении грыжи про- исходит сдавление нижележащего корешка (грыжа Lv-S, сдавливает коре-
1_г_10 К о | j.
Центральные грыжи сдавливают уже не один а несколько корешков,
поскольку они внедряются в спинномозговой канал на уровне конского
хвоста. Чаще повреждаются диски на уровне Lv-S, и iJ-Lv (рис. 23.5);
- I поясничных межпозвонковых грыж приходится именно на эти уров-
[60
ни. Приблизительно в 4 % случаев наблюдается выпадение грыжи на уровне Lin — Lrv и только в 1 % — на уровне Ln— Lui и Ц— Lii.
Клинические проявления. Выпадение межпозвонковой грыжи характеризуется обычно остро возникающими болями в области поясницы с иррадиацией и чаще по ходу седалищного нерва (область ягодицы, задняя поверхность бедра, задненаружный край голени). Боли резко усиливаются при движениях, наклоне туловища, натуживании. Отмечается искривление позвоночника из-за резкого рефлекторного напряжения мышц (рис. 23.6).
Возникновение приступа может быть вызвано физической нагрузкой — подъемом тяжести, резким движением. При обследовании наблюдаются оо-лезненность при надавливании на остистые отростки поясничных по ков, симптомы натяжения: симптом Ласега, симптом Нери (рис. 23.. 23.8), болезненность по ходу седалищного (реже бедренного) нерва. Могут отмечаться нарушение чувствительности и выпадение сухожильных рефлексов в зависимости от локализации выпавшего диска, парезы мышц.
Особенности неврологических симптомов, характерных для поясничных грыж межпозвонковых дисков различного уровня (табл. 23.2),
Следует иметь в виду, что в отдельных случаях могут сдавливать решки, не соответствующие уровню пораженного диска. Это может наб Даться, когда выпавший фрагмент диска (секвестр) смещается в прс позвоночного канала вверх или вниз.
Срединные грыжи дисков могут проявляться только болями, с ленными растяжением задней продольной связки и твердой моэ
Зй-


|

|
| Симптомы латеральных грыж поясничных межпозвонковых |
| ица 23.2. |
| Снижение или выпадение коленного рефлекса Обычно без изменений |
| Четырехглавая мышца бедра Разгибатели стопы, разгибатель большого пальца Сгибатели стопы |
| Передняя поверхность бедра и голени Переднебоковая поверхность голени Латеральная поверхность голени (до мизинца) |
Нижняя часть поясницы, переднебоковая поверхность бедра, передняя поверхность голени
| u-s, |
| Пяточный (ахиллов) рефлекс снижен (отсутствует) |
Нижняя часть поясницы, латеральная поверхность бедра, переднела-теральная поверхность голени
| Si |
Нижняя часть поясницы, латеральные поверхности бедра и голени
лочки Однако при выпадении большого фрагмента диска могут остро возникнуть симптомы поражения корешков конского хвоста в виде болей в поясничной области и в ногах, слабости в ногах, преимущественно в стопах, нарушений чувствительности в них, расстройства функций тазовых органов.
 Заболевание обычно носит ремиттирующий характер. Возникшие симптомы под влиянием лечения или спонтанно постепенно проходят или в значительной степени ослабевают. Такая ремиссия объясняется репозицией диска при его неполном выпадении (протрузии), а также стиханием реактивных воспалительных изменений, неизбежных при выпадении диска.
Заболевание обычно носит ремиттирующий характер. Возникшие симптомы под влиянием лечения или спонтанно постепенно проходят или в значительной степени ослабевают. Такая ремиссия объясняется репозицией диска при его неполном выпадении (протрузии), а также стиханием реактивных воспалительных изменений, неизбежных при выпадении диска.
В последующем болевые приступы с признаками сдавления корешка или корешков могут повторяться.
Диагностика. Диагноз поясничной межпозвонковой грыжи не представляет существенных трудностей. Характерный анамнез и неврологическая симптоматика позволяют предположить протрузию или выпадение диска и определить его уровень. Однако для окончательной верификации диагноза обычно требуются дополнительные методы исследования. При спондилографии можно выявить сужение промежутка между позвонками на уровне пораженного диска, сопутствующие изменения в позвонках — спондилез. В отдельных случаях можно выявить сам выпавший диск, если наступило его обызвествление.
Полная информация о состоянии диска, расположении выпавшего фрагмента и степени компрессии корешков может быть получена с помощью компьютерной и магнитно-резонансной томографии или миелогра-фии (рис. 23.9).
Следствием распространенного остеохондроза может быть выраженное сужение позвоночного канала, приводящее к сдавлению дурального мешка и расположенных в нем корешков. В этих случаях развивается синдром стеноза канала. Больных беспокоят боли в пояснице и ногах, усиливающиеся при разгибании позвоночника и ослабевающие, когда больной принимает полусогнутое положение, сидит или лежит с согнутыми ногами.
Рис. 23.9. Миелограмма при грыже диска Liv— Lv. Дефект наполнения.
Может наблюдаться «неврогенная перемежающаяся хромота», характеризующаяся появлением слабости в ногах и усилением болей при ходьбе. Причина появления этих симптомов — нарушение кровообращения, в первую очередь венозного оттока в корешках конского хвоста. В отличие от «перемежающейся хромоты», вызванной облитерирующим эндартериитом. У больных отсутствуют признаки нарушения периферического кровообращения в ногах.
Лечение. Прежде чем говорить о лечении дегенеративных изменений позвоночника, сопровождающихся неврологическими проявлениями, следует упомянуть об исключительной важности предупреждения этих изменений. Особое место среди мер, позволяющих предупредить развитие гех или иных вертеброгенных синдромов, занимают систематические физичес-кие Упражнения, направленные на сохранение правильной осанки, по-Движности позвоночника, укрепление его мышц.
Как было отмечено ранее, наиболее частым проявлением остеохондроз ■а позвоночника, в первую очередь грыжевого выпадения межпозвонковых дисков, является остро возникающий радикулярный синдром, крайне мучительный для больного.
Лечение больных с этим синдромом и с другими неврологическими осложнениями остеохондроза позвоночника должно быть комплексным.
Лечебные мероприятия назначаются дифференцированно с учетом па-томорфологического субстрата заболевания, ведущих клинических проявлений, давности и стадии заболевания.
Условно весь период заболевания можно разделить на острую, подо-струю стадии и стадию ремиссии.
В остром периоде показан покой (при резко выраженном болевом синдроме — постельный режим).
Целесообразно начинать лечение с назначения нестероидных противовоспалительных препаратов (пироксикам, индометаиин, вольтарен, ибу-профен, реопирин), противоотечных (фуросемид, диакарб, гипотиазид), обезболивающих препаратов и миорелаксантов, а также больших доз витаминов группы В. При этой лекарственной комбинации учитываются основные патогенетические механизмы заболевания, ее применение уменьшает явление воспаления, отек, рефлекторный спазм мышц — тем самым уменьшается компрессия нервного корешка.
При выраженном болевом синдроме эффективны внутримышечное применение комбинированных препаратов, в состав которых входят декса-метазон, фенилбутазол, лидокаин, цианкобаламин, а также корешковая и эпидуральная блокады.
Может быть показанным вытяжение для уменьшения протрузии диска.
При поражении позвоночника на шейном уровне целесообразна иммобилизация с помощью воротника или специального приспособления, фиксирующего голову и шею (Hallo-west).
Параллельно с этими мероприятиями рекомендуются физиотерапевтическое обезболивание с помощью синусоидально-модулированных токов, переменного магнитного поля, ультразвуковой терапии, электрофоретичес-кое введение анальгетиков.
После стихания болевого синдрома {подострая стадия заболевания) применяют физические методы лечения: гимнастику, мануальную терапию, физиотерапию, массаж.
Комплекс упражнений лечебной гимнастики в иодострой стадии заболевания направлен на расслабление мышц, уменьшение сдавления пораженных межпозвонковых дисков и декомпрессию корешков спинного мозга, а в последующем — на укрепление мышечного корсета позвоночника. В этой стадии следует избегать вертикальных нагрузок на позвоночник и упражнений, вызывающих ротацию в пораженном сегменте как наиболее травмирующих межпозвонковый диск.
Часто применяемые физиотерапевтические процедуры (ультрасоноте-рапия, синусоидально-моделированные и диадинамические токи, лекарственный фонофорез) дают существенный терапевтический эффект, основанный на спазмолитическом, противовоспалительном, аналгезируюшеь влиянии физиотерапевтических факторов, потенциирующих действие л -карственных препаратов. Назначаются сосудистые препараты, спазмолит ки и миорелаксанты, стимуляторы регенеративных процессов обмена
ществ в межпозвонковых дисках. В отдельных случаях эффективно применение полиферментных препаратов (папаин, лекозим, карпазим). Фермен ты, вводимые с помощью электрофореза, оказывают местное избирательное действие на соединительную ткань, в том числе самого диска и грыже вого выпячивания. Они вызывают лизис тканей грыжевого выпячивания, что приводит к уменьшению сдавления корешка нерва.
Комплексное лечение, включающее медикаментозное и физическое воздействие, более эффективно, оно позволяет быстрее добиться клинического результата. Для устранения радикулярных болей применяются также мануальная и рефлексотерапия.
В стадии ремиссии, когда на первый план выступает нарушение социально-бытовой адаптации (снижение силы мышц пораженной конечности, возникающие при физической нагрузке боли, затрудняющие деятельность в определенной позе и т.д.), наступает стадия реабилитации. Проводимые лечебно-реабилитационные мероприятия направлены в первую очередь на преодоление стойких дефектов и профилактику рецидивов. Основу лечения составляют постоянное выполнение комплекса лечебной гимнастики и санаторно-курортное лечение.
Хирургическое лечение. При неэффективности консервативного лечения в течение 2—3 мес и обнаружении при компьютерной томографии и миелографии выпавшего диска или остеофита, вызывающих болевой синдром, показана операция. Операция необходима при прогрессирующей миелопатии, обусловленной сдавлением спинного мозга. При развитии синдрома сдавления корешков конского хвоста возникает необходимость в срочной операции, поскольку длительное сдавление может вызвать нарушение кровообращения и необратимость возникших изменений.
При выпадении шейных межпозвонковых дисков и при других описанных проявлениях шейного остеохондроза используются два доступа: задний с удалением дужек позвонков или их фрагментов и передний — через тела позвонков.
Наиболее часто, особенно при выпавших дисках срединной локализации, используется передний доступ. Этот доступ имеет преимущества, поскольку позволяет удалять как выпавший диск, так и остеофиты, сдавливающие спинной мозг и корешки, а также при необходимости осуществить стабилизацию позвонков.
Операция выполняется из поперечного разреза на передней поверхности шеи соответственно пораженному диску (рис. 23.10). Мягкие ткани послойно рассекают и осуществляют подход к передней поверхности позвонков между сонной артерией с одной стороны, пищеводом и трахеей — с другой. Таким образом обнажается соответствующий межпозвонковый промежуток.
Существует несколько методов удаления диска и стабилизации позвонков. Одним из первых стал применяться метод, предложенный А.Кло-вардом. С помощью специальной фрезы удаляются часть диска и прилежащие участки тел позвонков (рис. 23.11). Через сформированное костное окно удаляется измененный диск, резецируются остеофиты, задняя продольная связка и таким образом устраняется компрессия спинного мозга и корешков. Стабилизация позвонков осуществляется с помощью костного трансплантата, сформированного корончатой фрезой из гребешка подвздошной кости (рис. 23.12). Во время операции осуществляется гракдия

|

|
шейных позвонков с помощью груза, фиксированного к голове больного специальной скобой для костного вытяжения. Через освободившийся промежуток между позвонками удаляется выпавший в позвоночный канал фрагмент диска и резецируются остеофиты. Стабилизация осуществляется с помощью костной пластинки из подвздошной кости. Спустя 3 мес наступает консолидация костной ткани. При показаниях такая операция может быть выполнена на нескольких уровнях. В этих случаях для более надежной стабилизации позвонков используются специальные пластинки, прикрепляемые к позвонкам с помощью винтов.
| Рис. 23.10. Передний доступ к телам шейных позвонков. |
При сдавлении позвоночной артерии, проявляющемся симптомами нарушения мозгового кровообращения, возникают показания для декомпрессии канала позвоночной артерии.

|
Для удаления грыж межпозвонковых дисков на поясничном уровне предложены разные методы, включая эндоскопическую дискэктомию. Тем не менее наиболее распространенными и оправданными являются операции с достаточно широким обнажением области выпавшего диска, что позволяет избежать дополнительной травматизации сдавленного корешка или дурального мешка с расположенными в нем корешками конского хвоста.

Рис. 23.11. Стабилизация шейных позвонков по Кловарду с помощью аутотранс-
плантата из подвздошной кости.
а — аутотрансплантат; б - вид спереди; в — вид сбоку.

Рис. 23.12. Удаление диска и его замена аутотрансплантатом из подвздошной кости. а _ аутотрансплантат; б — вид спереди; в — вид сбоку.
Больного оперируют в положении на животе или на боку. В первом случае важно уложить больного таким образом, чтобы не сдавливались органы брюшной полости, поскольку это приводит к повышению венозного давления и кровотечению из вен во время операции.
При боковой грыже из срединного разреза мягких тканей над остистыми отростками скелетируются мышцы только на стороне расположения выпавшего диска. Резецируются фрагменты дужек верхнего и нижнего позвонков на уровне расположения диска и в промежутке между дужками иссекается желтая связка. Это позволяет обнажить корешок и выпавший диск (рис. 23.13). При необходимости резекция дужек может быть расширена. Удаление самого диска производится с помощью конхотома (рис. 23.14). Затем удаляют выпавшую части диска и его фрагменты, расположенные в межпозвонковом промежутке (рис. 23.15).

|
Для удаления срединных грыж диска в ряде случаев приходится производить ламинэктомию (резецировать остистые отростки и дужки с обеих сторон). Это позволяет широко обнажить дуральный мешок, сместить его в сторону и с меньшей травмой удалить выпавший диск.
При правильном определении показаний к операции удаление диска приводит к быстрому прекращению болей и больной может встать на ноги уже в первый день после операции.
При сочетании выпадения
диска с выраженным спондилезом
операция более сложна и менее
эффективна. Задача хирурга — на
сколько возможно устранить от
^давления пораженные корешки и
ДУральный мешок. В этих случаях рис. 23.13. Резекция края дужек поз
оправданы более широкая резек- ков — фораминотомия с обнажен
Ция дужек и удаление не только спинального корешка и выпавшего
Диска, но и остеофитов. фрагмента межпозвонкового лиска.

|

| Рис. 23.15. Удаление дегенеративно измененного межпозвонкового диска. |
Рис. 23.14. Удаление латеральной межпозвонковой грыжи, вызывающей сдав-ление спинального корешка.
При синдроме узкого спинального канала показана широкая декомпрессия дурального мешка и сдавленных корешков.
При нестабильности позвоночника на поясничном уровне (спондило-листезе) возникает необходимость в стабилизации позвонков с помощью специальных титановых конструкций.
| Глава 24 |
НАСЛЕДСТВЕННЫЕ ЗАБОЛЕВАНИЯ НЕРВНОЙ СИСТЕМЫ
24.1. Нервно-мышечные заболевания
Наследственные нервно-мышечные заболевания — большая гетерогенная группа болезней, в основе которых лежит генетически детерминированное поражение нервно-мышечного аппарата (рис. 24.1; 24.2). Заболевания характеризуются мышечной слабостью, мышечными атрофиями, нарушениями статических и локомоторных функций.
При постановке диагноза учитываются возраст проявления первых клинических симптомов заболевания, локализация атрофии и характер распространения миодистрофического процесса (восходящий, нисходящий, наличие или отсутствие псевдогипертрофий, фасцикуляций, расстройств чувствительности, пароксизмов мышечной слабости), а также
| Потенциал действия --_____ мембраны ■нейрона Высвобождение ацетилхолина _ из везикул пресинаптичесной мембраны -^-^ |
Тетродотоксин Батрахотонсин Местные анестетини
| Деполяризация |
 {Гемихолин Ботулотонсин Прокаин, Мд2+ Недостаток Са2+ Избыток Са2+ - Алкалоиды нураре
{Гемихолин Ботулотонсин Прокаин, Мд2+ Недостаток Са2+ Избыток Са2+ - Алкалоиды нураре
| (при увеличении проницаемости для Na+и K+) |
| Са, вератрин Хинин |
Декаметон Неостигмин, К
Потенциал ~^к — действия пост —
снналтичесной -*(---
мембраны (мышечной клетки)
Распространение возбуждения в мышце через систему трубочек и канальцев
Мышечное сокращение
/ Метаболические яды 1 Недостаток Са-**
фармакологическая активация
-<------ Фармакологическая блокада
| Ранвье. 4 - пресинаптнчи * - _______..,,,,,->- Л1ТС1НН|>В- |
Рис. 24.1. Мионевральный синапс.
1 - миелиновая оболочка; 2 - аксон; 3 - пе
Hai 5 - синоптическая щель; 6 - постсинаптическая wig»:' к'.ш"пьисв. 10 - мно
екая клетка); 8 - митохондрия; 9 - поперечная система грубочек и канадьц
Фибриллы; 11 — ядро; 12 — саркоплазма,

|
^

^ 12
Рис. 24.2. Основные типы мышечных атрофии.
I СПИиальная прогрессирующая детская амиотрофия Верднига — Гоффманна; 2 — интер-
i ПШИальная гипертрофическая невропатия Дсжерина - Сотта; 3 - невральная амиотрофия
(ПР.... '" и|)уюшая невральная перонеальная мышечная атрофия Шарко — Мари — Тута);
I болезнь Фрилрейха (семейная спинно-моэжечковая атаксия); 5 — миастения; 6 — па- рО1 < И шальная миоплегин (семейный периодический паралич); 7 — прогрессирующая мышеч-
темп течения. Прогрессирующие мышечные дистрофии — науг ширная группа. В зависимости от характера первичных изменени. различают первичные (миопатии) и вторичные формы прогрессир;. мышечных дистрофий (денерваиионные амиотрофии — спинальные i вральные).
24.1.1. Прогрессирующие мышечные дистрофии -
Для объяснения причин возникновения миодистрофий предложено несколько гипотез (нейрогенная, сосудистая, мембранная), рассматривающих механизмы возникновения прогрессирующих мышечных дистрофий с позиций первичного, генетически детерминированного дефекта.
Прогрессирующая мышечная дистрофия Дюшенна. Заболевание описано Дюшенном в 1853 г. Частота 3,3 на 100 000 населения, 14 на 100 000 родившихся. Наследуется по рецессивному, сцепленному с Х-хромосомой типу. В подавляющем большинстве случаев болеют мальчики. Дистрофия Дюшенна связана с поражением гена, ответственного за выработку дистро-фина. При обследовании матерей — носителей гена в генетических консультациях (биопсия ворсинок хориона на 8—9-й неделе) выявляют заболевание у мальчиков. Случаи заболевания у девочек крайне редки, хотя и возможны при кариотипе Х0, мозаицизме X0/XX, X0/XXX, X0/XXX/XXX и при структурных аномалиях хромосом.
Пато морфологи я. Характеризуется перерождением мышечной ткани, замещением ее жировой и соединительной тканью, некрозом отдельных волокон.
Клинические проявления. Признаки заболевания проявляются в первые 1—3 года жизни. Уже на 1-м году обращает на себя внимание отставание детей в моторном развитии. Они, как правило, с задержкой начинают садиться, вставать, ходить. Движения неловкие, при ходьбе дети неустойчивы, часто спотыкаются, падают. В 2—3 года появляются мышечная слабость, патологическая мышечная утомляемость, проявляющаяся при физической нагрузке — длительной ходьбе, подъеме на лестницу, изменение походки по типу «утиной». В этот период обращает на себя внимание своеобразная «стереотипная» динамика движений детей во время вставания из горизонтального положения, из положения на корточках или со стула. Вставание происходит поэтапно, с активным использованием рук — «взбирание лесенкой» или «взбирание по самому себе». Атрофии мыши всегда симметричны. Вначале они локализуются в проксимальных группах мышц нижних конечностей — мышцах тазового пояса, бедер, а через 1—3 года быстро распространяются в восходящем направлении на проксимальные группы мышц верхних конечностей — плечевой пояс, мышцы сш Вследствие атрофии появляются лордоз, «крыловидные» лопатки, -ост талия (рис. 24.3). Типичным, «классическим» симптомом заболевания яв-
 ная дистрофия; 8 - врожденная миотония Томаенв (неирофкчесюш); * - атроф. миотония; 10 - врожденная амиотония Оппенгейма, II - хроническая прог. змеиная спинальная амиотрофия взрослых Драна - Дюшенна. 12 - боковой ™«*т «скиЯ склероз Шарко. Желтым цветом обозначено проявление заболевания в «етеж "ым - в подростковом периоде, синим - в зрелом возрасте, коричневым - ■
ная дистрофия; 8 - врожденная миотония Томаенв (неирофкчесюш); * - атроф. миотония; 10 - врожденная амиотония Оппенгейма, II - хроническая прог. змеиная спинальная амиотрофия взрослых Драна - Дюшенна. 12 - боковой ™«*т «скиЯ склероз Шарко. Желтым цветом обозначено проявление заболевания в «етеж "ым - в подростковом периоде, синим - в зрелом возрасте, коричневым - ■

|
 Рис 24.3. Мышечная дистрофия.
Рис 24.3. Мышечная дистрофия.
а _ гипотрофия мышц плечевого и тазового пояса, проксимальных отделов конечностей; «крыловидные» лопатки, «осиная. талия; 'б - вставание с корточек «лесен кой» (прием миопата); в - псевдогипер трофия мыши икроножной группы.
ляется псевдогипертрофия икроножных мышц. При пальпации мышцы плотны, безболезненны. У многих больных в результате селективного и неравномерного поражения различных групп мышц рано возникают мышечные контрактуры и сухожильные ретракции. Мышечный тонус снижен преимущественно в проксимальных группах мышц. Сухожильные рефлексы изменяются с различной последовательностью. В ранних стадиях болезни исчезают коленные рефлексы, позднее — рефлексы с двуглавой и трехглавой мышц. Пяточные (ахилловы) рефлексы длительное время остаются сохранными.
■ •; | \ '■:
Itt...................:........... '......:...................:...................:................... г..................:...................:...................;■
II
| . \.........:'......... I......... |

|
Ii..
J.;
vty4^j:^#^
мнВ | 100 мс
Рис. 24.3. Продолжение.
г — электромиограмма при мышечной дистрофии Эрба — Рота. Первично-мышечный тип.
Снижение амплитуды осцилляции и увеличение полифазности.
Одной из отличительных особенностей миодистрофии Дюшенна является сочетание данной формы с патологией костно-суставной системы и внутренних органов (сердечно-сосудистой и нейроэндокринной систем). Костно-суставные нарушения характеризуются деформациями позвоночника, стоп, грудины. На рентгенограммах обнаруживаются сужение кост-но-мозгового канала, истончение коркового слоя длинных диафизов трубчатых костей.
Сердечно-сосудистые расстройства клинически проявляются лабильностью пульса, артериального давления, иногда глухостью тонов и расширением границ сердца. На ЭКГ регистрируются изменения миокарда (блокада ножек пучка Гиса и др.). Нейроэндокринные нарушения встречаются У 30-50 % больных. Чаще других наблюдаются синдром Иценко—Кушин-га, адипозогенитальная дистрофия Бабинского—Фрелиха. Интеллект у многих больных снижен в различной степени.
Течение. Болезнь имеет быстро прогрессирующее злокачественное течение. К 7—10 годам возникают глубокие двигательные расстройства -выраженное изменение походки, снижение мышечной силы, в значительной степени ограничивающие свободное, самостоятельное передвижение больных. К 14—15 годам наступает обездвиженность.
Диагностика и дифференциальный диагноз. Диагноз ставится на основании данных генеалогического анализа (рецессивный сцепленный с Х-хромосомой тип наследования), клинических обострений болезни (раннее начало в 1-3 года, симметричные атрофии проксимальных групп мышц, развивающиеся в восходящем направлении.
 мышц грубые соматические и нейроэн-
мышц грубые соматические и нейроэн-
мышигру ЗЛОкачественное
^^Дифференцировать заболевание следует от спинальной амиотрофии Веоднига-Гоффманна, рахита, врожденного вывиха бедра.
Прогрессирующая мышечная дистрофия Беккера. Заболевание описано Беккером в 1955 г. Частота точно не установлена. Наследуется по рецессивному сцепленному с Х-хромосомой типу.
К л и н и ч е с к и е проявления. Первые признаки заболевания проявляются в 10-15-летнем возрасте, иногда раньше. Начальные симптомы - мышечная слабость, патологическая мышечная утомляемость при физической нагрузке, псевдогипертрофии икроножных мышц. Атрофии развиваются симметрично. Вначале они локализуются в проксимальных группах мышц нижних конечностей - тазового пояса и бедер, а в дальнейшем распространяются на проксимальные группы мышц верхних конечностей. В результате атрофии возникают изменения походки по типу «утиной», компенсаторные миопатические приемы при вставании. Мышечный тонус в проксимальных группах мышц умеренно снижен. Сухожильные рефлексы длительное время остаются сохранными, рано снижаются только коленные рефлексы. Сердечно-сосудистые расстройства умеренно выражены. Иногда наблюдаются кардиалгии, блокада ножек пучка Гиса. Эндокринные нарушения проявляются гинекомастией, снижением либидо, импотенцией. Интеллект сохранен.
Течение. Заболевание медленно прогрессирует. Темп распространения атрофии невысок, и больные длительное время сохраняют работоспособность.
Диагностика и дифференциальный диагноз. Диагноз ставится на основании генеалогического анализа (рецессивный сцепленный с Х-хромосомой тип наследования), особенностей клинических проявлений (начало болезни в 10—15 лет, атрофии в проксимальных группах мышц, медленное, в течение 10—20 лет, распространение атрофии в восходящем направлении, массивные псевдогипертрофии икроножных мышц, умеренные соматические расстройства, медленное течение), данных биохимических исследований (повышение в крови активности КФК, ЛДГ), игольчатой электромиографии и морфологических результатов, позволяющих выявить первично-мышечный тип изменений.
Дифференцировать болезнь следует от прогрессирующих мышечных Ведана?"*? ДюШеННа' ЭРба-Рота' спинальной амиотрофии Кугельберга-
Прогрессирующая мышечная дистрофия Дрейфуса. Заболевание описано Дрейфусом в 1961 г. Частота не установлена. Наследуется по рецессивному сцепленному с Х-хромосомой типу.
Клинические проявления. Первые признаки заболевания проявляются в 5-7 лет. Как и при других формах прогрессирующих мыше-чых дистрофии для начала болезни характерны мышечная слабость, патологическая мышечная утомляемость при физической нагрузке. Атрофии возникают симметрично и вначале локализуются в проксимальных группах
мышц нижних конечностей — тазового пояса, бедер. Проксимальные группы мышц верхних конечностей вовлекаются в миодистрофический процесс значительно позднее. Отличительными особенностями данной формы являются ранние контрактуры в локтевых суставах, ретракции ахилловых сухожилий. У многих больных имеются нарушения ритма сердечной деятельности. Интеллект сохранен.
Течение. Заболевание медленно прогрессирует.
Диагностика и дифференциальный диагноз. Диагноз ставится на основании генеалогического анализа (рецессивный сцепленный с Х-хромосомой тип наследования), особенностей клиники (начало болезни в 5—7-летнем возрасте, симметричные атрофии с первоначальной локализацией в проксимальных группах мышц нижних, а в дальнейшем с медленным распространением миодистрофий на проксимальные группы мышц верхних конечностей, ранние контрактуры локтевых суставов, ретракции ахилловых сухожилий, сердечно-сосудистые нарушения в виде аритмий сердечной деятельности, медленное, прогрессирующее течение), данных биохимических исследований (высокая активность КФК), электромиографии и морфологических данных, позволяющих выявить первично-мышечный характер изменений.
Дифференцировать болезнь следует от прогрессирующих мышечных дистрофий Беккера, Дюшенна, Эрба—Рота, спинальной амиотрофии Ку-гельберга— Веландера.
в Прогрессирующая мышечная дистрофия Эрба—Рота. Частота 1,5 на 100 000 населения. Наследуется по аутосомно-рецессивному типу.
Патоморфология. Соответствует первично-мышечному поражению.
Клинические проявления. Первые признаки заболевания проявляются преимущественно в 14—16 лет, крайне редко — в 5—10-летнем возрасте. Начальными симптомами являются мышечная слабость, патологическая мышечная утомляемость при физической нагрузке, изменение походки по типу «утиной». Атрофии в начале болезни локализуются в проксимальных группах мышц нижних конечностей. Иногда миодистрофический процесс одновременно поражает мышцы тазового и плечевого пояса. В значительно более поздних стадиях в процесс вовлекаются мышцы спины и живота. Вследствие атрофии возникают лордоз, «крыловидные» лопатки, «осиная» талия. При вставании больные применяют вспомогательные приемы — вставание «лесенкой». Псевдогипертрофии мышц, контрактуры суставов, сухожильные ретракции, как правило, выражены умеренно. Уже в ранних стадиях болезни типично снижение коленных рефлексов и рефлексов с двуглавой и трехглавой мышц плеча.
Течение. Заболевание быстро прогрессирует. Инвалидизация наступает рано.
Диагностика и дифференциальный диагноз. Диагноз ставится на основании данных генеалогического анализа (аутосомно-Рецессивный тип наследования), особенностей клиники (начало болезни преимущественно в 14—16 лет, атрофии проксимальных групп мышц, умеренные псевдогипертрофии, быстрое прогрессирование), результатах игольчатой электромиографии и морфологических данных, позволяющих выявить первично-мышечный характер изменений.
Дифференцировать болезнь следует от прогрессирующей мышечной Дистрофии Беккера спинальной амиотрофии Кугельберга- Веландера.
 LHO Ландузи и Дежерином в ^
LHO Ландузи и Дежерином в ^
Наследуется по аутосомно-доминантному типу. ^ ^ проявляются
| преимущественно в кализуются в области ствие атрофии лоб, лагофтальм, губы (*^ шои груд возникновение |
К л и н и ч е с к Ш£ °"**™ Мышечная слабость, атрофии ло-
'"^" лица, лопаток, плеч. Вслед-
Типичны «полированный» ^^Г^ые, иногда вывороченные ^ в^лавой и трехглавой мышц плеча, боль-
мыши обусловливают
зуочатлш, у й вкрыловидных» лопаток,
^^^^^^ уплошения грудной
на мышцы ног
лицелопаточно-плечеперонешныи, лицадо-
К^^^адн^бвЩ^нный, лицелопаточно-плечеягодично-бед-пекно пемнеалиый и другие варианты). Псевдогипертрофии выражены в ГкроножныГи^ельтов^ых мышцах. Мышечный тонус в ранних стадиях "ни снижен в проксимальных группах мышц. Сухожильные рефлексы снижены преимущественно с двуглавой и трехглавой мышц плеча.
Течение. Как правило, болезнь медленно прогрессирует. Больные длительное время сохраняют работоспособность.
Диагностика и дифференциальный диагноз. Диагноз ставится на основании генеалогического анализа (аутосомно-доми-нантный тип наследования), особенностей клиники (преимущественно плечелопаточно-лицевая локализация миодистрофического процесса).
Дифференцировать заболевание следует от других прогрессирующих мышечных дистрофий: Эрба—Рота, Беккера.
24.1.2, Нейрогенные амиотрофии
• Спинальная амиотрофия Верднига—Гоффманна. Заболевание описано Дж. Верднигом в 1891 г. и Ж. Гоффманном в 1893 г. Частота I на 100 000 населения, 7 на 100 000 новорожденных. Наследуется по аутосомно-рецессив-ному типу.
Пато морфологи я. Обнаруживаются недоразвитие клеток передних рогов спинного мозга, демиелинизация передних корешков. Часто имеются аналогичные изменения в двигательных ядрах и корешках V, VI, VII, IX, X, XI и XII черепных нервов. В скелетных мышцах нейрогенные изменения характеризуются «пучковой атрофией», чередованием атрофированных и сохранных пучков мышечных волокон, а также нарушениями, типичными для первичных миопатий (гиалиноз, гипертрофия отдельных мышечных волокон, гиперплазия соединительной ткани).
Клинические проявления. Выделяют три формы заболевания: врожденную, раннюю детскую и позднюю, различающиеся временем проявления первых клинических симптомов и темпом течения амио-трофического процесса.
При врожденной форме с первых дней жизни у детей выражены генерализованная мышечная гипотония и гипотрофия мышц, снижение либо отсутствие сухожильных рефлексов. Рано определяются булъбарные расстройства, проявляющиеся вялым сосанием, слабым криком, фибрилля-
циями языка, снижением глоточного рефлекса. Заболевание сочетается с костно-суставными деформациями: сколиозом, воронкообразной ил, риной» грудной клеткой, контрактурами суставов. Развитие статических локомоторных функций резко замедлено. Лишь у ограниченного числа детей с большим опозданием формируется способность держать голову и самостоятельно садиться. Однако приобретенные двигательные навыки быстро регрессируют. У многих детей с врожденной формой болезни снижен интеллект. Часто наблюдаются врожденные пороки развития: врожденная гидроцефалия, крипторхизм, гемангиома, дисплазия тазобедренных суставов, косолапость и др.
Течение. Болезнь имеет быстро прогрессирующее течение. Летальный исход наступает до 9-летнего возраста. Одной из основных причин смерти являются тяжелые соматические расстройства (сердечно-сосудистая и дыхательная недостаточность), обусловленные слабостью мускулатуры грудной клетки и снижением участия ее в физиологии дыхания.
При ранней детской форме первые признаки болезни возникают, как правило, на втором полугодии жизни. Моторное развитие в течение первых месяцев удовлетворительное. Дети своевременно начинают держать голову, сидеть, иногда стоять. Заболевание развивается подостро, нередко после инфекции, пищевой интоксикации. Вялые парезы первоначально локализуются в ногах, затем быстро распространяются на мышцы туловища и руки. Диффузные мышечные атрофии сочетаются с фасцикуляциями, фибрилляциями языка, мелким тремором пальцев, сухожильными контрактурами. Мышечный тонус, сухожильные и надкостничные рефлексы снижаются. В поздних стадиях возникают генерализованная мышечная гипотония, явления бульбарного паралича.
Течение. Злокачественное, хотя и мягче по сравнению с врожденной формой. Летальный исход наступает к 14—15 годам жизни.
При поздней форме первые признаки болезни возникают в \{Л— 2кг года. К этому возрасту у детей полностью завершено формирование статических и локомоторных функций. Большинство детей самостоятельно ходят и бегают. Заболевание начинается незаметно. Движения становятся неловкими, неуверенными. Дети часто спотыкаются, падают. Изменяется походка: они ходят, сгибая ноги в коленях (походка «заводной куклы»). Вялые парезы первоначально локализуются в проксимальных группах мышц нижних конечностей, в дальнейшем сравнительно медленно переходят на проксимальные группы мышц верхних конечностей, мышцы туловища; атрофии мышц обычно малозаметны вследствие хорошо развитого подкожного жирового слоя. Типичны фасцикуляции, мелкий тремор пальцев, бульбарные симптомы — фибрилляции и атрофия языка, снижение глоточного и небного рефлексов. Сухожильные и надкостничные рефлексы угасают уже в ранних стадиях болезни. Костно-суставные деформации развиваются параллельно основному заболеванию. Наиболее выражена деформация грудной клетки.
Течение. Злокачественное, но мягче, чем у первых двух форм. На-РУШение способности самостоятельной ходьбы происходит в 10—12-летнем возрасте. Больные живут до 20—30 лет.
Диагностика и дифференциальный диагноз. Диагноз строится на основании данных генеалогического анализа (аутосомно- Рецессивный тип наследования), особенностей клиники (раннее начало, наличие диффузных атрофии с преимущественной локализацией в прокся-

 i генерализованной мышечной гипотонии, фаСцИ-
i генерализованной мышечной гипотонии, фаСцИ-
мальных группах мыши, ^Р8'1" ствие псевдогипертрофий, прогреди-
куляций и ФибР™"Ис^зев злокачественное течение и др.), результа-
ентное и в «ольшип ' ИГОльчатой электромиографии и морфологи-
ГескТо" мышц, позволяющего выявить денерваци-
°HHUi3^uS^H-WH"y» и раННЮЮ Ф°РМЫ СЛ6ДУеТ В П?РВУЮ от заболеваний, входящих в группу синдромов с врожденной мы-
?ипотонией (синдром «вялого ребенка»): амиатонии Оппенгейма,
й доброкачественной формы мышечной дистрофии, атоничес-
......., ш детского церебрального паралича, наследственных болезней об
мена веществ, хромосомных синдромов и др. Позднюю форму следует диф
ференцировать от спинальной амиотрофии Кугельберга-Веландера, про
грессирующих мышечных дистрофий Дюшенна, Эрба-Рота и др.
Лечение При спинальной амиотрофии Верднига-Гофмана назначают ЛФК, массаж, препараты, улучшающие трофику нервной ткани - це-ребролизин, аминалон (гаммалон), пиридитол (энцефабол).
Спинальная юношеская псевдомиопатическая мышечная атрофия Ку-гельберга-Веландера. Частота не установлена. Наследуется по аутосомно-рецессивному, реже — по аутосомно-доминантному, рецессивному сцепленному с Х-хромосомой типу.
Патоморфология. Обнаруживаются недоразвитие и дегенерация клеток передних рогов спинного мозга, демиелинизация передних корешков, дегенерация двигательных ядер IX, X, XII черепных нервов. В скелетных мышцах — сочетанные изменения, типичные для нейрогенных амиотрофии (пучковая атрофия мышечных волокон) и первичных миодис-трофий (атрофии и гипертрофии мышечных волокон, гиперплазия соединительной ткани).
Клинические проявления. Первые признаки заболевания проявляются в 4—8 лет. Описаны случаи начала болезни и в более позднем возрасте — 15—30 лет. В начале болезни характерными симптомами являются патологическая мышечная утомляемость в ногах при длительной физической нагрузке (ходьба, бег), иногда спонтанные подергивания мышц. Внешне обращают на себя внимание увеличенные икроножные мышцы. Атрофии первоначально локализуются в проксимальных группах мышц нижних конечностей, тазового пояса, бедер и всегда симметричны. Их появление вызывает ограничение двигательных функций в ногах — затруднение при подъеме на лестницу, вставании с горизонтальной поверхности. Постепенно изменяется походка. В стадии выраженных двигательных расстройств она приобретает характер «утиной». Атрофии в проксимальных группах мышц верхних конечностей обычно развиваются спустя несколько лет после поражения нижних конечностей. Вследствие атрофии лопаточной и плечевой областей уменьшается объем активных движений в руках, лопатки становятся «крыловидными». Мышечный тонус в проксимальных группах мышц снижается. Сухожильные рефлексы угасают вначале на ногах, а затем на руках (рефлексы с двуглавой и трехглавой мышц плеча). Характерными симптомами, отличающими спинальную амиотрофию Ку-гельберга—Веландера от фенотипически сходной первичной прогрессирующей мышечной дистрофии Эрба-Рота, являются фисцикуляции мыши, фибрилляции языка, мелкий тремор пальцев. Костно-суставные нарушения, сухожильные ретракции выражены умеренно либо отсутствуют. 578
Течение. Болезнь медленно прогрессирует.
Диагностика и дифференциальный диагноз.. гноз ставится на основании данных генеалогического анализа (аугосом» рецессивный, аутосомно-доминантный, рецессивный сцепленный с Х-хро мосомой тип наследования), особенностей клиники (начало болезни п имущественно в возрасте 4—8 лет, симметричные атрофии мыши, распространяющиеся по восходящему типу фасцикуляции мышц, мелкий тремор языка, псевдогипертрофий икроножных мышц, медленое прогредиентное течение), результатов глобальной и игольчатой электромиографии и морфологического исследования скелетных мышц, позволяющего выявить де-нервационный характер изменений.
Дифференцировать болезнь следует от прогрессирующих мышечных дистрофий Беккера, Эрба—Рота, спинальной амиотрофии Верднига— Гофф-манна.
Наследственная дистальная спинальная амиотрофия. Частота не установлена. Наследуется по аутосомно-рецессивному, реже — по аутосомно-доминантному, рецессивному сцепленному с Х-хромосомой типу.
Патоморфология. Соответствует другим спинальным амиотро-фиям.
Клинические проявления. Первые признаки заболевания проявляются преимущественно в первой декаде жизни. Начальными симптомами болезни являются слабость и атрофия дистальной мускулатуры ног. В 25 % случаев наблюдаются слабость и атрофия дистальной мускулатуры рук. Отличительные особенности — грубые деформации стоп, ранняя утрата ахиллова рефлекса при сохранности коленных и глубоких рефлексов с рук, отсутствие чувствительных расстройств.
Течение. Болезнь медленно прогрессирует.
Диагностика и дифференциальный диагноз. Диагноз ставится на основании генеалогического анализа (аутосомно-доми-нантный, аутосомно-рецессивный, рецессивный сцепленный с Х-хромосомой тип наследования), особенностей клинической картины (начало в первой декаде жизни, преимущественная локализация атрофии в дисталь-ных отделах нижних конечностей, грубые деформации стоп, отсутствие чувствительных нарушений, медленное прогрессирование миодистрофи-ческого процесса), результатов глобальной и игольчатой электромиографии, позволяющей выявить вовлечение в процесс передних рогов спинного мозга.
Дифференцировать заболевание следует от дистальной миопатии Го-верса—Веландера, невральной амиотрофии Шарко—Мари—Тута.
* Невральная амиотрофия Шарко—Мари—Тута. Частота 1 на 50 000 населения. Наследуется по аутосомно-доминантному, реже — по аутосомно-рецессивному сцепленному с Х-хромосомой типу.
Патоморфология. Обнаруживается сегментарная демиелинизация в нервах, в мышцах — денервация с явлениями «пучковой* атрофии мышечных волокон.
Клинические проявления. Первые признаки заболевания проявляются в 15—30 лет, реже в дошкольном возрасте. В начале болезни характерными симптомами являются мышечная слабость, патологическая утомляемость в дистальных отделах нижних конечностей. Больные быстро устают при длительном стоянии на одном \fecre и нередко хтя Уменьшения утомления в мышцах прибегают к ходьбе на месте («симптом
S79
кштания») Реже заболевание начинается с чувствительных расстройств ~~ „ парестезии, ощущения ползания мурашек. Атрофии первоначально, иваются в мышцах голеней и стоп. Мышечные атрофии, как правило, симГГичны. Поражаются перонеальная группа мыши и передняя боль-шеберц^вая мышца. Вследствие атрофии ноги резко сужаются в дисталь-ных отделах и приобретают форму «переверн>ггых бутылок» или «ног аиста» Стопы деформируются, становятся «выеденными», с высоким сводом Парез стоп изменяет походку больных. Они ходят, высоко поднимая ноги- ходьба на пятках невозможна. Атрофии в дистальных отделах рук -мышцах тенара гипотенара, а также в мелких мышцах кистей присоединяются спустя несколько лет после развития амиотрофических изменений в ногах Атрофии в кистях симметричны. В тяжелых случаях при выраженных атрофиях кисти приобретают форму «когтистых», «обезьяньих». Мышечный тонус равномерно снижен в дистальных отделах конечностей. Сухожильные рефлексы изменяются неравномерно: ахилловы рефлексы снижаются в ранних стадиях болезни, а коленный рефлекс, рефлексы с трех- и двуглавой мышц плеча длительное время остаются сохранными. Чувствительные расстройства определяются нарушениями поверхностной чувствительности по периферическому типу («тип перчаток и носков»). Часто имеются вегетативно-трофические нарушения — гипергидроз и гиперемия кистей и стоп. Интеллект обычно сохранен.
Течение. Болезнь медленно прогрессирует. Прогноз в большинстве случаев благоприятен.
Диагностика и дифференциальный диагноз. Диагноз строится на основании данн
Дата публикования: 2014-11-18; Прочитано: 2475 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
