 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
ВВЕДЕНИЕ 29 страница. Ателектаз — це патологічний процес, при якому припиняється вентиляція альвеол і вони спадаються внаслідок розсмоктування в них повітря
|
|
29.12. Що таке ателектаз?
Ателектаз — це патологічний процес, при якому припиняється вентиляція альвеол і вони спадаються внаслідок розсмоктування в них повітря. Факторами, що знижують транспульмональний тиск і ведуть до розвитку ателектазу, можуть бути підвищений тиск у плевральній порожнині (при пневмотораксі, скупченні ексудату), закупорка бронхів більшого або меншого діаметра, що завершується розсмоктуванням повітря у відповідній ділянці легені. Нарешті, у патогенезі ателектазу може мати значення дефіцит сурфактанту.
29.13. Що таке обструктивна недостатність дихання? Коли вона розвивається?
Обструктивною називають дихальну недостатність, яка виникає внаслідок збільшення аеродинамічного опору повітроносних шляхів. Основним фактором, що викликає таке збільшення, є зменшення радіуса повітроносних трубок (бронхів, бронхіол).
Причинами обструктивної недостатності дихання є:
1) спазм гладких м 'язів бронхів (бронхіальна астма);
2) набряк слизових оболонок (бронхіти, бронхіоліти); м
3) здавлювання бронхіол (емфізема легень).
29.14. Що таке емфізема легень? Чомупри цьому захворюванні розвивається обструктивна недостатність дихання?
Емфізема - це захворювання легеневої паренхіми, що супроводжується руйнуванням тонкої мережі легеневих капілярних судин і альвеолярних перегородок, а т*-
кож звуженням просвіту термінальних бронхіол. Механізм виникнення обструктивних явищ при емфіземі полягає в тому, що просвіт бронхіол, які мають м'які і тонкі стінки, підтримується транспульмональним тиском. Що більша еластичність легені, то більше розрідження необхідно створити в плевральній порожнині під час вдиху (і тим самим підвищити транспульмональний тиск), щоб перебороти еластичну тягу легень і розтягнути їх. Якщо ж легені втрачають свою еластичність, то вони розтягуються набагато легше, тобто при набагато меншому транспульмональному тиску. У результаті зменшується сила, що діє на стінки бронхіол зсередини і розправляє їх, - просвіт бронхіол зменшується внаслідок спадіння їхніх стінок.
Зменшення просвіту нижніх дихальних шляхів значно підвищує опір руху повітря і заважає рівномірному розподілу його в альвеолах. Особливо сильно порушується при цьому акт видиху. Пояснюється це тим, що при емфіземі під час вдиху транспульмональний тиск хоча і менший за нормальний, але все-таки достатній, щоб розправити стінки бронхіол. Під час видиху (який при емфіземі стає активним, тому що еластична тяга легень слабшає, а опір руху повітря збільшується) тиск у плевральній порожнині наростає і відповідно в міру видихання збільшується сила, що діє на бронхіоли ззовні. Стінки бронхіол поступово спадаються, і настає такий момент, коли подальший видих стає неможливим. Таким чином, при емфіземі стінки бронхіол відіграють роль клапана, який під час видиху закривається, і повітря опиняється неначе в пастці. Унаслідок цього альвеоли залишаються постійно роздутими, у них збільшується кількість залишкового повітря (рис. 138).
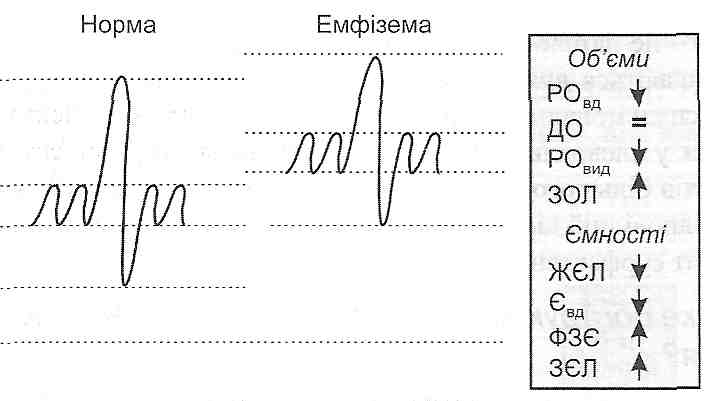
Рис. 138. Зміни показників вентиляції легень при емфіземі
29.15. Що таке бронхіальна астма? Як порушуються показники зовнішнього дихання при цьому захворюванні?
Бронхіальна астма — це алергічне захворювання, що характеризується повторними нападами експіраторної задишки, викликаної дифузним порушенням прохідності бронхів.
Під час тривалих нападів бронхіальної астми розвивається обструктивна недостатність дихання.
Для бронхіальної астми характерні такі зміни показників зовнішнього дихання (рис. 139): 1) зменшення резервного об'єму видиху; 2) зменшення життєвої ємності
легень; 3) збільшення залишкового об'єму легень; 4) зменшення об'єму форсованого видиху (проба Тифно; рис. 140).

Рис. 139. Зміни показників вентиляції легень при бронхіальній астмі
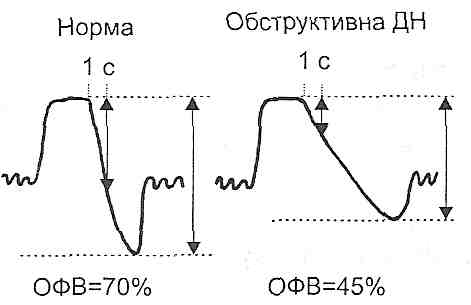
Рис. 140. Об'єм форсованого видиху (ОФВ; тест Тифно) при обструктивній дихальній недостатності (ДН)
29.16. Що таке асфіксія? Який ЇЇ патогенез?
Асфіксія (ядуха) - це загрозливий для життя стан, при якому гостра дихальна недостатність досягає такого ступеня, що у кров зовсім не надходить кисень, а з крові не виводиться вуглекислий газ.
Найчастіше асфіксія настає у разі здавлення дихальних шляхів (задушення), закупорки їхнього просвіту (сторонні предмети, запальний набряк), наявності рідини в дихальних шляхах і альвеолах (утоплення, набряк легень, потрапляння блювотних мас), у разі двостороннього пневмотораксу. Крім того, асфіксія може розвитися при сильному пригніченні дихального центру, порушенні проведення нервових імпульсів до дихальних м'язів, різкому обмеженні рухомості грудної клітки.
У перебігу асфіксії виділяють три періоди.
Перший період асфіксії характеризується швидким збільшенням глибини і частоти дихання з переважанням фази вдиху над фазою видиху. Розвивається загальне збудження, підвищується тонус симпатичної частини вегетативної нервової систе-
ми (розширюються зіниці, з'являється тахікардія, підвищується артеріальний тиск), можливі судоми.
У другому періоді частота дихання поступово зменшується при збереженій максимальній амплітуді дихальних рухів, посилюється фаза видиху. Переважає тонус парасимпатичної частини вегетативної нервової системи (зіниці звужуються, артеріальний тиск знижується, відзначається брадикардія).
В третьому періоді асфіксії спостерігають зменшення амплітуди дихання, його частоти і, нарешті, зупинку дихання. Артеріальний тиск значно знижується. Після короткочасної зупинки дихання, як правило, з'являється кілька рідких конвульсивних дихальних рухів (гаспінг-дихання), після яких настає параліч дихання.
Явища, що їх спостерігають при асфіксії, пов'язані спочатку з накопиченням в організмі вуглекислого газу. Діючи рефлекторно і безпосередньо на дихальний центр, С02 збуджує його, доводячи глибину і частоту дихання до максимально можливих величин. Крім того, дихання рефлекторно стимулюється і зниженням у крові напруги кисню. У міру збільшення в крові вмісту С02 підвищується і артеріальний тиск. Експерименти з вдиханням газових сумішей, що містять 10-20 % С02, показали, що таке підвищення пов'язане, по-перше, з рефлекторним впливом хеморецепторів на судиноруховий центр, по-друге, з посиленим викидом адреналіну в кров, по-третє, зі збільшенням хвилинного об'єму крові в результаті підвищення тонусу вен і збільшення надходження крові до серця при посиленні дихання.
При подальшому збільшенні концентрації С02 у крові починає виявлятися його наркотична дія, рН крові знижується до 6,8-6,5. Посилюється гіпоксемія і, відповідно, гіпоксія головного мозку. Це призводить, у свою чергу, до пригнічення дихання, зниження артеріального тиску. В результаті настає параліч дихання і зупинка серця.
29.17. Що таке паренхіматозна недостатність зовнішнього дихання? Які її причини й механізми розвитку?
Паренхіматозною називають недостатність дихання, що виникає як наслідок порушень газообміну між альвеолами легень і кров'ю.
її причинами є осередкові ураження легеневої паренхіми (ексудативні і проліфе-ративні запальні процеси), що призводять до порушень легеневого кровообігу.
Виділяють три основних механізми порушень газообміну між альвеолами і кров'ю:
1) порушення дифузії газів;
2) порушення легеневої перфузії (кровообігу); v
3) порушення загальних ірегіонарних вентиляційно-nepфузійних відношень.
У зв'язку з високим коефіцієнтом дифузії С02, що в 20-25 разів перевищує аналогічний показник для 02, перехід С02 із крові в альвеоли практично не страждає. Тому основною характеристикою паренхіматозної недостатності дихання є порушення надходження 02 з альвеол у кров, у результаті чого зменшується р02 крові, тобто розвивається гіпоксемія. Вона рефлекторно через хеморецептори синокаротидної
зони і дуги аорти викликає гіпервентиляцію легень, унаслідок чого може настати гіпокапнія і газовий алкалоз.
Таким чином, для паренхіматозної недостатності дихання характерні:
1) зменшення р02 артеріальної крові — гіпоксемія;
2) рС02 артеріальної крові не міняється або зменшується (гіпокапнія);
3) кислотно-основний стан не порушений або розвивається газовий алкалоз.
29.18. Назвіть причини порушення дифузії газів у легенях.
Дифузія газів через альвеоло-капілярну мембрану здійснюється відповідно до першого закону Фіка:
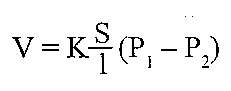
де V - кількість газу, що дифундує за одиницю часу; k - коефіцієнт дифузії; S -загальна площа, через яку відбувається дифузія; 1 - товщина мембрани; Р, і Р2 — парціальний тиск газів по обидві сторони мембрани.
З урахуванням цього можна виділити такі причини порушень дифузії газів у легенях:
1) зменшення коефіцієнта дифузії. Величина його залежить як від природи газу, так і від середовища, у якому відбувається дифузія. Практично має значення зменшення коефіцієнта дифузії кисню у зв'язку зі зміною властивостей легеневої тканини. При цьому перехід С02 із крові в альвеоли, як правило, не міняється, оскільки коефіцієнт його дифузії дуже високий (у 20-25 разів вищий, ніж кисню);
2) зменшення площі дифузії. Має місце при зменшенні дихальної поверхні легень;
3) збільшення товщини альвеоло-капілярноїмембрани;
4) зменшення різниці між парціальним тиском газів в альвеолярному повітрі та їх напругою в крові легеневих капілярів. Така ситуація виникає при всіх порушеннях вентиляції легень;
5) зменшення часу контакту крові з альвеолярним повітрям. Дифузія кисню порушується в тому випадку, якщо час контакту стає менше 0,3 с.
29.19. Назвіть причини порушень легеневої пєрфузії.
Порушення кровообігу в легенях (легеневої пєрфузії) можуть бути зумовлені такими причинами:
а) зменшенням тиску в правому шлуночку (недостатність правого серця, зменшення венозного повернення при крововтраті, шоку, колапсі);
6) збільшенням тиску в лівому передсерді (стеноз отвору двостулкового клапана, лі-вошлуночкова недостатність серця);
в) збільшенням опору судин малого кола кровообігу. Останнє може бути обумовлено рефлекторним збільшенням тонусу артеріол легень, збільшенням в'язкості крові, наявністю перешкод для руху крові (тромбоз, емболія).
29.20. Які причини і механізми розвитку гіпертензії малого кола кровообігу?
Гіпертензія малого кола кровообігу характеризується збільшенням тиску в легеневій артерії понад 25 мм рт. ст. її розвиток може бути обумовлений такими механізмами:
а) тривалий спазм артеріол легень. Найчастіше виникає в результаті зменшення парціального тиску кисню в альвеолярному повітрі, що буває при гіпоксичній гіпоксії (див. розд. 19) і порушеннях вентиляції легень;
б) гострий рефлекторний спазм легеневих артеріол. Розвивається при емболії судин легень, стенозі отвору двостулкового клапана. В останньому випадку вмикається рефлекс Китаєва: збільшення тиску в лівому передсерді і легеневих венах викликає збудження барорецепторів і спазм легеневих артеріол, що попереджає збільшення гідростатичного тиску в капілярах легень і розвиток набряку;
в) збільшення тиску повітря в бронхах і альвеолах. Викликає здавлення легеневих капілярів і, як наслідок, збільшення судинного опору в малому колі кровообігу. Буває у людей під час важких нападів кашлю. При цьому тиск у легеневій артерії може зростати до 250 мм рт. ст.;
г) облітерація легеневих судин (артеріол, капілярів, венул) унаслідок ураження їхніх стінок (наприклад, при емфіземі легень). В експерименті показано, що гіпертензія малого кола кровообігу виникає при вимиканні не менше 2/3 судинного русла. Отже, видалення однієї легені не призводить до розвитку цього синдрому;
ґ) збільшення хвилинного об'єму серця більше ніж у 3 рази;
д) порушення відтоку крові по легеневих венозних судинах (вади двостулкового клапана серця, недостатність лівого шлуночка, здавлювання легеневих вен);
є) збільшення в 'язкості крові (наприклад, при поліцитемії);
є) уроджені вади, пов'язані зі скиданням крові зліва направо (незарощення Боталло-вої протоки, дефекти міжшлуночкової перегородки). Залежно від того, на якій ділянці легеневих судин збільшується опір, розрізняють пре- і посткапілярну форму гіпертензії малого кола кровообігу.
29.21. Які механізми можуть лежати в основі розвитку набряку
легень?
Вихід рідини з кровоносних судин в інтерстиціальну тканину легень і альвеоли
може бути обумовлений такими механізмами.
1. Гідростатичний механізм - різке збільшення гідростатичного тиску в капілярах легень. Набряк розвивається, коли гідростатичний тиск стає вищим за 30 мм рт. ст. (у нормі 6-9 мм рт. ст.), тобто його величина стає більшою за онкотичний тиск крові. Така ситуація може виникати при гострій лівошлуночковій недостатності серця, обумовленій великим інфарктом міокарда, при стенозі отвору двостулкового клапана (кардіогенний механізм), при введенні великих кількостей (кілька літрів) крово- і плазмозамінних розчинів хворим з порушеним діурезом (гіперво-лемічний механізм).
2. Мембраногенний механізм — збільшення проникності легеневих капілярів. Буває при:
а) екзогенній інтоксикації (отруєння фосфорорганічними сполуками, наприклад, фосгеном);
б) ендогенній інтоксикації (уремія, печінкова недостатність);
в) алергічних реакціях І типу.
3. Онкотичний механізм — зменшення онкотичного тиску плазми крові. Відносно часто буває у хворих з нефротичними синдромом (див. розд. 32).
З урахуванням патогенезу розрізняють дві фази розвитку набряку легень.
I. Інтерстиціальний набряк - накопичення набрякової рідини в інтерстиціальній тканині легень. Клінічно виявляється нападами серцевої астми. Розвивається паренхіматозна недостатність дихання з явищами гіпоксемії.
II. Альвеолярний набряк — перехід набрякової рідини в альвеоли. При цьому порушується їх вентиляція — розвивається вентиляційна недостатність дихання з явищами гіпоксемії і гіперкапнії.
29.22. Якими порушеннями виявляє себе синдром емболії малого кола кровообігу?
Поява емболів у судинах легень викликає розвиток таких змін:
1) генеролізованш спазм артеріол усього малого кола кровообігу (а не тільки судин, де містяться емболи). Це викликає різку гіпертензію малого кола і розвиток гострої правопшуночкової недостатності серця (синдром гострого легеневого серця);
2) зменшення артеріального тиску у великому колі кровообігу. Пов'язане зі зменшенням хвилинного об'єму серця і зниженням тонусу артеріол у периферичних відділах (рефлекс Швічки—Паріна);
3) порушення зовнішнього дихання — розвиток паренхіматозної дихальної недостатності (див. запит. 29.17).
29.23. Які зміни загальних і місцевих вентиляційно-перфузійних відношень можуть спричинятися до розвитку недостатності зовнішнього дихання?
Вешпшяційно-перфузійне відношення для легень у цілому визначається як відношення хвилинного об'єму альвеолярної вентиляції (Va) до хвилинного об'єму крові (Q). У нормі:

Якщо зазначене відношення більше одиниці, то це свідчить про збільшення функціонального мертвого простору, унаслідок чого ефективність вентиляції погіршується. Така ситуація виникає при гіпервентиляції, не підкріпленій збільшенням перфузії, або при нормальній вентиляції, але порушеному легеневому кровообігу.
Вентиляційно-перфузійне відношення менше 0,8 свідчить про так званий ефект шунтування, коли кров, не збагачена киснем, потрапляє в легеневі вени і потім у велике коло кровообігу. Це буває, коли величина легеневої перфузії значно перевищує величину альвеолярної вентиляції.
В умовах патології у зв'язку з нерівномірністю вентиляції і перфузії різних альвеол вентиляційно-перфузійні відношення в різних ділянках легень можуть бути різними. При цьому вентиляційно-перфузійне відношення для легень у цілому може бути в нормі, хоча і розвиваються ознаки дихальної недостатності. Вони обумовлені існуванням в уражених легенях трьох типів альвеол (рис. 141):
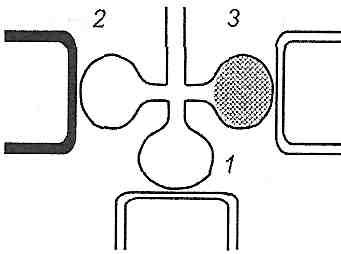
Рис. 141. Місцеві вентиляційно-перфузійні відношення:
1 — ефективний альвеолярний об 'єм;
2 — альвеолярний мертвий простір;
3 — альвеолярний артеріо-венозний шунт
1) альвеоли, які оптимально вентилюються і перфузуються (Va/Q = 0,8... 1). Вони утворюють ефективний альвеолярний об 'єм і становлять більшість альвеол здорових легень;
2) альвеоли, які вентилюються, але не перфузуються (V7Q >1). їхня сукупність становить альвеолярний мертвий простір^
3) альвеоли, які перфузуються, але не вентилюються (V/Q <0,8). З ними пов'язане артеріовенозне шунтування.
Збільшення кількості альвеол другого і третього типів може призводити до розвитку гіпоксемії. При цьому виділення С02 не порушується завдяки високому коефіцієнту його дифузії (розвивається паренхіматозна недостатність дихання).
29.24. Якими клінічними ознаками виявляє себе недостатність зовнішнього дихання?
1. Розвивається задишка (див. запит. 29.9).
2. Гіпоксемія (зменшення рО артеріальної крові) призводить до виникнення:
а) гіпоксії (дав. розд. 19);
б) ціанозу. Останній виникає, коли насичення гемоглобіну киснем стає нижче 80 % (синюшний відтінок шкіри і видимих слизових оболонок обумовлено відновленим гемоглобіном).
3. Гіперкапнія (збільшення рС02 артеріальної крові) викликає:
а) збудження дихального центру і задишку. Коли рС02 стає вище 90-100 мм рт. сх, збудження дихального центру змінюється його гальмуванням;
б) розширення мозкових судин і звуження судин м'язів, нирок;
в) зміщення кривої дисоціації оксигемоглобіну вправо;
г) газовий ацидоз.
4. Газовий ацидоз обумовлює:
а) порушення функцій білкових молекул (конформаційні зміни). Вони особливо небезпечні в центральній нервовій системі, з ураженням якої може бути пов'язаний розвиток дихальної коми;
б) збудження дихального центру;
в) збільшення проникності клітинних мембран, що викликає набряк і ушкодження клітин;
г) зміщення кривої дисоціації оксигемоглобіну вправо — ефект Бора.
ЗО. Патологічна фізіологія травлення
ЗО. 1. Що таке недостатність травлення?
Недостатність травлення - це патологічний стан, при якому травна система не забезпечує засвоєння поживних речовин, що надходять в організм. Наслідком цього є розвиток різного ступеня голодування (див. розд. 18).
30.2. Як класифікують недостатність травлення?
I. За клінічним перебігом виділяють гостру і хронічну недостатність травлення.
II. Відповідно до анатомічного принципу недостатність травлення може бути обумовлена порушеннями цього процесу:
а) у порожнині рота;
б) у шлунку;
в) у кишках.
III. Недостатність травлення може бути загальною (тотальною) і селективною (парціальною). При загальній недостатності порушено засвоєння всіх поживних речовин, при селективній - тільки окремих їхніх класів (наприклад, ліпідів, лактози, вітаміну В12 та ін.).
IV. За етіологією розрізняють спадково обумовлену (деякі види мальабсорбції) і набуту недостатність травлення. Остання може бути:
а) інфекційного походження;
б) обумовленою впливами фізичних факторів (наприклад, при гострій променевій хворобі);
в) пов'язаною із впливами хімічних агентів;
г) диерегуляторною; ґ) аліментарною.
V. Патофізіологічний принцип передбачає поділ недостатності травлення на три варіанти. Цс недостатність, обумовлена порушеннями:
а) рухової функції травної системи;
б) секреторної її функції;
в) процесів усмоктування.
30.3. Які причини можуть лежати в основі розвитку недостатності травлення?
І. Аліментарні (харчові) фактори:
а) приймання недоброякісної і грубої їжі;
б) сухоїдіння;
в) нерегулярне приймання їжі;
г) незбалансоване харчування (наприклад, зменшення вмісту вітамінів у раціоні);
ґ) зловживання алкоголем.
II. Фізичні фактори. Серед чинників цієї групи найбільше значення має іонізуюча радіація, яка уражує епітеліальні клітини травної трубки, що мають високу мітотичну активність.
При одноразовому загальному опроміненні організму дозою, що перевищує 10 Гр, розвивається так звана кишкова форма гострої променевої хвороби, що швидко завершується смертю (див. розд. 5).
III. Хімічні агенти. Є причиною розладів травлення при отруєннях неорганічними і органічними сполуками на виробництві і в побуті.
IV. Біологічні фактори:
а) бактерії (наприклад, холерний вібріон, збудники дизентерії, черевного тифу, паратифу та ін.);
б) бактеріальні токсини (наприклад, при сальмонельозах, стафілококовій інфекції);
в) віруси (наприклад, аденовіруси);
г) гельмінти.
V. Органічні ураження:
а) уроджені аномалії органів травлення;
б) післяопераційні стани;
в) пухлини травної системи.
VI. Порушення нервової й гуморальної регуляції. Розлади травлення можуть розвиватися при:
а) психоемоційних порушеннях (невротичні і неврозоподібні стани);
б) психічних захворюваннях (шизофренія, маніакально-депресивний синдром);
в) органічних захворюваннях центральної нервової системи (енцефаліти, ді-енцефаліт);
г) ураженнях периферичних структур вегетативної нервової системи; ґ) рефлекторних порушеннях (різні вісцеро-вісцеральні рефлекси).
Порушення гуморальної регуляції травлення можуть бути пов'язані з розладами синтезу і секреції гастроінтести-нальних гормонів (гастрину, секретину, холецистокінін-пан-креозиміну та ін.).
30.4. Які принципи використовують в експериментальному моделюванні недостатності травлення?
І. Принцип видалення. Полягає у хірургічному видаленні тих чи тих органів травної системи (шлунку, тонкої або товстої кишки). Найбільш фундаментальні дослідження в цьому напрямі було виконано Є. Лондоном. Він та його учні показали, що видалення різних відділів травного каналу призводить до розвитку різного ступеня недостатності травлення. Однак травна система має
досить високі компенсаторні можливості. Про це свідчить той факт, що життя тварин (собак) можливе навіть після поетапного видалення у них шлунку, всієї клубової і більшої частини порожньої кишки, а також майже всієї товстої кишки, за винятком її початкового відділу та прямої кишки. II. Принцип ізолювання. Набув широкого використання у фізіологічних і патофізіологічних дослідженнях завдяки роботам І. Павлова. Він, зокрема, запропонував методику ізольованого шлуночка. Крім того, часто застосовуються метод ізольованої петлі кишок, накладення анастомозів між різними відділами системи травлення. На відміну від методів видалення, ці методики моделювання дають можливість одержувати додаткову інформацію про характер і механізми змін в ізольованих ділянках травного каналу, про зміни нервової і гуморальної регуляції в цих умовах. III. Принцип відведення. Полягає у відведенні на різних рівнях травної системи їжі, що надходить в організм, та хімусу, а також у відведенні за межі травного каналу або в інші його відділи травних секретів. Ілюстрацією цього принципу можуть бути такі методики:
а) "удаване годування" (створення езофагостоми за І. Павловим) (рис. 142);
б) створення фістул кишок;
в) виведення назовні проток слинних залоз, панкреатичної протоки, загальної жовчної протоки.
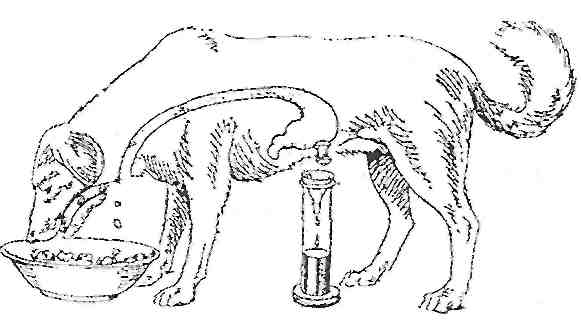
Рис. 142. Езофаготомована собака з фістулою шлунку ("удаване годування ")
IV. Принцип екзогенних ушкоджень. При моделюванні патологічних процесів у травній системі використовують різні ушкоджувальні впливи: фізичні (висока і низька температури, іонізуюча радіація), хімічні (кислоти, луги, солі важких металів, органічні сполуки), біологічні (бактерії та їх токсини).
V. Принцип порушення нервової регуляції (див. запит. 30.5).
VI. Принцип порушення гуморальної регуляції (див. запит. 30.6).
ЗО. 5. За допомогою яких впливів на нервову систему моделюють розлади травлення?
1. Відтворення експериментальних неврозів— метод "зіткнення" умовних рефлексів (рос. "сшибка") за І. Павловим. За допомогою зіткнення процесів умовного збудження і умовного гальмування викликають позамежне гальмування в корі головного мозку. Наслідком цього є розгальмовування "підкірки", що виявляє себе у собак-ваготоніків підвищенням активності центрів парасимпатичної нервової системи. Останнє викликає збільшення секреторної і рухової активності органів травлення.
2. Збудження підкірковій структур центральної нервової системи. Для цього використовують або вживляння електродів з наступною електричною стимуляцією, або руйнування структур (наприклад, ядер блукаючого нерва).
3. Впливи на нервові провідники: перетинання блукаючого нерва та його гілок або їх електрична стимуляція.
4. Впливи на передачу збудження в парасимпатичних гангліях (наприклад, використання гангліоблокаторів).
5. Втручання в медіаторні механізми передавання збудження на ефекторні клітини (наприклад, застосування m-холіноміметиків або т-холінолітиків).
30.6. Які порушення гуморальної регуляції відтворюють з метою моделювання розладів травлення?
Основу гуморальної регуляції травлення становить секреція гастроінтести-нальних гормонів, до яких належать гастрин, секретин, холецистокінін-панкреози-мін, мотилін, гастроінгібіторний поліпептид (ГІП) та ін.
Для відтворення в експерименті різних типів порушень травлення використовують такі підходи:
а) введення в організм високих доз гастроінтестинальних гормонів або їхніх аналогів;
б) впливи, що активують утворення власних гастроінтестинальних гормонів (наприклад, застосування так званих сокогінних речовин);
в) пригнічення утворення і секреції гастроінтестинальних гормонів;
г) фармакологічна блокада чутливих до гастроінтестинальних гормонів рецепторів на поверхні ефекторних клітин.
ЗО. 7. Якими синдромами може виявляти себе недостатність травлення?
1. Голодування (див. розд. 18).
2. Диспепсичний синдром.
3. Зневоднення (див. розд. 23).
4. Порушення кислотно-основного стану (див. розд. 25).
5. Кишкова аутоінтоксикація (див. розд. 31).
6. Больовий синдром.
30.8. Якими ознаками може виявлятися диспепсичний синдром?
Диспепсичний синдром являє собою різні поєднання таких симптомів: а) анорек-сія; б) печія; в) відрижка; г) нудота; ґ) блювота; д) метеоризм; є) закрепи; є) пронос.
30.9. Що таке анорексія? Коли вона виникає?
Анорексія — це повна відсутність апетиту при об'єктивній потребі в харчуванні. Виділяють такі види анорексії:
а) інтоксикаційна - розвивається при гострих і хронічних отруєннях (наприклад, солями ртуті, лікарськими препаратами, бактеріальними токсинами);
б) диспепсична - виникає при захворюваннях органів травної системи, має найчастіше умовнорефлекторну природу;
в) нейродинамічна - розвивається в результаті реципрокного гальмування центру апетиту при перезбудженні окремих структур лімбічної системи (наприклад, больовий синдром при інфаркті міокарда, кольках, перитоніті);
г) невротична - пов'язана з надмірним збудженням кори головного мозку і сильними емоціями (особливо негативними);
ґ) психогенна— є результатом свідомого обмеження споживання їжі (наприклад, з метою схуднення або як результат нав'язливої ідеї при порушеннях психіки);
д) нейроендокринопатична - обумовлена органічними ураженнями центральної нервової системи (гіпоталамуса) і ендокринними захворюваннями (гіпофізарна кахексія, адисонова хвороба).
В основі розвитку анорексії можуть лежати два механізми:
1) зменшення збудливості харчового центру (інтоксикаційна, диспепсична, нейроен-докринопатична анорексія);
2) гальмування нейронів харчового центру (нейродинамічна, невротична, психогенна анорексія).
Дата публикования: 2014-11-04; Прочитано: 1603 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
