 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Опорно-двигательный аппарат
|
|
Итак, опорно-двигательный аппарат состоит из двух систем органов: 1) костей и их соединений и 2) мышц с их вспомогательными приспособлениями.
КОСТИ И ИХ СОЕДИНЕНИЯ (ОСТЕОАРТРОЛОГИЯ)
ОСТЕОЛОГИЯ
о
Склелет представляет собой совокупность костей, образующих в теле человека твердый остов, обеспечивающий выполнение ряда важнейших функций, которые можно разделить на механические и биологические. Различают осевой скелет, к которому относятся череп, позвоночный столб и грудная клетка, и добавочный скелет, состоящий из костей верхних и нижних конечностей (рис. 13).
Механические функции скелета проявляются в его способности осуществлять защиту, опору, движение и амортизацию. Опорная функция скелета состоит в том, что кости поддерживают прикрепляющиеся к ним мягкие ткани (мышцы, фасции и другие органы). Без скелета тело человека, на которое действуют силы притяжения (силы тяжести), не могло бы занимать определенное положение в пространстве. Кости скелета являются длинными и короткими рычагами, соединенными подвижными сочленениями и приводимыми в движение мышцами. В результате части тела обладают способностью к передвижению. Скелет образует вместилища для жизненно важных органов, защищает их от внешних воздействий. Так, в полости черепа находится головной мозг, в позвоночном канале - спинной мозг. Грудная клетка защищает сердце, легкие, крупные сосуды, костный таз – органы половой и мочевой систем. Рис. 13. Скелет человека.
Рис. 13. Скелет человека. Биологические функции костной системы связаны с участием скелета в обмене веществ, особенно в минеральном (кости являются депо минеральных солей фосфора, кальция, железа). Скелет выполняет и кроветворную функцию. Усиленные движения способствуют кроветворению, поэтому при разработке физических упражнений необходимо учитывать единство всех функций организма.
Химический состав кости и ее физические свойства. Кость имеет сложное строение и химический состав. Костное вещество состоит из двоякого рода химических веществ: органических (1/3), главным образом оссеина, и неорганических (2/3) - воды и солей кальция и фосфора. Если же кость подвергнуть обжиганию, то органическое вещество сгорает, а неорганическое остается, при этом кость становится хрупкой, однако форма кости и ее твердость сохраняются. Если кость подвергнуть действию раствора кислот (соляной, азотной и др.), то соли извести растворяются (декальцинируются), а органическое вещество остается и сохраняет форму кости, однако она становится мягкой и эластичной. Следовательно, эластичность кости зависит от оссеина, а твердость - от минеральных солей. Сочетание неорганических и органических веществ в живой кости придает ей необычайные крепость и упругость. В этом убеждают и возрастные изменения кости. У маленьких детей, у которых оссеина сравнительно больше, кости отличаются большой гибкостью и потому редко ломаются. Наоборот, в старости, когда соотношение органических и неорганических веществ изменяется в пользу последних, кости становятся менее эластичными и более хрупкими, вследствие чего переломы костей чаще всего наблюдаются у стариков. Питание только растительной или только животной пищей также может вызвать изменение химического состава костей. При недостатке в пище витамина Д в костях ребенка плохо откладываются соли кальция, нарушаются сроки окостенения.
Строение кости. Кость как орган живого организма состоит из нескольких тканей: костной ткани, образующей главную массу кости, соединительной, хрящевой, многочисленных нервов и сосудов. Строение каждой кости соответствует ее месту в организме и назначению.
Структурно-функциональной единицей костой ткани является остеон (рис.8, 14). Остеон – это система концентрически расположенных цилиндрических костных пластинок, вставленных друг в друга и окружающих центральный (гаверсов) канал, в котором проходят сосуды и нервы. Остеоны не прилегают друг к другу вплотную, промежутки между ними заполнены интерстициальными костными пластинками. Между пластинками остеона находятся костные клетки - остеоциты, остеобласты и остеокласты, функция которых направлена на постоянное обновление костной ткани для обеспечения опоры и движения. Остеоциты - это зрелые клетки, поддерживающие питание костной ткани. Остеокласты - клетки, разрушающие поврежденные и «состарившиеся» костные структуры, участвующие в перестройке костей. Остеобласты - это молодые костные клетки, за счет которых кости растут в толщину и в длину. Остеобласты идут всегда следом за остеокластами и воспроизводят костную ткань. Поэтому между клетками-строителями и клетками - разрушителями должно быть абсолютное равновесие. Если этого равновесия нет, происходит постепенное саморазрушение костной ткани и развивается остеопороз, при котором костные балки истончаются, становятся редкими.

Рис. 14. Строение костной ткани.
Вместе с интерстициальными пластинками остеоны образуют основной средний слой костного вещества, покрытый изнутри внутренним слоем костных пластинок, а снаружи - наружным слоем окружающих пластинок. Наружный слой пронизан кровеносными сосудами, идущими из надкостницы в костное вещество и обеспечивающими обмен веществ в кости. Из остеонов состоят более крупные элементы кости - перекладины костного вещества или трабекулы. Из трабекул образуется двоякого рода костное вещество: если трабекулы лежат плотно, то получается компактное вещество, а если рыхло, образуя между собой костные ячейки наподобие губки, получается губчатое вещество. Наружный слой кости представлен толстой (в диафизах трубчатых костей) или тонкой (в эпифизах трубчатых костей, в губчатых и плоских костях) пластинкой компактного вещества. Под компактным веществом располагается губчатое вещество (рис. 14,15, 16). Компактное вещество хорошо развито в костях, выполняющих преимущественно функцию опоры и движения (например, в диафизах трубчатых костей, рис. 15). В местах, где при большом объеме требуется сохранить легкость и прочность, преобладает губчатое вещество. Такие кости имеют снаружи лишь тонкую пластинку компактного костного вещества (эпифизы трубчатых костей, губчатые кости).
Рис. 15. Трубчатая кость.
Костные ячейки содержат красный костный мозг, диафизы трубчатых костей - желтый костный мозг. Красный костный мозг состоит из ретукулярной ткани, в петлях которой находятся клеточные элементы, имеющие отношение к кроветворению (стволовые клетки) и костеобразованию (костесозидатели - остеобласты и костеразрушители - остеокласты). Желтый костный мозг состоит в основном из жировых клеток. В период развития и роста организма преобладает красный костный мозг, затем он постепенно замещается желтым костным мозгом.
В эпифизах трубчатых костей располагаются клетки хрящевой ткани - хондроциты, которые обеспечивают разрушение и одновременно восстановление хрящевой ткани на концах костей в местах их сочленения.

Рис. 16. Строение кости.
Снаружи кость, за исключением суставных поверхностей, покрыта надкостницей, которая выполняет защитную, питательную и костеобразующую функции (рис. 16). Надкостница - это тонкая, крепкая соединительнотканная пластинка, окружающая кость снаружи и плотно с ней срастающаяся. Отделение надкостницы приводит к омертвению кости. Надкостница состоит из двух слоев: наружного фиброзного и внутреннего костеобразующего (камбиального), непосредственно прилегающего к костной ткани. Она богата нервами и сосудами, благодаря чему участвует в питании и росте кости в толщину, а также в восстановлении после переломов. 3а счет внутреннего слоя надкостницы образуются молодые костные клетки (остеобласты), откладывающиеся на поверхности кости. Вследствие костеобразующих свойств надкостницы кость растет в толщину. Суставные поверхности кости, свободные от надкостницы, покрывает суставной хрящ.
Классификация костей. Кости разнообразны по величине и форме, занимают определенное положение в теле. По форме, строению и особенностям развития различают трубчатые, губчатые, плоские, воздухоносные, сесамовидные и смешанные кости.
1. Трубчатые кости (рис. 17) имеют удлиненную, цилиндрической или трехгранной формы среднюю часть - тело или диафиз, который представляет собой костную трубку, внутри которой расположена костномозговая полость, содержащая у взрослых желтый костный мозг. Стенка трубки состоит из плотного компактного вещества. Рис. 17. Строение трубчатой кости. Утолщенные концы кости называются эпифизами. Они состоят из губчатого вещества, содержащего красный костный мозг, снаружи имеют покрытые хрящом суставные поверхности, участвующие в образовании сустава. Различают проксимальный и дистальный эпифизы. Вблизи эпифиза располагаются костные выступы - апофизы, к которым прикрепляются мышцы и связки. Участок кости, где диафиз переходит в эпифиз, называется метафизом. В этой зоне у детей располагается хрящевая ткань, которая с возрастом замещается костной. За счет метафиза кость растет в длину. Трубчатые кости составляют, в основном, скелет конечностей. Различают трубчатые кости длинные (плечевая, бедренная, кости предплечья и голени) и короткие (пястные, плюсневые, фаланги пальцев).
Рис. 17. Строение трубчатой кости. Утолщенные концы кости называются эпифизами. Они состоят из губчатого вещества, содержащего красный костный мозг, снаружи имеют покрытые хрящом суставные поверхности, участвующие в образовании сустава. Различают проксимальный и дистальный эпифизы. Вблизи эпифиза располагаются костные выступы - апофизы, к которым прикрепляются мышцы и связки. Участок кости, где диафиз переходит в эпифиз, называется метафизом. В этой зоне у детей располагается хрящевая ткань, которая с возрастом замещается костной. За счет метафиза кость растет в длину. Трубчатые кости составляют, в основном, скелет конечностей. Различают трубчатые кости длинные (плечевая, бедренная, кости предплечья и голени) и короткие (пястные, плюсневые, фаланги пальцев). 2. Губчатые кости (длинные и короткие)построены преимущественно из губчатого вещества, покрытого тонким слоем компактного. Такие кости расположены в участках скелета, где необходимо обеспечить достаточную прочность и опору при небольшом размахе движений (ребра, грудина, тела позвонков и др.).
3. Плоские кости участвуют в образовании полостей тела, выполняют опорную и защитную функции (кости черепа, лопатка, тазовые кости), имеют большие площадки для прикрепления мышц.
4. Воздухоносные кости имеют в теле полость, выстланную слизистой оболочкой и заполненную воздухом (кости черепа - лобная, клиновидная, решетчатая, верхняя челюсть).
5. Сесамовидные кости располагаются около суставов, участвуя в их образовании и способствуя движениям в них, но с костями скелета непосредственно не связаны (надколенник, гороховидная кость).
6. Смешанные кости по форме разнообразны, они состоят из частей, имеющих различные строение, функции и развитие (позвонки).
Кости имеют отростки, шероховатости, бугристости, ямки, которые служат местами прикрепления мышц и связок.
Стадии развития кости. В процессе развития кость проходит три стадии. В период внутриутробного развития скелет закладывается в виде длинного плотного тяжа клеток, идущего от головного до хвостового конца туловища. Это перепончатая стадия. На 2-м месяце внутриутробного развития большая часть перепончатого скелета заменяется хрящевой тканью, т.е. формируются хрящевые модели будущих костей. Эта стадия развития скелета называется хрящевой. На 3-м месяце внутриутробного развития начинается формирование костного скелета. Процесс замены хрящевой и соединительной тканей костной очень длительный и полностью заканчивается к 20-ти годам, когда организм достигает половой зрелости. Рост плоских костей происходит за счет надкостницы и соединительной ткани швов, рост трубчатых костей в толщину также происходит за счет надкостницы, а в длину - за счет метафизов, расположенных между эпифизом и диафизом, и заканчивается у женщин в 17-20 лет, у мужчин - в 18-23 года. В молодом возрасте преобладают процессы костеобразования, в пожилом процессы разрушения кости.
Перестройка костной ткани протекает в течение всей жизни человека. Она возможна благодаря одновременному протеканию двух процессов: разрушению старой, ранее образовавшейся костной ткани, и образованию новых костных клеток и межклеточного вещества.
Важную роль в изучении костной системы играет рентгенологический метод, поскольку позволяет исследовать особенности строения и развития костей непосредственно на живом человеке. В спортивной практике, которая нередко требует постоянного контроля за динамикой развития изменений костной системы у спортсменов под влиянием физических нагрузок, рентгенологический метод имеет важное значение.
На рост и формирование костей существенное влияние оказывают социально-экологические факторы: питание, окружающая среда и т.д. Дефицит питательных веществ, солей или нарушение обменных процессов, связанных с синтезом белка, незамедлительно отражаются на росте костей. Недостаток витаминов С и D, кальция или фосфора нарушает естественный процесс обызвествления и синтеза белка в костях, делает их более хрупкими. На изменение костей влияют и физические нагрузки.
Сроки синостозирования. Для тренеров и педагогов по физическому воспитанию большую практическую значимость приобретают данные о возрастных особенностях скелета, которые необходимы при планировании учебно-тренировочных занятий, дозировании нагрузок по величине и интенсивности, решении вопросов ранней специализации, составлении программ и нормативных требований для различных возрастных групп, конструировании спортивных снарядов и т.д. Возрастные особенности скелета касаются химического состава, внешней формы, внутреннего строения костей и их соединений. Поэтому тренерам и преподавателям физического воспитания необходимо знать сроки синостозирования, т.к. чрезмерные нагрузки, несоответствие их по объему и интенсивности состоянию двигательного аппарата могут привести к нарушению сроков синостозирования и даже к деформации кости. Например, у юношей-боксеров может искривляться лучевая кость, принимающая на себя нагрузку при ударах в боксе.
Окостенение (синостозирование) костей у детей происходит неравномерно. Слияние всех элементов позвонка происходит к 23-26 летнему возрасту, сращение крестцовых позвонков к 17-25 годам, полное окостенение ключицы, лопаток, плечевой кости и костей предплечья к 20-25 годам, костей запястья и пясти - к 10-13 годам, фаланг пальцев кисти к 9-11 годам. При этом окостенение у девочек начинается и заканчивается на 2-3 года раньше, чем у мальчиков. Появление точек окостенения в костях запястья имеет определенную последовательность и часто служит одним из диагностических признаков определения возраста, этапов полового развития, интенсивности роста тела в длину. Срастание отдельных костей таза начинается в 5-6 лет и заканчивается к 20-21 году. Эти сроки необходимо учитывать тренерам, особенно в процессе физического воспитания девочек. При резких прыжках, продолжительном сидении, переносе тяжестей несросшиеся кости таза могут незаметно сместиться и привести к неправильной форме входа в малый таз, что может впоследствии осложнить роды. В большеберцовой и малоберцовой костях полное окостенение эпифизарных хрящей происходит к 20-24 годам, в костях плюсны к 17-21 году у мужчин и к 14-19 годам у женщин, в костях фаланг пальцев к 15-21году. Замещение хрящевой ткани костной в процессе роста и развития кости происходит не полностью. Хрящевая ткань остается на суставных поверхностях костей, в области хрящевого скелета носа, в хрящевой части ребер.
ОБЩАЯ АРТРОЛОГИЯ
Раздел анатомии, посвященный учению о соединениях костей, называется артрологией. Скелет человека состоит более чем из 200 костей, которые в определенном порядке соединены между собой в единое целое. Соединения костей удерживают их друг возле друга и обеспечивают им большую или меньшую подвижность. Соединения костей имеют различное строение и обладают такими физическими свойствами как прочность и подвижность, что и связано с выполняемой ими функцией.
По развитию, строению и функции все соединения костей можно разделить на три группы (рис. 18).
1. Непрерывные соединения (синартрозы), в которых между костями имеется прослойка какой-либо ткани (соединительной, хрящевой, костной). Щель или полость между соединяющимися костями отсутствует. Эти соединения являются более ранними по развитию, неподвижными или малоподвижными по функции.

Рис. 18. Классификация соединений костей.
2. Прерывные соединения или суставы (диартрозы, синовиальные соединения) характеризуются наличием между костями полости и синовиальной мембраны, выстилающей изнутри суставную капсулу. Они более поздние по развитию и более подвижные по функции.
3. Симфизы (полусуставы) – переходная форма от непрерывных соединений к прерывным. В них между сочленяющимися костями имеется небольшая прослойка хрящевой или соединительной ткани, в которой имеется щель.
Непрерывные соединения костей (рис. 19, 20) обладают большой упругостью, прочностью и, как правило, ограниченной подвижностью. В своем развитии скелет проходит 3 стадии: соединительнотканную, хрящевую и костную. Так как переход из одной стадии в другую связан также и с изменением ткани, находящейся в промежутке между костями, то соединения костей в своем развитии проходят те же 3 фазы, вследствие чего различают 3 вида синартрозов - фиброзные (синдесмозы), хрящевые (синхондрозы) и костные (синостозы)
Если между соединяющимися костями располагается плотная волокнистая соединительная ткань, то такое соединение костей называется синдесмозом. Различают следующие виды синдесмозов: связки, межкостные перепонки, швы, вколачивания.

Рис. 19. Непрерывные соединения костей и полусустав:
А-синдесмоз: 1-межкостная перепонка предплечья; Б-синхондроз:
2-межпозвоночный диск; В-полусустав: 3-лобковый симфиз.
Связки представляют собой толстые пучки или пластины, образованные плотной волокнистой соединительной тканью. В большинстве своем связки перекидываются от одной кости к другой, перекрывая сустав. Они укрепляют суставы или являются тормозом, ограничивающим движения в суставах. В позвоночном столбе встречаются связки, образованные эластической соединительной тканью, имеющей желтоватый цвет. Поэтому такие связки получили название желтых.
Межкостные перепонки представляют собой соединительнотканные пластинки, натянутые между диафизами трубчатых костей (локтевой и лучевой костями, костями голени) или закрывающие некоторые костные отверстия (запирательное отверстие тазовой кости). Они обеспечивают небольшую подвижность соединенных костей относительно друг друга и служат местом начала мышц.
Швы - разновидность фиброзного соединения, в котором между краями соединяющихся костей имеется узкая соединительнотканная прослойка. Соединение костей при помощи швов встречается только в черепе (рис. 40). В зависимости от конфигурации краев соединяющихся костей выделяют зубчатый, чешуйчатый и плоский швы. У зубчатого шва зазубренные края одной кости входят в промежутки между зубцами края другой кости, а прослойкой между ними является соединительная ткань. Если соединяющиеся края плоских костей имеют кососрезанные поверхности и накладываются друг на друга в виде чешуи, то образуется чешуйчатый шов. В плоских швах с помощью тонкой соединительнотканной прослойки соединяются между собой ровные края двух костей. С возрастом соединительная ткань замещается костной тканью. Соединения по типу швов обладают гибкостью и прочностью, швы уменьшают передачу толчков и сотрясений к головному мозгу. Так, в детском и юношеском возрасте прыжки и толчки переносятся безболезненно, а в пожилом возрасте, когда швы окостеневают, такие движения воспринимаются болезненно, вызывают головные боли и даже обморочные состояния.
Зубоальвеолярное вколачивание - соединение зуба с костной тканью зубной альвеолы, т.к. между зубом и стенкой альвеол располагается прослойка соединительной ткани - периодонт.
Синхондрозы (рис. 19,20) представляют собой соединения костей при помощи хрящевой ткани. Такие соединения характеризуются прочностью, малой подвижностью, упругостью вследствие эластических свойств хряща. Движения при синхондрозе невелики и имеют пружинящий характер. Они зависят от толщины хрящевой прослойки: чем она толще, тем подвижность больше.

Рис. 20. Виды соединений костей (схема): а-сустав, б-синдесмоз, в-синхондроз, г-симфиз: 1-надкостница, 2-кость, 3-волокнистая соединительная ткань, 4-хрящ, 5-синовиальная мембрана, 6-фиброзная мембрана, 7-суставной хрящ, 8-суставная полость, 9-щель в межлобковом диске, 10-межлобковый диск.
По длительности своего существования синхондрозы бывают:
1) постоянные, существующие в течение всей жизни (например, синхондрозы между телами позвонков, между пирамидой височной кости и клиновидной костью);
2) временные, существующие только до определенного возраста (например, синхондрозы между эпифизом и метафизом или между тремя костями пояса нижней конечности, сливающимися в единую тазовую кость), после чего они заменяются костной тканью, переходя в синостоз.
Если в центре синхондроза образуется узкая щель, не имеющая характера настоящей суставной полости с суставными поверхностями и капсулой, то такое соединение становится переходным от непрерывных к прерывным (к суставам) и называется симфизом (например, лобковый симфиз, рис. 19,20).
Прерывные соединения костей (суставы). Суставы (синовиальные соединения, диартрозы) являются наиболее совершенными видами соединения костей. Они отличаются большой подвижностью и разнообразием движений. Суставы имеют обязательные и вспомогательные элементы.
Обязательными элементами сустава являются суставные поверхности сочленяющихся костей, суставная капсула, окружающая в форме муфты сочленяющиеся концы костей, и суставная полость, расположенная внутри капсулы между костями (рис. 20, 21).
Суставные поверхности - это поверхности, которыми кости сочленяются друг с другом. Они покрыты суставным хрящом (чаще гиалиновым, реже волокнистым) толщиной 0,2-0,5мм. Вследствие постоянного трения суставной хрящ приобретает гладкость, облегчающую скольжение суставных поверхностей, а вследствие своей эластичности смягчает толчки и сотрясения, которые могут испытывать сочленяющиеся кости при ходьбе, прыжках и других движениях. Кроме того, эластические свойства хряща, его способность деформироваться оказывают некоторое влияние на увеличение подвижности в суставах. Суставные поверхности чаще соответствуют друг другу по форме. Например, на одной кости имеется выпуклость, на другой - соответствующая ей вогнутость (например, плечевой и тазобедренный суставы). Такие суставы называются конгруэнтными. В них подвижность больше, чем в не конгруентных суставах, в которых суставные поверхности не соответствуют друг другу по форме (мыщелки бедренной и большеберцовой костей).
Суставная капсула прикрепляется к сочленяющимся костям вблизи краев суставных поверхностей или отступя на некоторое расстояние от них. Она прочно срастается с надкостницей, образуя замкнутую суставную полость. Капсула состоит из двух слоев: наружного – фиброзной мембраны и внутреннего – синовиальной мембраны. Синовиальная мембрана на стороне, обращенной к суставной полости, покрыта слоем эндотелиальных клеток, вследствие чего имеет гладкий и блестящий вид. Она выделяет в полость сустава липкую прозрачную синовиальную жидкость - синовию,наличие которой уменьшает трение суставных поверхностей. Синовиальная мембрана оканчивается по краям суставных хрящей.

Рис. 21. Строение сустава.
Суставная полость представляет собой герметически закрытое щелевидное пространство между покрытыми хрящом суставными поверхностями. Она ограничена синовиальной мембраной суставной капсулы, содержит небольшое количество синовиальной жидкости (в зависимости от размера суставов от 0,1 до 4 мл), которая увлажняет и смазывает суставные поверхности, уменьшая трение между ними. При нагрузке из глубоких слоев хряща через поры и пространства между волокнами выделяется жидкость для его смазки. При снижении нагрузки жидкость уходит обратно внутрь хряща. Поэтому скольжение суставного хряща происходит почти без трения даже при значительных физических нагрузках (так называемая «усиленная смазка»). Кроме того, синовия участвует в обмене жидкости и в укреплении сустава, препятствуя расхождению поверхностей, увеличивает сцепление суставных поверхностей, повышает их подвижность, обеспечивает питание суставного хряща, служит дополнительным амортизатором. Она служит также буфером, смягчающим сдавливание и толчки суставных поверхностей, так как движение в суставах — это не только скольжение, но и расхождение суставных поверхностей. Давление между суставными поверхностями меньше атмосферного, что препятствует их расхождению. Этим же объясняется чувствительность суставов к колебаниям атмосферного давления при некоторых их заболеваниях, на основании чего некоторые больные могут предсказывать ухудшение погоды. При повреждении суставной капсулы воздух попадает в полость сустава и суставные поверхности немедленно расходятся. В обычных условиях расхождению суставных поверхностей, кроме отрицательного давления в полости сустава, препятствуют также связки (внутри- и внесуставные) и мышцы с заложенными в толще их сухожилий сесамовидными костями.
К вспомогательным элементам сустава относятся внутрисуставные хрящи (диски и мениски, суставные губы), синовиальные ворсинки, синовиальные сумки и синовиальные складки, связки и сухожилия мышц.
Суставные диски и мениски — это различной формы хрящевые пластинки, которые располагаются между не полностью соответствующими друг другу (неконгруэнтными) суставными поверхностями. Диск представляет собой сплошную пластинку, сращенную по наружному краю с суставной капсулой (височно-нижнечелюстной, грудино-ключичный суставы), и, как правило, разделяет суставную полость на две камеры (два этажа). Мениски — это не сплошные хрящевые пластинки полулунной формы, которые вклиниваются между суставными поверхностями (коленный сустав). Диски и мениски как бы сглаживают неровности сочленяющихся поверхностей, делают их конгруэнтными, амортизируют сотрясения и толчки при движении, содействуют движению в суставах.
Суставная губа расположена по краю вогнутой суставной поверхности, дополняет и углубляет ее (например, в плечевом суставе). Она прикреплена своим основанием к краю суставной поверхности, а внутренней вогнутой поверхностью обращена в полость сустава.
Синовиальная мембрана часто образует небольшие отростки, называемые синовиальными ворсинками,местами то большей, то меньшей величины синовиальные сумки и синовиальные складки, вдающиеся в полость сустава. Иногда синовиальные складки содержат значительное количество врастающего в них снаружи жира, тогда получаются так называемые жировые складки (например, жировые складки коленного сустава). Синовиальные сумки представляют собой мешкообразные выпячивания или вывороты синовиальной мембраны, располагающиеся в утонченных местах капсулы вокруг сухожилий или под мышцами, лежащими вблизи сустава. Будучи заполнены синовией, эти синовиальные сумки уменьшают трение сухожилий и мышц при движениях (коленный сустав).
Связки и сухожилия мышц составляют вспомогательный укрепляющий аппарат сустава.
Биомеханика суставов. В организме живого человека суставы выполняют следующую роль: 1) содействуют сохранению положения тела; 2) участвуют в перемещении частей тела по отношению друг к другу; 3) являются органами передвижения (локомоции) тела в пространстве. Так как в процессе эволюции условия для мышечной деятельности были различными, то и получились сочленения, различные по форме и функциям. По форме суставные поверхности можно рассматривать как отрезки геометрических тел вращения: цилиндра, вращающегося вокруг одной оси; эллипса, вращающегося вокруг двух осей, и шара, вращающегося вокруг трех и более осей.
Различают следующие виды движений в суставах:
1) движение вокруг поперечной оси - сгибание, т.е. уменьшение угла между сочленяющимися костями, и разгибание – увеличние этого угла;
2) движения вокруг сагиттальной оси – приведение (приближение к срединной плоскости) и отведение (удаление от нее);
3) движения вокруг вертикальной оси, т.е. вращение: кнутри (пронация) и кнаружи (супинация);
4) круговые движения, при которых совершается переход из одной оси в другую. Возможны и скользящие движения суставных поверхностей, а также удаление их друг от друга, как, например, при растягивании пальцев при висах.
Характер движения в суставах обусловлен формой суставных поверхностей. Объем движения в суставах зависит от разности в величине сочленяющихся поверхностей и их конгруэнтности. Чем больше разница площадей суставных поверхностей, тем больше дуга (объем) движения и наоборот. Если сочленяющиеся поверхности по величине равны между собой, то такие суставы называются плоскими (крестцово-подвздошный сустав). Движения в таких суставах либо отсутствуют, либо очень незначительные. В конгруэнтных суставах объем движения больше, чем в неконгруэнтных. Движения в суставах могут ограничиваться различного рода тормозами, роль которых выполняют некоторые связки, мышцы, костные выступы и т.д.
Так как усиленная физическая нагрузка, вызывающая рабочую гипертрофию костей, связок и мышц, приводит к разрастанию этих образований и ограничению подвижности, то у спортсменов отмечается разная гибкость в суставах в зависимости от вида спорта. Например, плечевой сустав имеет больший объем движений у легкоатлетов и меньший у тяжелоатлетов. На объем движений влияют и внутрисуставные хрящи, увеличивающие либо объем движения, либо разнообразие движений. Так, в височно-нижнечелюстном суставе, относящемся по форме суставных поверхностей к двухосным суставам, благодаря наличию внутрисуставного диска возможны движения вокруг трех осей.
Классификация суставов и их общая характеристика. Существует классификация суставов по числу суставных поверхностей, по форме суставных поверхностей и по функции.
По числу суставных поверхностей суставы бывают:
1) простые, образованные только двумя суставными поверхностями (например, плечевой и тазобедренный суставы);
2) сложные, имеющие более двух сочленяющихся поверхностей (локтевой и голеностопный суставы);
3) комплексные, содержащие в полости внутрисуставной хрящ, который разделяет сустав на две камеры (двухкамерный сустав). Деление на камеры происходит или полностью, если внутрисуставной хрящ имеет форму диска (височно-нижнечелюстной, грудино-ключичный суставы) или не полностью, если хрящ приобретает форму полулунного мениска (коленный сустав);
4) комбинированные, представляющие собой комбинацию нескольких изолированных друг от друга суставов, которые функционируют вместе (оба височно-нижнечелюстных сустава, оба атлантозатылочных сустава, проксимальный и дистальный лучелоктевые суставы).
По форме и по функции классификация проводится следующим образом. Функция сустава определяется количеством осей, вокруг которых совершаются движения в суставе. Количество осей зависит от формы его сочленяющихся поверхностей.
Таблица 1
Классификация суставов
| Форма сустава | Оси вращения | Движения в суставе | Примеры суставов |
| Блоковидный | Одна ось (чаще поперечная) | Сгибание и разгибание | Между фалангами пальцев, плечелоктевой |
| Цилиндрический | Одна ось (чаще вертикальная) | Пронация и супинация | Лучелоктевой, атлантоосевой |
| Эллипсоидный | Две оси (поперечная и сагиттальная) | Сгибание и разгибание, отведение и приведение, круговое движение | Лучезапястный |
| Седловидный | Две оси (поперечная и сагиттальная) | Сгибание и разгибание, отведение и приведение, круговое движение | Запястно-пястный сустав большого пальца кисти |
| Мыщел ковый | Две оси (поперечная и вертикальная) | Сгибание и разгибание, пронация и супинация | Коленный сустав |
| Шаро видный | Три оси (поперечная, сагиттальная и вертикальная) | Сгибание и разгибание, отведение и приведение, пронация и супинация, круговое движение | Плечевой и тазобедренный суставы |
Исходя из этого, согласно анатомо-физиологической классификации суставов различают (табл. 1, рис. 18):
а) одноосные суставы:
1) цилиндрические - пронация и супинация (лучелоктевой сустав) или повороты направо и налево (атлантоосевой сустав);
2) блоковидные - сгибание и разгибание (межфаланговые сочления пальцев);
б) двухосные суставы:
1) эллипсоидные - сгибание и разгибание, отведение и приведение (лучезапястный сустав);
2) мыщелковые - сгибание и разгибание, пронация и супинация (коленный сустав);
3) седловидные - сгибание и разгибание, отведение и приведение (запястно-пястный сустав большого пальца);
в) многоосные (трехосные) суставы - шаровидный (плечевой сустав) и чашеобразный (тазобедренный сустав), в которых осуществляются движения вокруг всех трех осей. При переходе из одной оси в другую получается круговое движение.
Изменения скелета в связи с возрастом и занятиями спортом. Кость отличается большой пластичностью. При изменяющихся условиях действия на кость различных сил происходит перестройка кости. Тренировки и спортивные упражнения оказывают на кость формообразующее воздействие, укрепляют кости скелета. При постоянной физической нагрузке на кость развивается ее рабочая гипертрофия, кость становится массивнее и толще за счет увеличения костной массы. Все выступы, гребни, шероховатости выражены резче. Степень развития указанных изменений зависит от вида спорта. Если нагрузка распределяется равномерно на кости правой и левой половины тела, то и изменения в костях наблюдаются одинаковые. При неодинаковой нагрузке сильнее изменяется более нагруженная кость. На состояние скелета оказывают влияние и другие факторы: характерное положение тела спортсмена у велосипедистов, конькобежцев, боксеров, гребцов и т.д., сила давления на скелет у тяжелоатлетов, сила растяжения при висах, при скручивании тела у акробатов, гимнастов, фигуристов и др. При правильно распределенных нагрузках эти изменения бывают благоприятными. В противном случае возможны патологические изменения скелета. При усиленной физической нагрузке, выходящей за пределы нормы, в костной ткани постепенно могут возникать изменения, граничащие с предпатологическими и патологическими состояниями.
Наиболее простой механизм возникновения у спортсменов изменений в скелете можно представить следующим образом. Под влиянием усиленной мышечной деятельности происходит рефлекторное расширение кровеносных сосудов, улучшается питание работающего органа, прежде всего мышц, а затем и близлежащих органов, в частности кости со всеми ее компонентами (надкостница, компактный слой, губчатое вещество, костномозговая полость, хрящи, покрывающие суставные поверхности костей и др.). Все изменения в скелете появляются постепенно. Через год занятий спортом можно наблюдать отчетливо выраженные морфологические изменения костей. В дальнейшем эти изменения стабилизируются, но перестройка скелета происходит на протяжении всего тренировочного процесса. При прекращении активной спортивной деятельности приспособительные изменения костей остаются довольно продолжительное время.
Изменения, происходящие в скелете под влиянием занятий спортом, касаются и химического состава костей, и внутреннего их строения, и процессов роста и окостенения. Кости, несущие большую нагрузку, богаче солями кальция, чем кости, несущие меньшую нагрузку. На рентгенограммах кости спортсменов имеют более четкий рисунок, чем кости не спортсменов, что объясняется большей оссификацией костной ткани, лучшим насыщением ее минеральными солями. Под влиянием занятий спортом изменяется внешняя форма костей. Они становятся массивнее и толще за счет увеличения костной массы. Все выступы, гребни, шероховатости выражены резче. Эти изменения зависят от вида спорта. Так, у тяжелоатлетов кости массивнее, чем у пловцов, особенно в верхнем отделе скелета и верхних конечностях. Изменения внутреннего состава кости под влиянием занятий спортом выражаются, в частности, в утолщении ее компактного вещества. Причем утолщение обычно больше в тех костях, на которые падает нагрузка. Но изменения компактного вещества также могут происходить и без его утолщения, без изменения диаметра кости. В таком случае костномозговая полость уменьшается. При больших статических нагрузках она уменьшается почти до полного зарастания. Губчатое вещество кости также претерпевает определенные изменения. Под влиянием усиленной нагрузки на кость перекладины губчатого вещества становятся толще, крупнее, ячейки между ними больше (в старшем возрасте ячейки тоже становятся больше, но перекладины тоньше). Переломы у спортсменов срастаются быстрее. Суставной хрящ, покрывающий суставные поверхности костей, может утолщаться, что усиливает его амортизационные свойства и уменьшает давление на кость.
В условиях нормальной физиологической деятельности и двигательной активности суставы долго сохраняют объем (амплитуду) движений и медленно подвергаются старению. При систематических занятиях физическими упражнениями и спортом суставы развиваются и укрепляются, повышается эластичность связок и мышечных сухожилий, увеличивается гибкость. И, наоборот, при отсутствии движений разрыхляется суставный хрящ и изменяются суставные поверхности сочленяющихся костей, появляются болевые ощущения, возникают воспалительные процессы. Однако чрезмерные физические нагрузки пагубно сказываются на строении и функции суставов: суставные хрящи могут истончаться, суставная капсула и связки склерозироваться, по периферии могут образовываться костные выступы и т.д. Иными словами, морфологические изменения в суставах могут привести к функциональным ограничениям подвижности в суставах и уменьшению амплитуды движений
СКЕЛЕТ ТУЛОВИЩА
Скелет туловища представлен позвоночным столбом и грудной клеткой.
ПОЗВОНОЧНЫЙ СТОЛБ
Позвоночный столб или позвоночник образован позвонками, соединенными между собой с помощью межпозвоночных дисков, связок и суставов. Он выполняет опорную, амортизационную и защитную (участвует в формировании задней стенки грудной и брюшной полостей, таза, является вместилищем для спинного мозга) функции, участвует в движениях туловища и головы.

Рис. 22. Позвоночный столб.
Позвоночный столб представляет собой опору всего скелета. Он состоит из 33-34 позвонков, из них 7 шейных, 12 грудных, 5 поясничных. Крестцовые позвонки в количестве пяти срастаются, образуя единую кость - крестец (крестцовую кость). Копчик состоит из 4-5 копчиковых позвонков (рис. 22).
Строение позвонков. Вне зависимости от принадлежности к какому-либо определенному отделу позвоночника, все позвонки имеют общий план строения. Позвонок имеет тело и отходящую от него дугу (рис. 23). Тело позвонка обращено кпереди и служит его опорной частью. Сзади от тела позвонка в виде полукольца располагается дуга позвонка с несколькими отростками. Тело и дуга позвонка ограничивают позвоночное отверстие. В позвоночном столбе позвоночные отверстия расположены друг над другом, образуя позвоночный канал, в котором расположены спинной мозг, кровеносные сосуды, нервные корешки, жировая клетчатка.

Рис. 23. Строение позвонка.
От дуги позвонка отходят семь отростков: один непарный остистый отросток и парные поперечные, верхние и нижние суставные отростки. Остистые и поперечные отростки являются местом прикрепления связок и мышц, суставные отростки участвуют в формировании межпозвоночных суставов. Основания суставных отростков ограничивают верхнюю и нижнюю позвоночные вырезки. При соединении смежных позвонков друг с другом верхняя и нижняя вырезки образуют правое и левое межпозвоночные отверстия. Через эти отверстия проходят кровеносные сосуды и спинномозговые нервы. Тела позвонков по строению относятся к губчатым костям и состоят из плотного наружного компактного слоя и внутреннего губчатого слоя. Между костными балками расположены ячейки, заполненные красным костным мозгом.
Вместе с тем, группы позвонков различных отделов позвоночного столба имеют свои особенности строения.
Шейные позвонки (рис. 24) испытывают меньшую нагрузку в сравнении с остальными отделами позвоночника. Поэтому они имеют небольшое тело. Поперечные отростки шейных позвонков имеют отверстия, образующие в совокупности канал. В канале проходит позвоночная артерия в полость черепа. Каждый отросток заканчивается бугорками - передним и задним. Передний бугорок
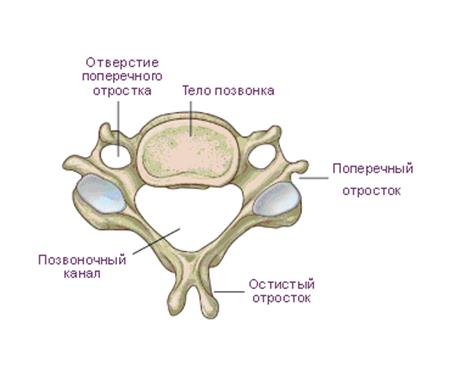
Рис. 24. Шейный позвонок.
VI шейного позвонка хорошо развит и называтся сонным. К нему при необходимости может быть прижата сонная артерия, проходящая рядом. Суставные и остистые отростки шейных позвонков довольно короткие, последние раздвоены на конце. Остистый отросток VII шейного позвонка длиннее и толще, чем у соседних позвонков. Он легко может быть прощупан у человека, поэтому VII шейный позвонок называют выступающим.
Первый шейный позвонок (рис. 25) соединен с черепом и поэтому получил название атлант (по имени титана из древнегреческих мифов, удерживающего на своих плечах небесный свод). Он не имеет тела (в эмбриональном периоде оно срослось со II шейным позвонком, образовав его зуб) и представляет собой кольцо, состоящее из передней и задней дуг, соединенных по бокам двумя латеральными (боковыми) массами. Позвоночное отверстие большое, округлое.
На передней дуге спереди расположен передний бугорок. На внутренней поверхности дуги имеется углубление - ямка зуба. Она предназначена для соединения с зубом II шейного позвонка. На задней дуге атланта находится задний бугорок. Он представляет собой недоразвитый остистый отросток. Сверху и снизу на каждой латеральной массе располагаются суставные поверхности. Верхние суставные ямки имеют овальную форму, они соединяются с мыщелками затылочной кости. Нижние суставные поверхности, напротив, округлые, предназначены для сочленения со II шейным позвонком.
II шейный позвонок, осевой (рис. 25) отличается наличием зуба - отростка, отходящего вверх от тела позвонка. Зуб имеет верхушку и две суставные поверхности - переднюю и заднюю. Передняя суставная поверхность сочленяется с ямкой на задней поверхности первого шейного позвонка, задняя - с поперечной связкой атланта. По бокам от зуба на теле позвонка имеются суставные поверхности для соединения с атлантом. Нижние суставные поверхности осевого позвонка служат для сочленения с третьим шейным позвонком.

Рис. 25. Первый и второй шейные позвонки, атлантозатылочный и атлантоосевой суставы.
Грудные позвонки (рис. 26) крупнее шейных. Высота их тела нарастает в направлении сверху вниз. Она максимальная у XII грудного позвонка. Грудные позвонки (со II по IX) на заднебоковых поверхностях тела имеют верхнюю и нижнюю реберные ямки, точнее полуямки. Верхняя полуямка нижележащего

Рис. 26. Грудной и поясничный позвонки.
позвонка совмещается с нижней полуямкой вышележащего позвонка, образуя суставную поверхность для головок соответствующих ребер. I, X, XI и XII грудные позвонки имеют особенности. На I шейном позвонке имеются верхние полные реберные ямки для сочленения с головками первых ребер, а также нижние полуямки, которые вместе с верхними полуямками II-го грудного позвонка образуют полные ямки для головок вторых ребер. XI и XII позвонки имеют полные ямки для соответствующих ребер. Грудные позвонки имеют утолщенные на концах поперечные отростки. На передней поверхности поперечных отростков видны реберные ямки поперечного отростка, с которыми бугорки ребер образуют реберно-поперечные суставы. XI и XII позвонки не имеют ямок на их поперечных отростках. Остистые отростки грудных позвонков длинные, наклонены вниз и накладываются друг на друга. Такое их расположение препятствует переразгибанию позвоночного столба.
Поясничные позвонки (рис. 26) имеют крупное тело бобовидной формы. Высота тела увеличивается в направлении от I к V поясничному позвонку. Позвоночные отверстия крупные, имеют почти треугольную форму. Поперечные отростки располагаются почти во фронтальной плоскости. Остистые отростки плоские, короткие, с утолщенными концами. Эти позвонки вместе с крестцом воспринимают основную нагрузку, приходящуюся на позвоночный столб.
Крестцовые позвонки (рис. 27) в юности срастаются в одну кость — крестец. Это сращение является приспособлением к несению большой нагрузки, испытываемой крестцом у человека вследствие его вертикального положения.
 Рис. 27. Крестец.
Рис. 27. Крестец.
Крестец имеет треугольную форму с основанием,обращенным вверх, и вершиной - вниз. Передний край основания крестца вместе с телом последнего поясничного позвонка образует выступающий вперед угол — мыс. Передняя или тазовая поверхность крестца вогнута и обращена в полость малого таза. На ней заметны места сращения тел позвонков в виде поперечных линий, а по концам этих линий - тазовые крестцовые отверстия. Задняя поверхность выпуклая, имеет 5 гребней, образованных от слияния отростков крестцовых позвонков, а именно: от сращения остистых отростков — непарный гребень по средней линии, по сторонам его — парные промежуточные крестцовые гребни(места сращения суставных отростков), и еще латеральнее - парные латеральные крестцовые гребни(места сращения поперечных отростков). Между парными гребнями расположены задние крестцовые отверстия. На латеральных сторонах крестца находятся изогнутые наподобие ушной раковины ушковидные суставные поверхности для соединения с подвздошными костями. Кзади от каждой из них располагается крестцовая бугристость (место прикрепления мышц и связок). Внутри крестца проходит крестцовый канал,который является продолжением позвоночного канала.
Копчиковые позвонки срастаются вместе, образуя копчик. У человека он слабо развит и представляет собой рудиментарный отдел позвоночного столба (рис. 27).
Соединения позвонков представлены соединениями между их телами, между дугами и между отростками.
Тела двух соседних позвонков соединяются при помощи межпозвоночных дисков, а дуги и отростки при помощи связок (рис. 28).

Рис. 28. Соединения позвонков.
Добавить в рисунок – межпозвоночный диск
Первый межпозвоночный диск расположен между телом осевого и III шейного позвонков, последний — между телами V поясничного и 1-го крестцового позвонков. В составе каждого межпозвоночного диска выделяют центральную и периферическую части. Центральная часть диска называется студенистым или пульпозным ядром, а периферическая часть - фиброзным кольцом (рис. 29). Студенистое ядро играет роль амортизатора между телами двух соседних позвонков. Периферическая часть межпозвоночного диска (фиброзное кольцо) построена из волокнистого хряща. Толщина межпозвоночного диска зависит от уровня его расположения и подвижности соответствующего отдела позвоночника. В грудном отделе, наименее подвижном, толщина диска составляет 3-4 мм, в шейном отделе, обладающем большей степенью подвижности, она равна 5-6мм, в поясничном отделе - 10-12мм.

Рис. 29. Межпозвоночный диск.
Соединения тел позвонков подкрепляются передней и задней продольными связками (рис. 28).
Передняя продольная связка расположена на передней поверхности тел позвонков и дисков от бугорка передней дуги атланта до верхней части тазовой поверхности крестца. Связка эта препятствует чрезмерному разгибанию позвоночного столба кзади. Задняя продольная связка тянется от II шейного позвонка вниз вдоль задней поверхности тел позвонков внутри позвоночного канала до верхнего конца крестцового канала. Эта связка препятствует сгибанию, являясь функциональным антагонистом передней продольной связки.
Между дугами позвонков расположены желтые связки, которые состоят из эластической соединительной ткани и поэтому имеют желтый цвет и большую прочность (рис.28). В силу своей эластичности связки стремятся сблизить дуги и вместе с упругостью межпозвоночных дисков содействуют выпрямлению позвоночного столба и прямохождению.
Соединения между суставными отростками образуют дугоотростчатые или межпозвоночные суставы, которые относятся к плоским многоосным малоподвижным соединениям. Благодаря наличию межпозвоночных суставов, между позвонками возможны разнообразные движения, а позвоночник является гибкой подвижной структурой.
Остистые отростки соединяются между собой при помощи межостистых связок и надостистой связки (рис. 28). Межостистые связки представляют собой толстые фиброзные пластины, расположенные между остистыми отростками. Надостистая связка прикрепляется к верхушкам остистых отростков всех позвонков. В шейном отделе эта связка расширяется и называется выйной связой. Вместе с межостистыми и надостистой связками она тормозит чрезмерное сгибание позвоночного столба и головы. Между поперечными отростками расположены межпоперечные связки (рис. 28), которые ограничивают наклоны позвоночного столба в противоположную сторону.
Соединения позвоночного столба с черепом представляют собой комбинацию нескольких суставов, допускающую движение вокруг трех осей, как в шаровидном суставе. Соединения характеризуются большой прочностью, подвижностью и сложностью строения.
Атлантозатылочный сустав (рис. 25) относится к мыщелковым суставам. Он образован двумя мыщелками затылочной кости и вогнутыми верхними суставными ямками атланта. Обе пары сочленяющихся поверхностей заключены в отдельные суставные капсулы, но совершают движения одновременно, образуя единый комбинированный сустав. Сустав укреплен связками: передней, натянутой между передней дугой атланта и затылочной костью, и задней, расположенной между задней дугой атланта и задней окружностью большого затылочного отверстия. В атлантозатылочном суставе возможны движения вокруг двух осей: фронтальной (наклоны головы вперед и назад) и сагиттальной (наклоны головы вправо и влево
Атлантоосевой сустав (рис. 25) также является комбинированным, он образован тремя суставами. Два латеральных сустава образованы нижними суставными ямками атланта и соприкасающимися с ними верхними суставными ямками осевого позвонка, составляя комбинированное сочленение. Срединный атлантоосевой сустав образован передней и задней суставными поверхностями зуба осевого позвонка. Зуб спереди соединяется с ямкой на задней поверхности передней дуги атланта. Сзади зуб сочленяется с поперечной связкой атланта. Сустав является цилиндрическим, одноосным. В нем возможно вращение головы относительно вертикальной оси. Повороты атланта вокруг зуба совершаются совместно с черепом на 30 - 40° в каждую сторону, причем голова движется вокруг отростка вместе с атлантом.
Движения в соединениях черепа с двумя шейными позвонками невелики. Более обширные движения головой происходят обыкновенно при участии всей шейной части позвоночного столба.
Позвоночный столб в целом. Позвоночник образует изгибы в сагиттальной (спереди назад) и фронтальной (слева направо) плоскостях. Изгибы позвоночного столба выпуклостью назад называются кифозами, выпуклостью вперед - лордозами, в бок - сколиозами. Различают следующие физиологические (нормальные) изгибы позвоночника: шейный и поясничный лордозы, грудной и крестцовый кифозы (рис. 22). Изгибы обусловливают рессорные свойства позвоночного столба, окончательно они формируются к 18 годам. Формирование изгибов позвоночного столба происходит только после рождения. В результате болезненных процессов или длительной неправильной посадки (ребенка в школе) могут развиваться нефизиологические изгибы позвоночника (сколиозы).
Позвоночный столб новорожденного почти прямой. В процессе роста и развития в первый год жизни ребенка позвоночник приобретает физиологические изгибы. Появление изгибов связано с прямохождением. По мере приобретения ребенком двигательных навыков позвоночник подвергается значительным физическим нагрузкам. Когда ребенок начинает держать голову, формируется шейный лордоз. Его образование связано с увеличением тонуса затылочных мышц, удерживающих голову (в начальные 3 месяца жизни). Ребенок начинает ползать и сидеть - появляется грудной кифоз (формируется к 6 месяцам). Ребенок делает попытки ходить - возникает поясничный лордоз (проявляется в 9-11 мес., полностью этот вид лордоза формируется к 6-7 годам). Крестцовый кифоз развивается еще в утробной жизни, а окончательно формируется под действием тяжести верхней части тела и развитием связочного и мышечного аппарата таза.
Изгибы позвоночника в основном формируются к 7 годам жизни, а вполне закрепляются к 20 годам (поясничный лордоз). На окончательное формирование изгибов позвоночника помимо указанных причин влияют также условия развития, мышечная тяга, профессия и различные факторы внешней среды. Изгибы позвоночника вместе с дисками придают ему пружинистость и эластичность, они ослабляют сотрясение туловища, то есть играют роль рессорного аппарата, а также увеличивают пространство грудной и тазовой полостей.
В старости позвоночный столб теряет свои изгибы. Вследствие уменьшения толщины межпозвоночных дисков и самих позвонков и потери эластичности позвоночный столб сгибается кпереди, образуя один большой грудной изгиб (старческий горб), причем длина позвоночного столба значительно уменьшается.
Проекция позвонков. Для определения топографии позвонков на живой натуре помимо легко прощупываемого VII шейного позвонка обычно пользуются следующими топографическими данными:
- остистый отросток III грудного позвонка располагается на линии, соединяющей медиальные концы лопаточных выступов;
- остистый отросток VII грудного позвонка — на прямой, соединяющей нижние углы лопаток;
- остистый отросток IV поясничного позвонка — на линии, соединяющей гребни подвздошных костей таза;
- остистый гребень I и II крестцовых позвонков — над линией, проходящей через верхние задние выступы подвздошных костей.
Движения позвоночного столба. Несмотря на незначительную подвижность соседних позвонков по отношению друг к другу, позвоночный столб в целом обладает большой подвижностью. В позвоночном столбе возможны следующие движения: сгибание и разгибание (наклоны вперед и назад), отведение и приведение (наклоны в стороны), скручивание (повороты тела и головы вправо и влево) и круговые движения.
Сгибание и разгибание осуществляется относительно поперечной оси. При сгибании тела позвонков наклоняются вперед, остистые отростки отдаляются друг от друга. Передняя продольная связка расслабляется. Натяжение задней продольной связки, желтых связок, межостистых и надостистой связок тормозят это движение.
При наклонах туловища назад расслабляются все связки позвоночника, кроме передней продольной. Ее натяжение ограничивает разгибание позвоночного столба. Межпозвоночные диски при сгибании и разгибании изменяют свою конфигурацию. Их толщина уменьшается на стороне наклона позвоночного столба и увеличивается на противоположной стороне.
Наклоны в стороны осуществляются относительно сагиттальной оси. При отведении позвоночного столба от срединной плоскости в сторону натягиваются желтые и межпоперечные связки на противоположной стороне. Это ограничивает выполняемое движение.
Вращение позвоночного столба (повороты вправо и влево) происходит вокруг вертикальной оси. При вращении студенистое ядро межпозвоночных дисков играет роль суставной головки, а натяжение фиброзных пучков межпозвоночных дисков и желтых связок тормозят это движение.
Круговые движения позвоночного столба происходят также вокруг вертикальной (продольной) его оси. При этом точка опоры находится на уровне крестца, а верхний конец позвоночника (вместе с головой) свободно перемещается в пространстве, описывая окружность.
ГРУДНАЯ КЛЕТКА
Грудная клеткаявляется частью скелета туловища. Она образована грудным отделом позвоночного столба, двенадцатью парами ребер и грудиной. Грудная клетка образует стенки грудной полости, защищает расположенные в ней органы (сердце, легкие и т.д.) от механических воздействий и принимает участие в акте дыхания.
Строение ребер. Ребра - узкие, различной длины изогнутые костные пластинки, симметрично расположенные по бокам грудного отдела позвоночного столба. В каждом ребре различают более длинную костную часть ребра и короткую хрящевую - реберный хрящ, и два конца — передний или грудинный и задний или позвоночный, а между ними тело ребра (рис. 30).

Рис. 30. Строение ребра (А- первое ребро, Б-второе ребро):
1-бугорок ребра, 2-угол ребра, 3-шейка ребра,
4-головка ребра, 5-тело ребра.
Костная часть ребра имеет головку, шейку и тело. Головка ребра, располагаясь на его позвоночном конце, представляет утолщение с суставной поверхностью головки ребра, посредством которой ребро сочленяется с телами позвонков. За головкой следует суженная часть — шейка ребра, на верхнем крае которой проходит продольный гребешок, отсутствующий у I и последнего ребер. У места перехода шейки в тело ребра находится бугорок ребра с суставной поверхностью для сочленения с суставной поверхностью поперечного отростка соответствующего позвонка. Сбоку от бугорка изгиб ребра резко изменяется, и на этом месте на теле ребра сзади находится угол ребра. В каждом ребре различают две поверхности: внутреннюю вогнутую и наружную выпуклую. На внутренней поверхности вдоль нижнего края проходит реберная борозда, где залегают межреберные артерия, вена и нерв.
Реберные хрящи являются продолжением костных частей ребер. От I до VII ребра они постепенно удлиняются и соединяются непосредственно с грудиной, такие ребра называются истинными. Нижние пять пар ребер носят название ложных ребер, a XI-XII ребра также называют колеблющимися (рис. 33). Хрящи VIII, IX и Х ребер непосредственно к грудине не подходят, но каждый из них присоединяется к хрящу вышележащего ребра. Хрящи XI и XII ребер не достигают грудины и своими хрящевыми концами лежат свободно в мышцах брюшной стенки.
Грудина (рис. 31) расположена в переднем отделе грудной клетки. Она состоит из трех частей: верхняя - рукоятка, средняя - тело и нижняя - мечевидный отросток. Все эти части соединены между собой синхондрозами (до 30 лет), позже эти соединения преобразуются в костные (синостозы).

Рис. 31. Грудина.
На верхнем крае рукоятка имеет яремную вырезку, по бокам от нее на каждой стороне - по ключичной вырезке, в которой происходит сочленение с грудинным концом ключицы. Нижний край рукоятки и верхний край тела образуют между собой выдающийся кпереди угол грудины. По краям рукоятки и тела грудины имеются реберные вырезки, в которых происходит сочленение с хрящами ребер.
Соединения ребер. (рис. 32, 33). С грудными позвонками ребра сочленяются с помощью двух суставов - сустава головки ребра и реберно-поперечного сустава. Сустав головки ребра образован реберными ямками тел позвонков и суставной поверхностью головки ребра, реберно-поперечный сустав - бугорком ребра и поперечным отростком. Суставные поверхности головок ребер от второго до десятого сочленяются с двумя соседними позвонками. Оба сочленения ребер с позвонками действуют как единый комбинированный сустав (вращательный).

Рис. 32. Соединения ребер с позвонками и грудиной.
Хрящевые части семи пар истинных ребер соединяются с грудиной при помощи плоских реберных суставов. Хрящ первого ребра срастается с грудиной, образуя синхондроз. Спереди и сзади эти суставы укреплены лучистыми связками. Каждое из ложных ребер (VIII, IX и X) соединяются передним концом своего хряща с нижним краем вышележащего реберного хряща при помощи плотного соединительнотканного сращения (синдесмоз).
Грудная клетка в целом (рис. 33). Грудная клетка имеет форму неправильного конуса со срезанной вершиной, она уплощена в переднезаднем направлении. В ней выделяют четыре стенки: передняя, задняя и две латеральные, и два отверстия (апертуры): верхнее и нижнее. Передняя стенка образована грудиной и рёберными хрящами. Задняя стенка образована грудными позвонками и задними концами рёбер. Боковые стенки образованы рёбрами. Пространства между ребрами называется межреберьями.

Рис. 33. Грудная клетка.
Верхняя апертура (отверстие) грудной клетки ограничена I грудным позвонком, внутренними краями первых р
Дата публикования: 2015-11-01; Прочитано: 5331 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
