 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Глава 3. Преаналитический этап лабораторных исследований
|
|
Лабораторное исследование начинается с назначения клиницистом перечня аналитов, измерение которых необходимо для постановки диагноза или мониторинга состояния пациента, т.е. с формирования заявки в лабораторию.
Следует отметить, что одна из самых распространенных причин последующих ошибок и основная причина резкого увеличения финансовых затрат на лечение больных – неумение назначить адекватную программу лабораторного обследования. Даже заведомо ценный тест никому не приносит пользы, если результаты анализа никак не используются. Вот некоторые причины неоправданного назначения лабораторных анализов клиницистами:
ü плохое знание диагностической ценности тестов
ü непонимание причин изменчивости референсных величин
ü неумение использовать результаты и критически оценивать всю сумму доказательств, например, сопоставляя результаты нескольких тестов
ü плохое знание закономерностей течения болезни, патофизиологии и патохимии (в частности, метаболизма исследуемых аналитов)
ü неумение вовремя оснавливаться: часто дополнительные данные уже не влияют на тактику лечения и диагностики (как следствие этого-информационная перегрузка)
ü боязнь административного разбирательства или судебного иска и, как следствие, стремление обеспечить себе “алиби”.
Врачи понимают, что тесты, назначенные для подтверждения или исключения маловероятной болезни, могут принести больше вреда, чем пользы. Часто они влекут за собой новые и новые, иногда небезопасные методы обследования.
От того, насколько правильно и рационально будет составлена заявка на исследование каждым врачом-клиницистом, во многом зависит ценность результатов лабораторных исследований. Избыточный или недостаточный перечень аналитов может привести к ненужным расходам на дорогостоящие лабораторные и другие виды исследований без пользы для пациента. Или, наоборот, отсутствие нужного теста, который может сыграть важную роль в постановке правильного диагноза, приводит к ошибочной оценке состояния больного или проводимого лечения.
Следует аргументировать и назначение повторных тестов, поскольку избыточное их количество - это и потеря времени на ожидание результатов исследований, которые не несут полезной информации о состоянии пациента, и дополнительные финансовые расходы. Кроме того, избыточность исследований приводит к перегрузке лаборатории, что, в свою очередь, приводит к увеличению числа ошибок при выполнении анализов. Оптимальные интервалы между исследованиями должны основываться на качественной оценке состояния пациента и знании закономерностей изменения содержания аналитов.
При составлении заявки на лабораторные исследования выбор лабораторных тестов лабораторных анализов, должен базироваться на наиболее вероятном рабочем диагнозе. Вероятность диагноза определяется клиницистом путем анализа физикально-анамнестической информации о пациенте и выявления преобладающих нарушений. Поэтому сбор анамнеза и физикальное обследование пациента должны предшествовать назначению лабораторных анализов.
Эксперты здравоохранения экономически развитых стран однозначно высказываются в пользу того, что улучшение использования возможностей лаборатории клиницистами имеют большие клинические и экономические выгоды. Несколько направлений деятельности по улучшению использования лаборатории выдвинуты в настоящее время на первый план:
• образовательные программы;
• административное регулирование - упорядочение системы заказа лабораторных тестов;
• стандартизация диагностических исследований;
• создание протоколов клинического применения тестов.
Значительная часть в структуре затрат времени составляет преаналитический этап лабораторных исследований – 57%, из них преаналитика вне лабораторий – 20%, а преаналитика в лаборатории – 37%.
К основным технологическим операциям этого этапа относятся: составление заявки на лабораторные исследования, подготовка пациента, взятие пробы (аналита), транспортировка проб, регистрация, хранение, распределение и подготовка проб для анализа.
Врач клинической лабораторной диагностики в первую очередь отвечает за лабораторную часть, но должен следить и за внелабораторной частью этапа, так как это – одно из важнейших мероприятий обеспечения качества лабораторного анализа. Не следует забывать, что значительная часть процедур этого этапа проходит вне лаборатории, поэтому один из самых эффективных способов устранения ошибок на этом этапе – это хороший контакт и совместная работа с врачами-клиницистами, фельдшерами и лаборантами.
В каждом ЛПУ необходимо разработать и утвердить инструкцию по качеству проведения преаналитической стадии лабораторного исследования (таблица 3.1).
Таблица 3.1. - Содержание инструкции по обеспечению качества преаналитического этапа
| 1) Процедура заявки A. Формы заявки B.Идентификация пациентов 2) Взятие пробы Материалы A. Иглы B.Пробирки C.Контейнеры для др. проб 3) Процедура A. Венозная кровь B.Капиллярная кровь C.Артериальная кровь D. Разовая моча E. Спинномозговая жидкость F. Кал G. Асцитная и плевральная жидкость H. Другие пробы | 4) Доставка проб 5) Регистрация 6) Идентификация проб 7) Хранение 8) Выявление влияний A. Гемолиз B.Липемия (мутность) C.Желтушность D. Лекарства и загрязнение 9) Распределение проб 10) Регистрация продолжительности преаналитической фазы 11) Документация 12) Ответственность |
Подготовка пациента к исследованиям – одна из важных составляющих внелабораторной части этапа. Здесь обязательно должны быть выполнены определенные действия:
- врач-клиницист должен объяснить пациенту необходимость лабораторных исследований;
- палатная или процедурная медсестра должны информировать пациента о том, как ему нужно подготовиться к исследованиям. Основные объекты контроля на преаналитическом этапе показаны в таблице №3.2.
Таблица 3.2 – Основные объекты контроля на преаналитическом этапе
| Стадии | Процедуры | Материалы и меры |
| Подготовка пациента | Информация о диете, положении тела и процедуре взятия материала. Информация об используемых пациентом медикаментов и методах лечения | Подготовка химической посуды и систем для взятия биологического материала |
| Подготовка к взятию проб для анализа | Уточнение назначения анализов, разметка пробирок (цветные пробки, штрих-коды) | Формы заявок на анализы, система идентификации пациента и пробы |
| Взятие материала | Идентификация пациента, время взятия, наложение жгута, дезинфицирование места взятия крови, положение иглы, уточнение пробирок | Иглы, системы, пробирки, средства дезинфекции |
| Транспортировка | Сбор проб, транспортировка проб | Транспортные контейнеры, охлаждение, способы доставки в лабораторию |
| Обработка проб | Регистрация, центрифугирование, распределение проб, перемешивание, идентификация, экстрагирование | Устройства для хранения, холодильники, морозильники, контроль температуры |
В настоящее время эти факторы, влияющие на результаты лабораторных исследований систематизированы и разделены на пять различных групп. К наиболее важным правилам относятся: условия взятия биоматериала, правила первичной обработки биоматериала, подготовка пациента, условия хранения и транспортировки биоматериала.
Факторы преаналитического этапа, влияющие на результаты лабораторных исследований:
1. Ошибки идентификации пациента и образца биоматериала.
2. Биологические факторы:
а) учитываемые (пол, возраст, этнос, физиологическое состояние, биологические ритмы, окружающая среда).
б) устранимые (прием пищи, голодание, положение тела, физическая активность, курение, употребление алкоголя)
3. Ятрогенные факторы
а) диагностические процедуры (пальпация, пункция, биопсия, функциональные тесты, эндоскопия и др. процедуры)
б) оперативные вмешательства
в) лечебные процедуры (внутривенные вливания, переливание, диализ, рентгеновское, ионизирующее или др. виды облучения).
г) прием лекарственных препаратов
4. Условия взятия, временного хранения и транспортировки биоматериала
а) время взятия, срок сбора
б) процедура взятия крови, мочи или др.
в) чистота посуды
г) процедуры первичной обработки (смешивание, центрифугирование, охлаждение и т.д.)
д) воздействие антикоагулянтов, температуры и др. факторов окружающей среды.
5. Свойства аналита.
а) биологический полупериод жизни аналита
б) стабильность в крови
в) чувствительность к свету, метаболизм in vitro и т.д.
Проблема контроля качества этого этапа лабораторного исследования остается одной из серьезнейших проблем лабораторной медицины. Такой документ должен быть написан, широко обсужден лабораторной общественностью и принят. В нынешней ситуации единственно разумным выходом видится создание такого документа в каждом ЛПУ нашей страны.
Необходимо создать информационную систему в виде руководства для лечащих врачей и медсестер, которая будет содержать информацию об этом этапе лабораторного исследования.
Консультации сотрудников лаборатории, касающиеся эффективности тестов, частоты их повторения и требуемом типе образца, должны быть доступны постоянно. Необходимо регулярно проводить встречи специалистов клинической лабораторной диагностики и врачей-клиницистов для обсуждения текущих проблем, эффективного использования возможностей лаборатории и новых достижений в лабораторной медицине.
Врачи, работающие в медицинскх лабораториях и специалисты лабораторной диагностики должны принимать участие в клинических разборах, консультировать клиницистов по применению лабораторных тестов.
Необходимо иметь список тестов, выполняемых в срочном порядке и в рутинном режиме.
Необходимо иметь список всех выполняемых тестов с описанием типа и объема образца, необходимых предосторожностей, времени выполнения анализа и референтных значений.
Лаборатория должна играть определенную роль в подтверждении, выполнении и контроле качества тестов, проводимых у постели больного. Проведение регулярной оценки перечня проводимых тестов должно быть частью инспекционных проверок медицинских лаборатории.
Должна быть разработана форма заявки для срочных и рутинных исследований. Форма заявки должна быть такой, чтобы из нее можно было получить сведения по идентификации пациента, фамилии лечащего врача, требуемых тестов и клиническую информацию.
Форма заявки должна быть оптимально спланирована (например, ориентирована на заболевание и конкретного пациента).
В форме заявки должны быть отражены специальные условия для пациента (например, взятие крови натощак).
Пациенту должна быть предоставлена информация:
- о необходимости специальной диеты или другой подготовки к проведению анализов;
- касающаяся сбора мочи, спермы или других проб;
- оместе нахождения и времени работы лаборатории.
Время ожидания для пациента должно регламентироваться.
Процедура взятия крови и других образцов должна быть описана всесторонне, включая идентификацию пациента, положение пациента при взятии материала, технологию взятия и биологическую безопасность.
Должна быть описана процедура идентификации проб, в том числе полученных после деления исходной пробы, включая дату и время регистрации образца и заявки. Необходимо иметь список всех лабораторных тестов с указанием для каждого теста типа пробы, типа пробирки и антикоагулянта, температуры и необходимого объема пробы для исследования.
Должна быть разработана процедура транспортировки и обработки проб с указанием температурного режима, необходимости защиты от света, максимальной продолжительности и условий хранения пробы до предварительной обработки или собственно исследования (второго этапа исследования – аналитики).
Риск перепутать пробы должен быть сведен к минимуму.
Должна быть разработана процедура отправки образцов в другие лаборатории, включая предварительную обработку и меры безопасности, срочность транспортировки, необходимые для этого контейнеры.
Если пробы анализируются за пределами лаборатории, необходимо предоставить субподрядчику достаточную информацию и определить степень взаимной ответственности.
Меры по обеспечению биологической безопасности для пациентов, медицинских сестер, производящих взятие крови, технологов и лаборантов должны быть донесены до них, и подвергаться регулярным инспекционным проверкам.
Пациентам должна быть гарантирована конфиденциальность.
Все случаи нарушений, возникшие при взятии, транспортировке и обработке образцов, должны быть документированы. Таким образом, стандартизация лабораторных процедур- самый эффективный способ решения большинства проблем обеспечения качества преаналитического этапа. Поэтому, стандарт по преаналитике должен быть разработан, принят и использован всеми КДЛ РК.
Не следует забывать, что значительная часть преаналитического этапа проходит вне лаборатории и поэтому один из самых эффективных способов устранения ошибок - это контакт и совместная работа с врачами-клиницистами.
Наиболее важными технологическими и организационными аспектами проведения преаналитического этапа являются:
1. Надежные способы идентификации образцов биологического материала.
2. Быстрая доставка биологического материала в лабораторию.
3.Преаналитическая подготовка образцов биологического материала (центрифугирование, экстракция ДНК и т.д.).
4. Длительное или краткосрочное хранение биологического материала с возможностью идентификации и быстрого поиска.
Следует сосредоточить внимание на тех организационных мероприятиях, которые позволят решить, по крайней мере, две важные задачи: свести к минимуму ошибки при взятии и транспортировке материала в лабораторию и обеспечить безопасность медицинского персонала на всех этапах работы с биологическим материалом.
Система BD Vacutainer (рис.3.1) позволяет облегчить и стандартизировать процесс получения образцов венозной крови. Эластичный жгут Pronto с автоматическим механизмом ослабления обеспечивает дозированный контроль при пережатии вен. Конструкция иглы Vacutainer™ позволяет забирать кровь последовательно в несколько пробирок, предназначенных для различных видов исследований.
Цветовая кодировка пробок и удобные этикетки облегчают идентификацию пробирок в соответствии с видом исследования и способствуют уменьшению ошибок.
В современных клинических лабораториях используются объективные носители лабораторной информации и стандартные элементы для оптимизации преаналитического этапа работы. Так, на этапе сбора, хранения и транспортировки биологического материала используются штриховые коды, «чипы» (электронные варианты кодирования), цветовые коды и средства машинной обработки паспортных данных пациента. При электронном варианте кодирования пробирка с биоматериалом пациента помещается в пластиковый футляр, в котором имеется миниатюрное электронное устройство («чип») и лаборант (медицинская сестра или технолог) с помощью миникомпьютера заносит необходимую информацию о пациенте и программе лабораторных исследований (технологическую карту обследования).
Рис. 3.1. Процедура взятия крови с помощью вакуумной системы BD Vacutainer®
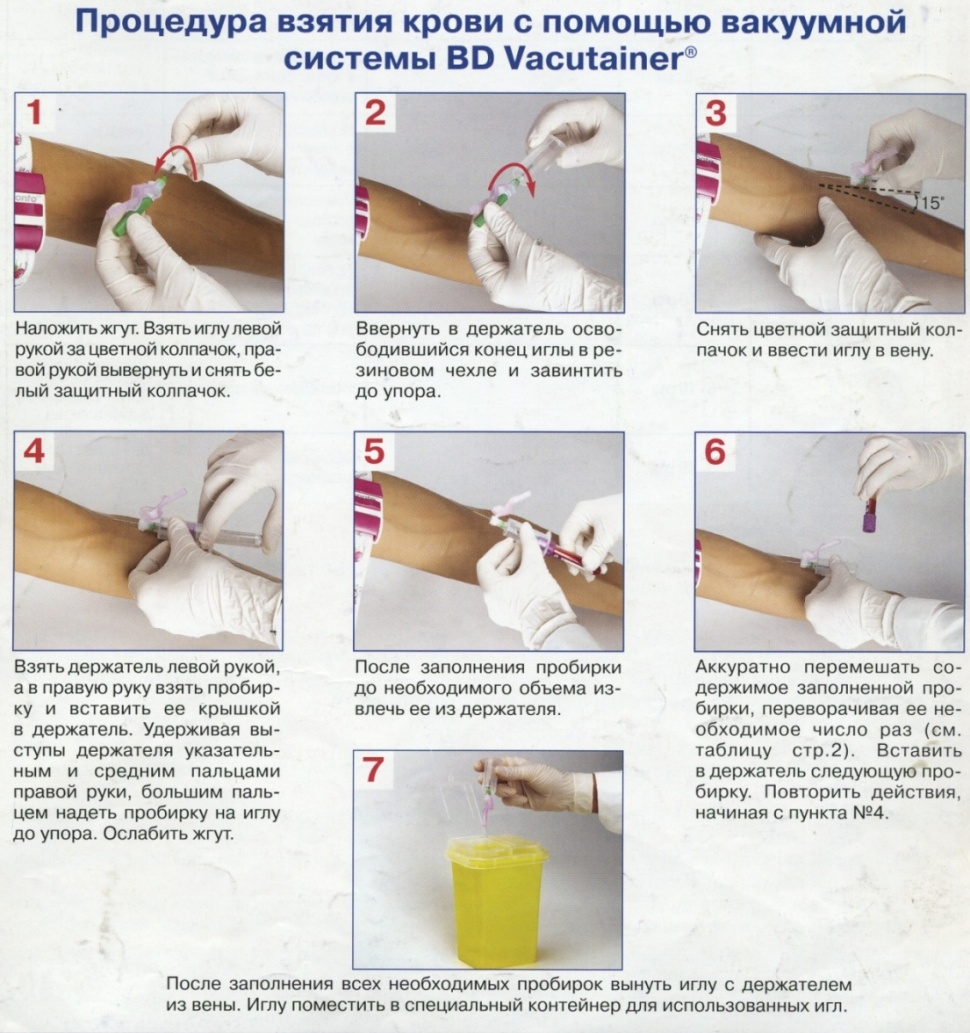
Цветовые коды (цвет пробки-крышки) пробирок BD Vacutainer® показаны на рис.3.2.
Рис. 3.2. Порядок взятия крови в пробирки BD Vacutainer® 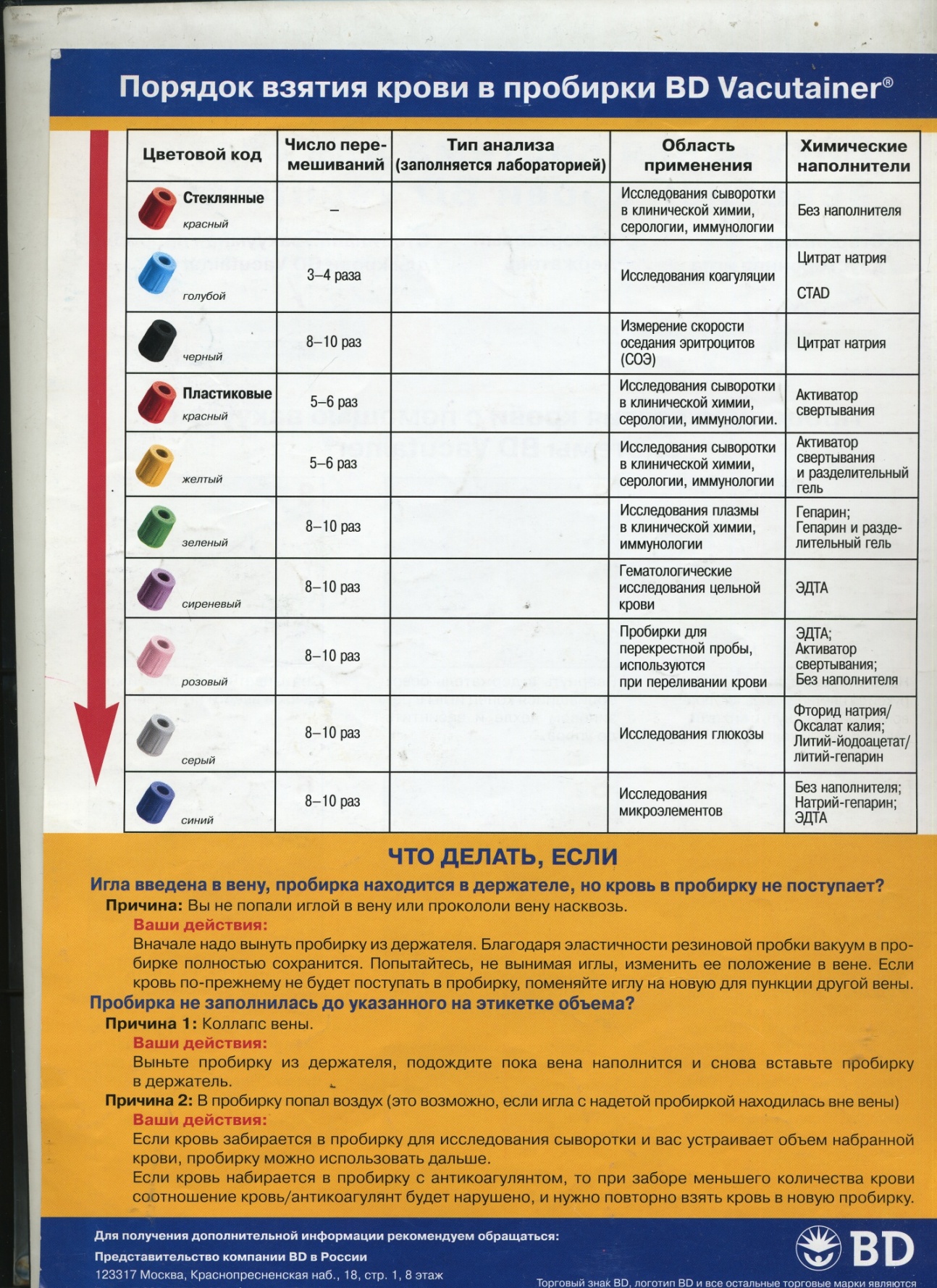
Одним из важных элементов преаналитического этапа лабораторных исследований является очистка воды, получение чистой воды для лабораторных анализов типа «ЧДА» (чистая для анализов).
Дата публикования: 2014-10-25; Прочитано: 10380 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
