 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Клиническая анатомия наружного уха 9 страница
|
|
Важным методом исследования при мезотимпаните является рентгенография височных костей в проекциях Шюллера и Майера, позволяющая оценить состояние ячеистой системы сосцевидного отростка, аттикоантральной области. Рентгенологически у больного с хроническим гнойным средним отитом при длительном течении заболевания определяется склеротическое строение височной кости. НеДоразвитие височной кости — "инфантильная" височная кость — на рентгенограмме позволяет предположить, что мезотимпанит у больного возник в детстве. В ряде случаев при благополучной отоскопической картине у пациента может быть обнаружена деструкция височной кости, что проявляется полостными образованиями, признаками секвестров, разрушением кости в аттикоантральной области.
В настоящее время большое значение приобрела компьютерная томография височных костей. КТ в костном режиме позволяет диагностировать холестеатому при неблагоприятном течении мезотимпанита, дефекты слуховых косточек, мягко-тканные образования (грануляции, полипы) в барабанной полости и ячеистой системе сосцевидного отростка, костную деструкцию в области крыши сосцевидной пещеры и барабан-
ной полости, костной стенки сигмовидного синуса, установить распространение процесса в полость черепа.
При выборе тактики лечения мезотимпанита большое значение имеет исследование функции слуховой трубы. Оценивают ее проходимость, дренажную и вентиляционную функции. Дренажную функцию слуховой трубы определяют по времени пассивного поступления различных веществ из барабанной полости в носоглотку. Регистрация появления в носоглотке красящего вещества (например, метиленового синего) осуществляется при эндоскопии области трубного валика; при проведении пробы с сахарином ориентируются по вкусовым ощущениям пациента. При хорошей дренажной функции слуховой трубы используемое вещество оказывается в носоглотке через 8—10 мин, при удовлетворительной — через 10—25 мин, при неудовлетворительной — более чем через 25 мин.
Хронический гнойный эпитимпанит. Это форма хронического гнойного среднего отита, при которой патологические изменения локализуются преимущественно в надбарабанном углублении и сосцевидном отростке, перфорация обычно бывает в ненатянутой части барабанной перепонки, но может распространяться и на другие ее отделы.
Данная форма хронического гнойного среднего отита характеризуется более тяжелым по сравнению с мезотимпанитом течением. Это связано с тем, что при эпитимпаните наряду с морфологическими изменениями, отмеченными при мезотим-паните, наблюдается также поражение костных структур среднего уха. Развивается кариес костных стенок надбарабанного углубления (аттика), входа в пещеру, сосцевидной пещеры и сосцевидных ячеек. Кроме того, при эпитимпаните в большинстве случаев формируется холестеатома (эпидермальное образование), также вызывающая выраженные деструктивные изменения костных структур среднего уха. В зависимости от преобладания преимущественно кариозного поражения костной ткани или изменений, вызванных образованием холестеа-томы, различают гнойно-кариозную и холестеатомную формы эпитимпанита. Однако следует отметить, что такое деление является условным, так как нередко в пораженных полостях среднего уха определяются те и другие изменения.
Гнойно-кариозная форма эпитимпанита характеризуется наличием воспалительно-деструктивных изменений костной ткани разной степени выраженности, чаще всего в области латеральной стенки аттика и над входом в пещеру. Патогистоло-гически отмечается расширение костно-воздушных полостей и каналов, заполнение их соединительной тканью с массивными клеточными инфильтратами, представленными в основном лимфогистиоцитарными элементами, наличие очагов резорбции и новообразования кости.
Иная картина при холестеатомной форме эпитимпанита.
Холестеатома представляет собой опухолевидное образование белесоватого цвета с перламутровым блеском, обычно имеющее соединительнотканную оболочку — матрикс, покрытую многослойным плоским эпителием, плотно прилежащую к кости и нередко врастающую в нее. Основу холестеатомы составляет плотное наслоение эпидермальных масс и продуктов их распада, главным образом холестерина, гноя, бактерий.
Механизм образования холестеатомы связан с врастанием эпидермиса кожи наружного слухового прохода в полость среднего уха на его костные стенки, что становится возможным при краевой перфорации барабанной перепонки. В этих условиях между кожей наружного слухового прохода и надбарабан-ным углублением нет преграды в виде остатков барабанной перепонки; вросший таким образом эпидермис является оболочкой холестеатомы — ее матриксом. Поскольку матрикс представляет собой живую выстилку, то его эпидермальный слой постоянно нарастает и слущивается, что является нормальным процессом для кожи; под влиянием раздражения гноем и продуктами распада этот процесс усиливается. Постоянная десквамация поверхностных слоев эпидермиса, задержка его в узких полостях среднего уха и накапливание — этапы роста холестеатомы.
Постепенно увеличиваясь, холестеатома заполняет аттик и сосцевидную пещеру и разрушает окружающую кость — лабиринтную костную капсулу, стенку канала лицевого нерва, сосцевидный отросток с обнажением оболочек височной доли большого мозга, мозжечка и стенки сигмовидного синуса. Все это может привести к тяжелым осложнениям, в том числе и внутричерепным.
Такому течению процесса способствует постоянное давление массы холестеатомы, врастание матрикса в костные ячейки, запустевшие канальцы костных стенок и воздействие на костную ткань химических компонентов холестеатомы и продуктов ее распада. Исследования И.В. Иванец (1992) показали, что агрессивная сущность холестеатомы определяется совокупностью факторов, включающих ее локализацию в замкнутых полостях среднего уха, биохимические особенности ее содержимого, выполняющего роль индуктора и катализатора воспалительных реакций и являющегося очагом инфекции, преимущественно анаэробной.
Клиника. Гнойный процесс при эпитимпаните протекает в области, изобилующей узкими и извилистыми карманами, образованными складками слизистой оболочки и слуховыми косточками, основная масса которых находится в надбарабанном углублении (аттике), и это ведет к задержке гнойного секрета и затрудняет его отток.
Основная жалоба больных, у которых развивается гнойно-кариозный процесс, — выделения из уха. Обычно они гной-
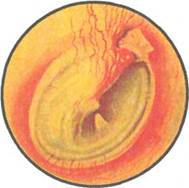
|
Рис. 5.41. Отоскопическая картина при эпитимпаните.
ные, с резким гнилостным запахом, иногда с примесью крови (при наличии грануляций) или "крошковидных" масс.
При отоскопии у больных с гнойно-кариозной формой эпитимпанита при ограниченном процессе определяется небольшая перфорация в ненатянутой части барабанной перепонки и вялотекущий остеит латеральной стенки аттика (рис. 5.41). В этом случае
слух почти не изменяется. При распространенном процессе перфорация полностью занимает латеральную стенку аттика: ненатянутую часть барабанной перепонки и костную латеральную стенку надбарабанного углубления, нередко с переходом на задневерхнюю стенку наружного слухового прохода. Через отверстие видны грануляции, а при зондировании костного края его ощущается шероховатость. Значительное снижение слуха у этих больных объясняется распространением кариеса на слуховые косточки, нередко при этом разрушается нако-вальне-молоточковый сустав, присоединяется также поражение звуковоспринимающего аппарата в связи с интоксикацией внутреннего уха через вторичную мембрану окна улитки и кольцевую связку основания стремени.
Хронический гнойный эпитимпанит с холестеатомой может длительное время протекать без выраженных субъективных проявлений. Формирование и рост холестеатомы происходит без всяких болевых ощущений. Пациент отмечает лишь периодически гноетечение из уха и снижение слуха, к которому при одностороннем процессе он привыкает и может длительно не обращать внимания. Однако, хотя внешне холестеатомный эпитимпанит годами протекает относительно спокойно и скрытно, разрушение костных стенок среднего уха неуклонно прогрессирует. Наступает момент, когда крыша барабанной полости или сосцевидной пещеры либо костное ложе сигмовидного синуса оказываются разрушенными и с очагом воспаления граничит уже непосредственно твердая мозговая оболочка, т.е. формируется внутричерепное осложнение — ограниченный пахименингит (или экстрадуральный абсцесс). При очередном обострении воспалительного процесса, когда холестеатома подвергается гнойному распаду, может произойти генерализация инфекции с развитием менингита, синустромбоза, абсцес-
са мозга и т.д. Важно не допустить подобное развитие событий и своевременно выполнить санирующее хирургическое вмешательство.
Боль в ухе и головная боль, шаткость походки для неослож-ненного гнойно-кариозного или холестеатомного процесса нехарактерны. Их появление указывает на возникающее или уже существующее осложнение эпитимпанита. Боли могут явиться следствием интоксикации мозговых оболочек при затруднении оттока гноя, вызываемого грануляциями, полипами, набухшими холестеатомными массами.
Головокружение и шаткость походки могут быть связаны с образованием свища в лабиринтной капсуле, обычно в области ампулы латерального полукружного канала. Разрушение костной стенки лицевого канала приводит к развитию пареза мышц, иннервируемых лицевым нервом. Появление головной боли, вестибулярных нарушений или пареза мышц, иннервируемых лицевым нервом у больного с хроническим гнойным эпитим-панитом, является основанием для его срочной госпитализации в ЛОР-стационар для обследования и хирургического лечения.
Диагноз эпитимпанита устанавливают с учетом жалоб, анамнеза и особенностей клинических проявлений заболевания. Основную первоначальную роль в диагностике играет отоскопия. Диагноз эпитимпанита очевиден при выявлении перфорации в ненатянутой части барабанной перепонки. В отдельных случаях дефект барабанной перепонки бывает очень небольшой, расположенный в эпитимпанальной части перепонки или в глубине ее воронкообразного втяжения и прикрытый гнойной корочкой. Обнаружить такую перфорацию удается только при отомикроскопии, выполнение которой рекомендуется во всех случаях, тем более в сомнительных. Характер течения эпитимпанита не зависит от величины перфорации, нередко при ее микроскопических размерах'\деструктивные изменения в костных структурах среднего уха оказываются значительно выраженными.
Распознавание холестеатомы не представляет трудностей, если в просвете перфорации видны типичные белые (перламутровые) холестеатомные массы. В других случаях распознать холестеатому можно с помощью промывания надбарабанного углубления через ушную канюлю. Обнаружение плавающих эпидермальных чешуек в промывной жидкости указывает на наличие холестеатомы. При зондировании через перфорационное отверстие с помощью изогнутого пуговчатого зонда определяется шероховатость по краю латеральной стенки аттика, нередко к кончику зонда прилипают холестеатомные массы. При холестеатоме часто обнаруживается нависание задневерх-ней стенки в костном отделе наружного слухового прохода, что сопровождается сужением его глубоких отделов. Этот симптом
свидетельствует о распространении холестеатомы под надкостницу наружного слухового прохода.
Ценным диагностическим методом является рентгенография височных костей в двух проекциях — по Шюллеру и Май-еру. При холестеатоме на рентгенограмме в аттикоантральной области обнаруживают резко очерченный дефект кости в виде бесструктурного просветления (полость), окруженного тонкой плотной костью — стенкой полости. При кариозном процессе в кости края дефекта обычно размыты. Информативным методом диагностики эпитимпанита является также КТ височной кости. Метод позволяет с высокой точностью установить не только объем деструктивных изменений височной кости, но и оценить состояние слуховых косточек, слуховой трубы, выявить распространение процесса в полость черепа.
Лечение хронического гнойного среднего отита. Должно быть направлено на прекращение развития патологического процесса, восстановление нормальной архитектоники звукопроводящего аппарата и улучшение слуха. Основу лечения при всех формах хронического кариозного отита составляет хирургическое вмешательство в возможно ранние сроки. Консервативное лечение при этой форме заключается в подготовке пораженного уха к предстоящей операции и как самостоятельный метод лечения должно применяться лишь в случае отказа пациента от операции или невозможности ее проведения вследствие тяжелого соматического состояния пациента.
Консервативное лечение, как правило, применяемое при мезотимпаните, может быть местным и общим. Местное лечение начинают с тщательного туалета барабанной полости (рис. 5.42). Целесообразно проводить промывание ее водными изотоническими растворами антисептиков (фурацилин, 0,5 % раствор диоксидина, 2 % раствор перекиси водорода). Улучшению эвакуации патологического содержимого способствует применение протеолитических ферментов (трипсин, химотрипсин, лидаза) и муколитиков (ацетилцистеин, флуимуцил, синупрет). Проникновению препаратов в различные отделы барабанной полости способствует транстимпанальное нагнетание лекарственных веществ. Для уменьшения отека слизистой оболочки полостей среднего уха и лучшего проникновения в них антибактериальных, противовоспалительных и других препаратов нагнетание лучше начинать с сосудосуживающих препаратов (адреналин, галазолин, виброцил). Полипы или грануляции, закрывающие перфорационное отверстие, следует удалить (можно в амбулаторных условиях).
При наличии холестеатомы в полостях среднего уха промывание водными растворами антисептиков может вызвать ее набухание, поскольку холестеатома гидрофобна. Это приведет к ухудшению оттока патологического секрета и может спровоцировать развитие осложнений. Поэтому при подозрении на

Рис. 5.42. Промывание надбарабанного углубления (аттика).
холестеатому промывание барабанной полости следует проводить спиртсодержащими растворами, например 3 % спиртовым раствором борной кислоты. Вместе с тем выявление таким образом холестеатомы указывает на недоброкачественную форму среднего отита и необходимость хирургического лечения.
Местное применение антибактериальных препаратов следует проводить под контролем антибиотикограммы. Для этой цели применяют антибиотики широкого спектра действия с учетом возможности участия в воспалительном процессе аэробно-анаэробных ассоциаций микроорганизмов и грибов. Целесообразно использовать сочетания таких антибиотиков, как цефалоспорины, рифампицин, хлорамфеникол, метронидазол с обработкой стенок наружного слухового прохода нитрофун-гином.
Стероидные гормональные препараты (гидрокортизон, преднизолон, дипроспан) уменьшают отек слизистой оболочки, снижают активность экссудативных и пролиферативных процессов, способствуют восстановлению нормального клеточного состава слизистой оболочки.
Местное медикаментозное лечение при обострении следует дополнять физиотерапевтическими методами — УФО, лазеротерапией низкоэнергетическим гелий-неоновым лазером, орошением барабанной полости кислородом.
С целью восстановления дренажной и вентиляционной функций слуховой трубы используют введение в нее через катетер сосудосуживающих, антибактериальных, гормональных
 препаратов, продувание слуховой трубы, электростимуляцию мышц глотки, лазеротерапию глоточного и барабанного отверстий слуховой трубы. Следует также помнить о необходимости нормализации носового дыхания как консервативными, так и хирургическими методами, санации очагов воспаления в полости носа и околоносовых пазухах, носоглотке, ротоглотке.
препаратов, продувание слуховой трубы, электростимуляцию мышц глотки, лазеротерапию глоточного и барабанного отверстий слуховой трубы. Следует также помнить о необходимости нормализации носового дыхания как консервативными, так и хирургическими методами, санации очагов воспаления в полости носа и околоносовых пазухах, носоглотке, ротоглотке.
Хирургическое лечение показано при эпитимпаните, направлено как на санацию очага воспаления и предотвращение внутричерепных осложнений, так и на улучшение или сохранение слуха. Обострение хронического гнойного среднего отита следует расценивать как состояние, которое может привести к развитию отогенного внутричерепного осложнения. Таких больных следует срочно направлять в стационар, где при необходимости операцию выполняют экстренно.
Используют различные модификации операций — как санирующих слухсохраняющих, так и слухулучшающих. В зависимости от состояния слуховой трубы, слизистой оболочки барабанной полости, ячеистой системы сосцевидного отростка, размера и локализации перфорации может выполняться мирин-гопластика, общеполостная санирующая слухсохраняющая операция на среднем ухе с тимпанопластикой или без нее, раздельная аттикоантротомия, тимпанопластика с ревизией барабанной полости, надбарабанного углубления, входа в пещеру.
Вопрос о целесообразности того или иного метода хирургического лечения у каждого больного решается индивидуально. Так, при длительном отсутствии обострений и благоприятных местных условиях (нормальная функция слуховой трубы, отсутствие деструкции или гиперплазии и др.) возможна мирин-гопластика — пластическое закрытие дефекта барабанной перепонки. При наличии кариеса, холестеатомы, при всех случаях неблагоприятного течения процесса, что проявляется, в частности, повторяющимся 1—2 раза в год гноетечением из уха, основным методом хирургического лечения при хроническом гнойном среднем отите является общеполостная санирующая слухсохраняющая операция.
Прообразом этой операции явилась радикальная операция на среднем ухе, разработанная и внедренная в практику в XIX в. Цауфалем, Кюстером, Бергманом, Штакке и усовершенствованная Л.Т. Левиным. Цель вмешательства — элиминация очага инфекции, предупреждение развития внутричерепных и общих отогенньгх осложнений, сохранение и улучшение имеющегося у больного слуха, а также подготовка условий для возможности выполнения слухулучшающей операции. Для достижения этой цели удаляют всю патологически измененную кость при достаточно широком вскрытии полостей среднего уха — сосцевидной пещеры, сосцевидных ячеек, барабанной полости, объединяя их в одну общую полость, имеющую широкое

Рис. 5.43. Вид полости после радикальной операции на ухе.
1 _ передняя стенка наружного слухового прохода; 2 — окно преддверия; 3 —
лицевой канал; 4 — латеральный полукружный канал; 5 — "шпора".
сообщение с наружным слуховым проходом (отсюда название — общеполостная) (рис. 5.43).
Неизменным требованием санирующей слухсохраняющей операции в отличие от традиционной радикальной является оставление на месте с максимальным щажением при операции звукопроводящей системы среднего уха.
Сама по себе эта тактика сохраняет больному дооперацион-ный слух, который обычно находится в пределах 2—3 м разговорной речи. Кроме того, при необходимости возможно использование отдельных элементов трансформационной системы на последующих этапах при выполнении слухулучшающих вмешательств. Сохраняются даже частично поврежденные кариозным процессом слуховые косточки, поскольку в результате проведенной санирующей ушной операции кариес здесь обычно прекращается.
Эту операцию производят заушным доступом, в редких случаях при ограниченном деструктивном процессе ее делают через наружный слуховой проход. Санирующую слухсохраняю-щую операцию, как правило, выполняют под наркозом и лишь в исключительных случаях под местной анестезией.
Основные этапы операции:
1. Заушный разрез и отсепаровка мягких тканей с обнажением латеральной стенки сосцевидного отростка, отслойка зад-
ней и частично верхней стенки наружного слухового прохода вплоть до барабанного кольца.
2. Операцию на кости выполняют с помощью электрических
фрез, используют также молоток и длинные долота с различной
шириной режущего конца. Ориентирами служат: сверху — кост
ный выступ височной линии, впереди — надпроходная ость (spi-
na suprameatica); сзади — линия, ограничивающая сзади тре
угольную площадку сосцевидного отростка. Следует учитывать,
что выше височной линии и выше уровня верхней костной
стенки наружного слухового прохода находится твердая мозго
вая оболочка; кзади от треугольной площадки сосцевидного
отростка располагается сигмовидный синус; в области входа в
пещеру на медиальной стенке находится второе колено лице
вого нерва, а кзади от него выступает латеральный полукруж
ный канал, ниже которого продолжается лицевой канал. Бором
или долотами снимают корковый костный слой, вскрывают
сосцевидные ячейки и сосцевидную пещеру. Удаляют кариоз
ную кость до здоровой костной ткани, снимают заднюю стенку
наружного слухового прохода, медиальный участок задней
костной стенки ("мостик") над входом в пещеру. Следует учи
тывать, что снесение этого участка сопряжено с опасностью
травмирования лицевого нерва и латерального полукружного
канала, расположенных на медиальной стенке входа в пещеру.
Важно также не допустить повреждения или дислокации рас
положенной во входе в пещеру короткой ножки наковальни и
ее связочного аппарата. Поэтому данный и последующие этапы
операции выполняют с использованием операционного мик
роскопа и микроинструментария.
3. Производят осмотр входа в пещеру, удаление латеральной
стенки надбарабанного углубления, ревизию барабанной по
лости, удаление грануляций, полипов, холестеатомы, ревизию
цепи слуховых косточек, осторожное освобождение их от гра
нуляций с сохранением функционирующих элементов звуко-
проведения и связочного аппарата. Даже кариозно-изменен
ные слуховые косточки у подавляющего большинства больных
играют существенную роль в проведении звука. Поэтому мы
(В.Т. Пальчун) рекомендуем при наличии у больного значимо
го для него слуха всегда оставлять (сохранять) слуховые кос
точки и барабанную перепонку и их остатки. Каких-либо от
рицательных последствий сохранение слуховых косточек (в том
числе и затронутых кариесом) не имеет при наблюдении этих
больных через десятки лет после операции.
4. Из кожи задней стенки наружного слухового прохода по
методике, предложенной А.А. Мироновым (1997), выкраивают
П-образный меатотимпанальный лоскут на питающих ножках
из кожи верхней и нижней стенок наружного слухового про
хода. Лоскут укладывают на сосцевидную пещеру, наковальню
и "шпору" — участок задней стенки наружного слухового про-
хода, сглаженной до уровня латерального полукружного канала. Из остатков кожи задней стенки наружного слухового прохода выкраивают нижний Г-образный лоскут и укладывают его на нижний отдел мастоидальной трепанационной полости.
Послеоперационную полость тампонируют турундами с антисептиками на мазевой основе (левомеколь, диоксиколь, антибиотик с вазелином) или раздувным баллоном, на заушную рану накладывают швы и повязку на ухо. Первую перевязку с удалением и сменой тампонов производят на 2—3-й сутки. В последующем послеоперационная полость ведется со сменой тампонов каждые 2—3 дня с периодическим оставлением полости открытой и орошением ее антисептиками. После эпи-дермизации всей полости (через 3—4 нед) выделения из нее совершенно прекращаются. Если эпидермизация задерживается из-за чрезмерного роста грануляций, их удаляют хирургическими ложками и кюретками, прижигают 30—40 % раствором нитрата серебра.
В дальнейшем после операции требуется периодическое наблюдение за полостью, чтобы исключить накапливание в ней эпидермальных масс и рецидивы гноетечения из уха.
Наряду с представленной общеполостной санирующей слух-сохраняющей операцией существуют варианты так называемых консервативно-радикальных операций, наиболее распространенной из них является раздельная аттикоантротомия. Основное ее отличие состоит в сохранении задней костной стенки наружного слухового прохода или, в ряде случаев, сохранении костного "мостика" над входом в пещеру при удаленной задней костной стенке наружного слухового прохода. Выполнение этой операции возможно лишь при уверенности хирурга в отсутствии кариозных изменений под "шпорой" и отсутствии блока входа в пещеру грануляциями или холестеатомой. Сохранение костного барабанного кольца необходимо для последующей или интраоперационной тимпанопластики.,
Термином " тимпанопластика" обозначают хирургические вмешательства на ухе, выполняемые с целью улучшения слуха. Вопрос о тимпанопластике, т.е. о полном закрытии барабанной полости, решается в зависимости от состояния мукопериоста и может быть отложен на второй этап — до нормализации функции слуховой трубы и стихания воспалительных изменений в послеоперационной и барабанной полостях.
Тимпанопластика включает использование сохранившихся элементов звукопроводящего аппарата среднего уха, а в случае их частичной или полной утраты — реконструкцию трансформационной системы с помощью различных материалов: аутогенных (фасция височной мышцы, хрящ с надхрящницей из Ушной раковины, козелка или перегородки носа, кожа наружного слухового прохода на питающей ножке), аллогенных (трупные ультратонкие хрящевые пластинки, мозговая оболоч-
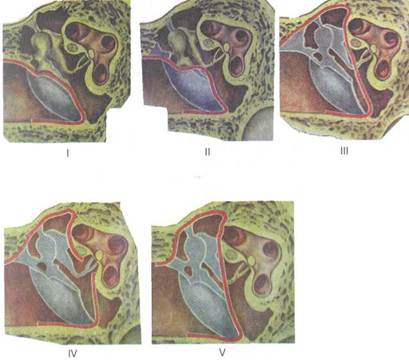
|
| Рис. 5.44. Тимпанопластика по Вулыитейну. I—V — типы операции. |
ка), современных биоинертных материалов (полиамидная ткань, полифасфазен). При этом восстановлению подлежат цепь слуховых косточек и барабанная перепонка. Тимпанопластика показана при различных формах хронического гнойного среднего отита, травмах, аномалиях развития уха, при адгезивном среднем отите.
Перед операцией проводят аудиологическое исследование, определяют тип тугоухости, функциональный резерв улитки (разница между порогами воздушной и костной проводимости на аудиограмме), вентиляционную и дренажную функции слуховой трубы. При выраженном нарушении звуковосприятия и функций слуховой трубы тимпанопластика малоэффективна. С целью прогнозирования результатов тимпанопластики используют пробу с ваткой — устанавливают возможный прирост остроты слуха после операции. Для этого на дефект барабанной перепонки или в слуховой проход напротив нее помещают ватку, смоченную вазелиновым маслом, и исследуют, как изменяется при этом слух.
Противопоказанием к выполнению тимпанопластики является наличие лабиринтита, внутричерепных или септикопие-мических осложнений.
Систематическая разработка методов тимпанопластики принадлежит Вулыитейну и Цельнеру. Различают 5 типов операции (рис. 5.44), при этом улучшение слуха может быть достигнуто следующими путями:
1) за счет усиления трансформации звуков;
2) с помощью звуковой защиты (экранирование) одного из
лабиринтных окон;
3) при комбинированном использовании этих способов.
I тип тимпанопластики — при наличии перфорации в бара
банной перепонке и нормальном функционировании цепи слу
ховых косточек и слуховой трубы выполняют эндауральную
мирингопластику (восстановление целостности барабанной пе
репонки).
II тип — при наличии дефекта головки, шейки или рукоятки
молоточка мобилизованную барабанную перепонку или нео
тимпанальную мембрану укладывают на сохранившуюся нако
вальню.
III тип — при отсутствии молоточка и наковальни трансплан
тат укладывают непосредственно на головку стремени; тем самым
создается "колумелла-эффект" по типу звукопроведения у птиц,
которые имеют одну слуховую косточку — колумеллу.
IV тип — при отсутствии всех слуховых косточек, кроме
основания стремени, осуществляют экранирование окна улит
ки. Неотимпанальный лоскут укладывают на мыс и отграни
чивают нишу окна улитки, гипотимпанум и барабанное отверс
тие слуховой трубы. Слух улучшается за счет увеличения раз
ницы давления на лабиринтные окна.
V тип — при отсутствии всех элементов звукопроведения и фиксированном основании стремени выполняют фенестрацию латерального полукружного канала и операционное окно прикрывают трансплантатом; одновременно экранируют окно улитки с образованием малой тимпанальной полости, аэрация которой осуществляется через нижний отдел барабанной полости.
Хронический гнойный средний отит у детей. Эта патология имеет ряд особенностей, которые связаны с процессом формирования среднего уха и влиянием экзогенных и эндогенных факторов. Чем меньше возраст ребенка, тем более проявляются эти особенности. Переход острого воспалительного процесса в среднем ухе в хронический чаще наблюдается у тех детей, у которых нарушена общая и местная иммунологическая реактивность. В частности, это бывает связано с нарушением общего питания и развитием экссудативного диатеза на почве гиперчувствительности к различным раздражителям. Нередко хронический средний отит у ребенка возникает как следствие неудовлетворительного лечения острого гнойного среднего отита.
Значительно чаще течение хронического гнойного среднего отита у детей бывает более благоприятным, чем у взрослых. У детей воспалительный процесс в среднем ухе чаще ограни-
Дата публикования: 2014-10-25; Прочитано: 2096 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
