 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
ЛЕКЦИЯ 2
|
|
УЧЕНИЕ О ФАСЦИЯХ И КЛЕТЧАТОЧНЫХ ПРОСТРАНСТВАХ. ТОПОГРАФО-АНАТОМИЧЕСКОЕ ОБОСНОВАНИЕ ПУТЕЙ РАСПРОСТРАНЕНИЯ ГНОЙНЫХ ПРОЦЕССОВ
Гнойная инфекция (неспецифическая гнойная инфекция) – воспалительный процесс, различной локализации и характера, занимает одно из основных мест в хирургической клинике, составляет сущность многих заболеваний и послеоперационных осложнений. Больные с гнойно-воспалительными заболеваниями составляют треть всех хирургических больных. Однако следует признать, что, в настоящее время, стало меньше уделяться внимания изучению и оценке топографо-анатомических основ клинических проявлений и путей распространения гнойных процессов. В данной лекции не будут рассматриваться ситуации, связанные с распространением инфекции лимфогенным или гематогенным путем, эти вопросы обычно рассматриваются в курсе общей хирургии. Цель настоящей лекции – дать топографо-анатомическое обоснование некоторых симптомов и путей распространения гнойных процессов на основе учения о фасциях и клетчаточных пространствах. Поскольку гнойные процессы развиваются и распространяются в подкожной и межмышечной клетчатке, по ходу влагалищ сосудисто-нервных пучков, по фасциальным футлярам и межфасциальным щелям, через межмышечные промежутки и т.д.
Для того чтобы легче понять закономерности распространения гнойных процессов, можно все возможные пути распространения гноя из первичного очага (затеки) в соседние области разделить на две группы: первичные и вторичные.
Первичными путями называют такие, по которым распространение гноя происходит без разрушения анатомических структур, по мере постепенного «расплавления» клетчатки в естественных межфасциальных и межмышечных промежутках, чаще всего под действием силы тяжести в более низко расположенные части тела. Основные первичные пути распространения гнойных процессов определяются направлением фасций, вдоль которых «растекается» гнойный затек.
Распространение гноя по вторичным путям сопровождается разрушением анатомических элементов и структур, прорывом, из одних относительно замкнутых фасциальных футляров или межмышечных промежутков, в соседние. Этот процесс во многом связан с вирулентностью микроорганизмов, их протеолитической активностью, и также состоянием иммунной системы больного.
Топографо-анатомические особенности вторичных путей распространения гнойных процессов определяется принципом «где тонко, там и рвется», в связи с чем важно знать наименее прочные места (locus minoris resistentio) в капсулах суставов, футлярах мышц, фасциях и т.д. Они могут быть выявлены не только при анализе клинических наблюдений, но и при экспериментальном наполнении фасциальных футляров на трупах специальными инъекционными массами под определенным давлением. Таким образом, инъекционный метод исследования позволяет определить, не только места наиболее вероятных прорывов гноя, но и направления затеков.
Учение о фасциях. Классификация фасций
Фасции – (лат. fascia – повязка) – оболочки из волокнистой соединительной ткани, покрывающие мышцы, кровеносные сосуды, нервы, некоторые внутренние органы и образующие их фасциальные ложа, влагалища, а также выстилающие клетчаточные пространства.
Начало изучения фасций было положено Н.И. Пироговым. В 1846 году вышла его книга «Хирургическая анатомия артериальных стволов и фасций». В дальнейшем строению фасций и их функциональному значению были посвящены работы П.Ф. Лесгафта (1905), В.Н. Шевкуненко (1938), В.В. Кованова и его учеников (1961, 1964, 1967) – И.Д. Кирпатовского, Т.Н. Аникиной, А.П. Сорокина и др. В 1967 вышла монография Кованова В.В., Аникиной Т.И. «Хирургическая анатомия фасций и клетчаточных пространств человека».
Большинство исследователей считают, что образование и развитие фасциальных футляров вокруг мышц, органов и сосудов связано с движением. Формирование фасций рассматривают как реакцию соединительной ткани на давление, которое она испытывает в связи с изменением объема соответствующих анатомических структур в процессе их функционирования.
В.В. Кованов и Т.И. Аникина относят к фасциям соединительнотканные оболочки, покрывающие мышцы, сухожилия, нервы и органы; по их мнению, между клетчаткой, фасциями и апоневрозами большого различия нет.
Названия фасций чаще всего определяются областью расположения (например, шейная, грудная, брюшная и т.д.), мышцами и органами, которые они покрывают (например, фасция двуглавой мышцы плеча, почечная фасция и т.д.).
Кровоснабжение фасций осуществляется за счет близлежащих магистральных, мышечных и кожных артерий. В фасциях расположены все звенья микроциркуляторного русла. Венозный отток в близлежащие вены, лимфатические сосуды направляются в регионарные лимфатические узлы. Иннервация фасций осуществляется поверхностными и глубокими нервами данной области. Особенно богаты рецепторами ладонный и подошвенный апоневрозы, испытывающие не только растяжение, но и давление.
Пороки развития фасций обычно сопровождают пороки развития мышц, когда, наряду с недоразвитием мышцы, имеет место недоразвитие ее фасциального футляра или апоневротического растяжения. Врожденный дефект фасции может служить причиной мышечной грыжи. Недоразвитие фасций и апоневрозов является причиной образования грыж живота. Так, слабость поперечной фасции – один из местных предрасполагающих факторов развития прямых паховых грыж, а щели и отверстия в апоневрозе белой линии живота обуславливают возникновение грыж белой линии. Слабость почечных фасций ведет к нарушению фиксации почек (нефроптоз), а слабость или повреждение тазового дна являются одним из факторов, обуславливающих выпадение прямой кишки или влагалища.
Значение фасций, как в норме, так и при патологии велико. Фасции дополняют скелет, образуя мягкую основу для мышц и других органов (мягкий остов человеческого тела); защищают мышцы и органы, удерживают их при движении; служат субстратом для начала и прикрепления мышц.
Фасции облегчают сокращение мышц, в результате скольжения листков фасций (снижается сопротивление). Вероятно, это свойство фасций предопределяет их роль в качестве вспомогательного аппарата мышц (в классической анатомии). Листки фасций следует рассматривать как скользящую систему, участвующую в биомеханике тела.
Некоторые фасции облегчают крово- и лимфоотток. В результате напряжения и спадания фасций, с которыми сращены вены, особенно в области шеи и в местах сгибов конечностей (в подколенной ямке, паховой области, подмышечной и локтевой ямках) происходит дренаж крови. Фасции, напрягаясь, расширяют вены, а спадаясь – выжимают из них кровь. Когда фасции не дают венам спадаться – возникает воздушная эмболия.
Собственные фасции разделяют группы мышц и органов, ограничивают клетчаточные пространства.
Ряд фасций способствуют или препятствуют распространению гнойных процессов. Фасции мышц препятствуют распространению гноя или крови, а фасции сосудисто-нервных пучков – способствуют распространению гноя из одной области в другую.
Фасции сосудисто-нервных пучков способствуют самопроизвольной остановке кровотечения при повреждениях сосудов, участвуют в образовании стенок аневризм, помогают в отыскании сосудов и нервов во время операции и это учитывается при проведении оперативных доступов (законы Пирогова).
Фасции участвуют в образовании анатомических каналов как в норме, так и при патологии (паховый канал, бедренный канал при грыжах).
Фасции широко использовались в качестве пластического материала (широкая фасция бедра при операциях на черепе, суставах и др.), сейчас эти же операции выполняются с помощью синтетических материалов (без дополнительной операционной травмы). Фасции обеспечивают возможность проведения местного обезболивания (футлярная анестезия по Вишневскому).
Существуют различные классификации фасций по топографии, по строению и по происхождению. Выделяют следующие фасции по топографии (И.И.Каган, 1997): поверхностные, собственные, мышечные, органные, внутриполостные.
Поверхностная фасция (подкожная) – тонкая фасция, составляющая поверхностный покров тела, тесно связанная с подкожной клетчаткой, образует остов для кровеносных сосудов, нервов, лимфатических сосудов и узлов. Имеет особенности в различных областях тела человека. У животных в состав поверхностной фасции входит мышечный слой (у человека сохранился в виде мимических мышц, подкожной мышцы шеи и мясистой оболочки мошонки). Поверхностная фасция не выражена или отсутствует в тех местах, где испытывает большое давление (ладони, подошвы и др.).
Собственная фасция – плотная фасция, расположенная под поверхностной фасцией, покрывает мышцы топографо-анатомической области (плеча, предплечья и др.), и образует фасциальные ложа для групп мышц различных по функции (сгибатели, разгибатели, приводящие и др.), и нередко служит местом их прикрепления (на голени, предплечье и др.) (рис. 8). В области некоторых суставов (голеностопный, лучезапястный) собственная фасция уплотняется и образует удерживатели сухожилий.
| Рис. 8. Собственная фасция плеча. 1 – влагалище клювовидно-плечевой мышцы; 2 – лучевой нерв; 3 – мышечно-кожный нерв; 4 – срединный нерв; 5 – локтевой нерв; 6 – заднее фасциальное ложе плеча; 7 – влагалище плечевой мышцы; 8 – влагалище двуглавой мышцы плеча. |
 Мышечная фасция – фасция, покрывающая отдельную мышцу и образующая ее фасциальное влагалище (перимизий).
Мышечная фасция – фасция, покрывающая отдельную мышцу и образующая ее фасциальное влагалище (перимизий).
Органная фасция - висцеральная фасция, покрывающая внутренний орган и образующая его фасциальный футляр.
Внутриполостная фасция – париетальная фасция, выстилающая изнутри стенки полостей тела (внутригрудная, внутрибрюшная и др.).
Выделяют следующие виды фасций по гистологическому строению (Сорокин А.П., 1864): рыхлая, плотная, апоневроз.
Рыхлая фасция – пучковая форма, образованная рыхло расположенными коллагеновыми и эластическими волокнами, разделенными жировыми клетками. К рыхлым фасциям относятся: поверхностная фасция; влагалища сосудов и нервов; фасции мышц с малой силой сокращения (у детей и у лиц со слабо развитыми мышцами).
Плотная фасция – войлокообразная, толстая, состоящая из переплетающихся пучков коллагеновых и эластических волокон. Плотные фасции состоят из пучков волокон, строго ориентированных по направлению действия силы сокращения мышц. К плотным фасциям относятся: собственная фасция, фасции мышц с большой силой сокращения (рис. 9).
Апоневрозы – переходная форма фасций к сухожилиям (ладонный апоневроз, апоневротический шлем и др.) (рис. 10).
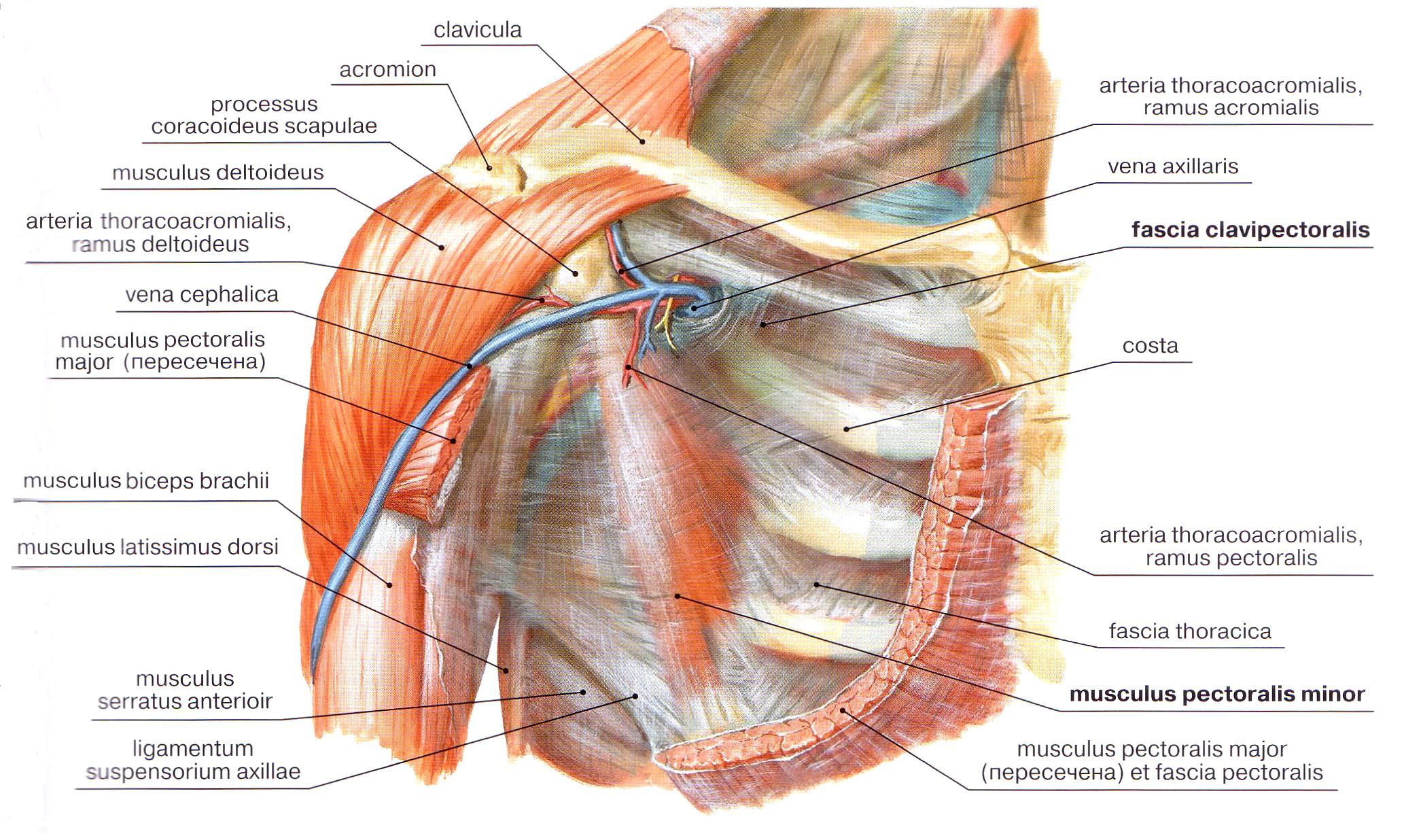
Рис. 9. Топография подключичной области.
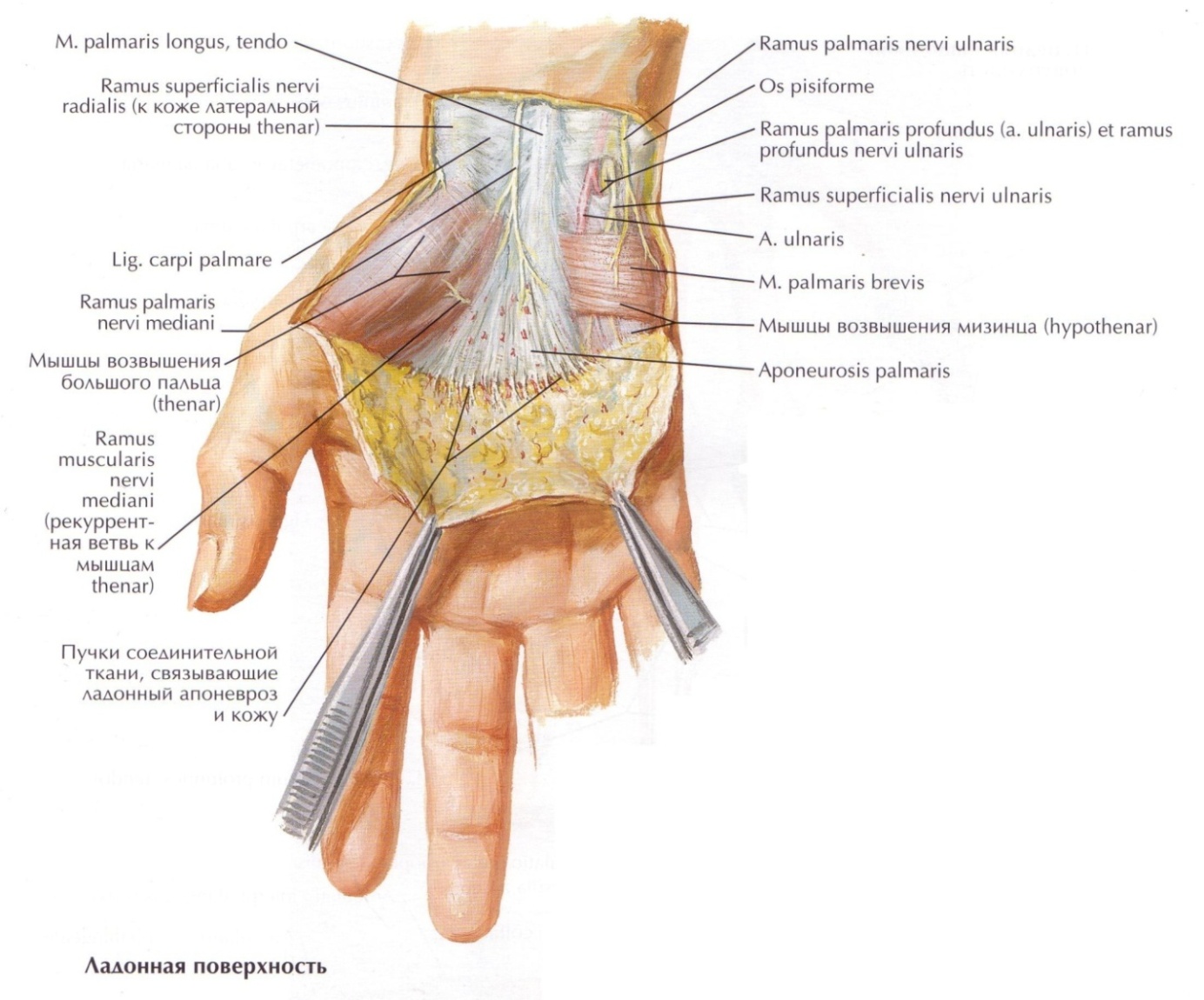
Рис. 10. Топография ладонной поверхности кисти.
По происхождению выделяют следующие фасции (В.Н. Шевкуненко, В.В. Кованов): соединительно-тканные, мышечные, целомические, параангиальные.
Соединительно-тканные фасции развиваются за счет уплотнения соединительной ткани вокруг движущихся мышечных групп и отдельных мышц («фасция – продукт движения»).
Параангиальные фасции представляют собой производное рыхлой клетчатки, которая постепенно уплотняется вокруг пульсирующих сосудов и образует фасциальные влагалища для крупных сосудисто-нервных пучков.
Мышечные фасции образуются: за счет перерождения концевых отделов мышц, постоянно находящихся под действием сильного напряжения в плотные пластинки -растяжения (ладонный апоневроз, апоневрозы косых мышц живота и др.); за счет полной или частной редукции мышц и замещения их соединительной тканью (лопаточно-ключичная фасция шеи, ключично-грудная и др.) (рис. 9).
Целомические фасции связаны с формированием зародышевой полости (celom). Их подразделяют на две подгруппы: фасции первичного целомического происхождения, возникающие на ранних стадиях эмбриогенеза (внутришейная, внутригрудная, внутрибрюшная фасции); фасции вторичного целомического происхождения, возникающие вследствие преобразования первичных целомических листков (позадиободочная, предпочечная фасции) (рис. 11).
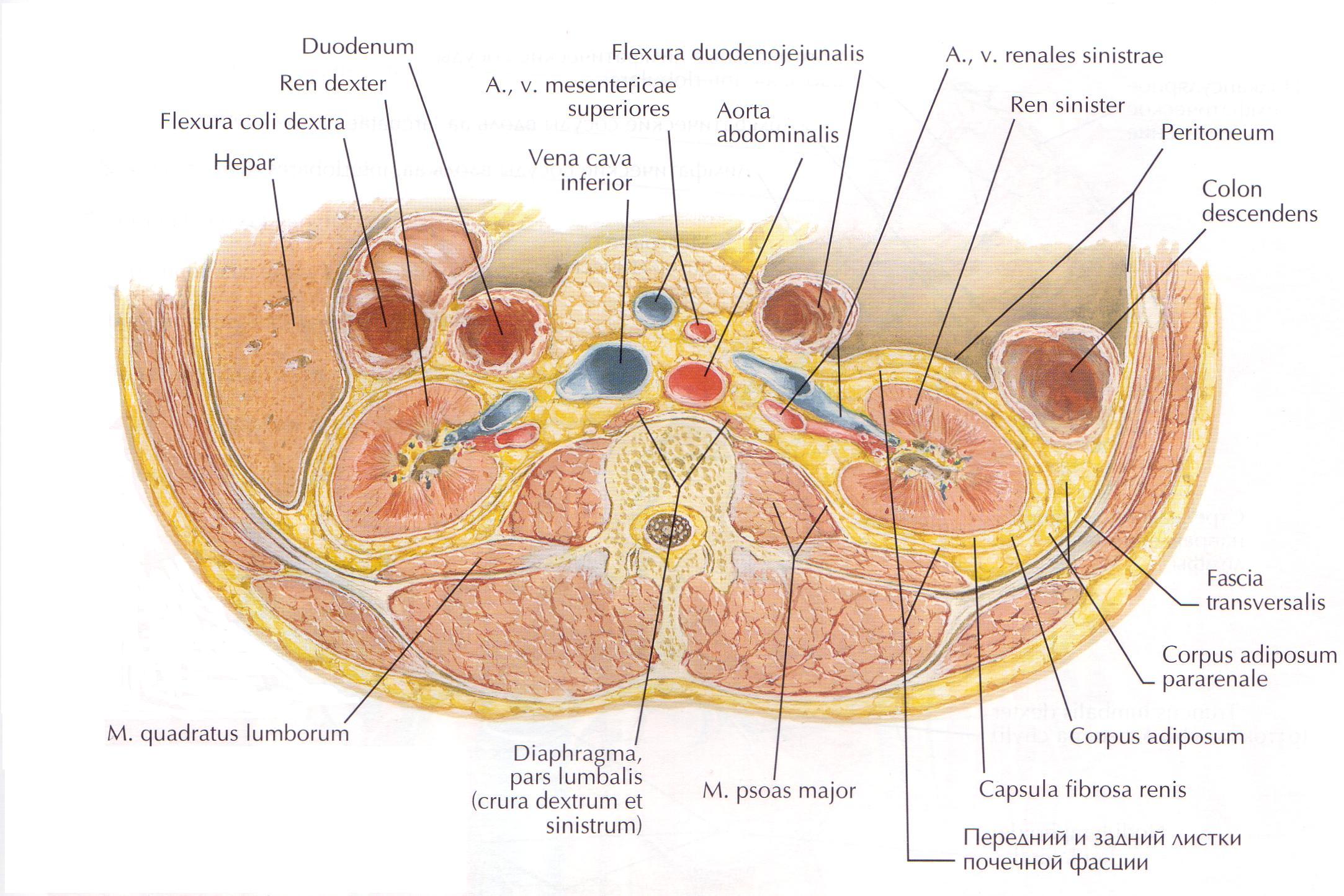
Рис. 11. Топографическая анатомия фасций и клетчатки забрюшинного пространства на горизонтальном срезе.
Виды фасциальных и межфасциальных вместилищ
Выделяют следующие виды фасциальных и межфасциальных вместилищ: фасциальные ложа (костно-фиброзные ложа, футляры по Пирогову), фасциальные влагалища, клетчаточные пространства, клетчаточные щели.
Фасциальное ложе – вместилище для группы мышц, образованное собственной фасцией, ее межмышечными и глубокими пластинками (фасциальные футляры) (рис. 12).
Костно-фиброзное ложе – фасциальное ложе, в образовании которого принимает участие, кроме собственной фасции и ее отрогов, надкостница кости (костно-фиброзные каналы запястья, надостное и подостное костно-фиброзные ложа лопатки и др.) (рис. 13).
Фасциальное влагалище – влагалище для мышцы, сухожилия, сосудисто-нервного пучка, образованное одной или несколькими фасциями. Клетчаточное пространство – объемное скопление клетчатки между фасциями одной или соседних областей. Клетчаточная щель – плоский промежуток между фасциями соседних мышц, содержащий рыхлую клетчатку.
Важнейшим моментом в топографии различных областей тела, особенно на конечностях, является положение сосудисто-нервных пучков.
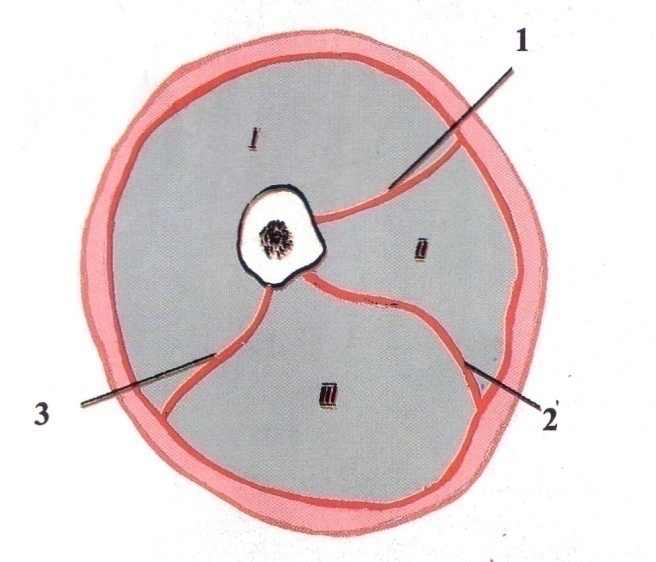
Рис. 12. Фасциальные ложа бедра (схема). I – переднее фасциальное ложе; II – медиальное фасциальное ложе; III – заднее фасциальное ложе; 1 – медиальная межмышечная перегородка; 2 – задняя межмышечная перегородка; 3 – латеральная межмышечная перегородка.
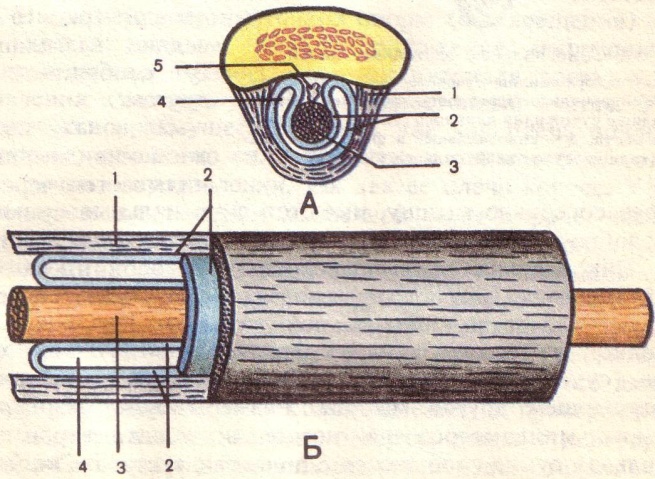
Рис. 13. Влагалища сухожилий (схема). А – поперечный разрез; Б – продольный разрез. 1 – костно-фиброзный канал; 2 – синовиальное влагалище; 3 – сухожилие; 4 – синовиальная полость; 5 – брыжейка сухожилия.
Сосудисто-нервный пучок – совокупность магистральной артерии, одной или двух сопутствующих вен, лимфатических сосудов, нерва, имеющих единую топографию, окруженных общим фасциальным влагалищем и кровоснабжающих, дренирующих, иннервирующих, как правило, одну и ту же область или орган. Для определения положения сосудисто-нервного пучка определяют проекционную линию. Проекционная линия - условная линия на поверхности тела, проводимая между определенными ориентирами, соответствующая положению линейного анатомического образования. Знание проекционных линий значительно облегчает отыскание сосудов и нервов при операции.
Топография сосудисто-нервных пучков определяется следующими факторами: отношением сосудисто-нервных пучков к мышцам (мышца-ориентир) и межмышечным промежуткам, отношение их к фасциям и участием последних в образовании сосудистых влагалищ. Эти влагалища, как учил Н.И.Пирогов, способствуют самопроизвольной остановке кровотечения при повреждениях сосудов, участвуют в образовании стенок аневризм, являются путями распространения гнойных отеков.
Н.И.Пирогов утверждал, что отыскать артерию точно и быстро можно только тогда, когда хирургу детально известно взаимоотношение сосудисто-нервного влагалища с окружающими образованиями. Величайшая заслуга Н.И.Пирогова заключается в том, что он первым сформулировал важнейшие законы построения сосудистых влагалищ; эти законы остаются и в настоящее время непревзойденным образцом точных знаний в этой области и руководством к действию при перевязке сосудов.
Первый и основной закон гласит, что все сосудистые влагалища образованы фасциями мышц, расположенных возле сосудов. Иначе, задняя стенка влагалища мышцы является, как правило, передней стенкой влагалища сосудисто-нервного пучка, проходящего возле этой мышцы. Второй закон Пирогова касается формы сосудистого влагалища. Если натянуть стенки мышечных влагалищ, имеющие отношение к сосудам, то форма артериальных влагалищ будет призматической (в поперечнике – треугольной). Третий закон Пирогова говорит об отношении сосудистых влагалищ к глубоким тканям. Вершина призматического влагалища, как правило, прямо или опосредованно соединяется с близлежащей костью или капсулой сустава.
Дальнейшим развитием учения Пирогова о взаимоотношении сосудов и фасций явилось положение о футлярном строении фасциально-мышечной системы конечностей. Каждый отдел конечности представляет собой совокупность фасциальных футляров, расположенных в известном порядке вокруг одной или двух костей. Теория Пирогова о футлярном строении конечностей имеет большое значение при изучении вопроса о распространении гнойной инфекции, о продвижении затеков, гематом и т.д. В практической хирургии эта теория получила отражение в учении о местном обезболивании методом ползучего инфильтрата, разработанным А.В.Вишневским. Применение этого метода на конечностях носит название футлярной анестезии. А.В.Вишневский различает основной футляр и футляры второго порядка. Как выражается А.В.Вишневский, в фасциальном футляре должна быть создана «ванна» для нервов, тогда анестезия наступает почти мгновенно.
Понятие о клетчатке в анатомии. Топографо-анатомическая классификация клетчаточных пространств
Клетчатка – рыхлая волокнистая соединительная ткань, иногда с включениями жировой ткани, окружающая органы и обеспечивающая возможность определенного изменения их объема, а также заполняющая щели между мышцами и фасциальными футлярами, сосудами, нервами и влагалищами, создавая возможность изменения их положения.
Клетчаточные пространства – промежутки между различными анатомическими образованиями, содержащие рыхлую клетчатку с большим или меньшим количеством жировой ткани, в которых могут проходить сосуды и нервы. Клетчаточные пространства изучают с помощью распилов замороженных трупов, а также инъекций рентгеноконтрастных растворов в эти пространства с последующей рентгенографией и препарированием.
По топографо-анатомическому принципу выделяют следующие клетчаточные пространства: подкожные, подфасциальные, межфасциальные, подсерозные, межсерозные, околокостные (костно-фасциальные), околососудистые (паравазальные), околоневральные (параневральные), околосуставные, околоорганные (парависцеральные).
Подкожные клетчаточные пространства окутывают все тело, образуют слой между кожей и поверхностной фасцией. В подкожной клетчатке располагаются кожные нервы, поверхностные вены, лимфатические узлы и сосуды. Таким образом, клетчатка является источником гематом. Клетчатка подкожного пространства имеет различное строение по областям. Чем больше давление на ту или иную область тела, тем многочисленнее в клетчатке соединительнотканные перегородки (рис.14). Таким образом, подкожные гематомы в мозговом отделе головы выглядят в виде «шишки», а гнойные процессы на кисти распространяются вглубь. Тяжи разделяющие подкожную клетчатку на ячейки, ограничивают распространение по ней гнойных затеков, гематом или раствора лекарств (анестетика при местном инфильтрационном обезболивании).
Подфасциальные клетчаточные пространства располагаются под собственной фасцией, окружающей группы мышц или отдельные мышцы; в их образовании принимают участие межмышечные фасциальные перегородки и надкостница костей. Подфасциальные клетчаточные пространства наряду с мышцами содержат кровеносные сосуды, нервы, заключенные в собственные фасциальные влагалища. В границах подфасциальных клетчаточных пространств при закрытых травмах ограничиваются гематомы. При сдавлениях гематомами нервных стволов может развиться ишемическая контрактура конечности. По методу А.В. Вишневского в подфасциальные клетчаточные пространства вводят анастетик, который заполняет футляр, содержащий мышцы и периферические нервы (футлярная анестезия).
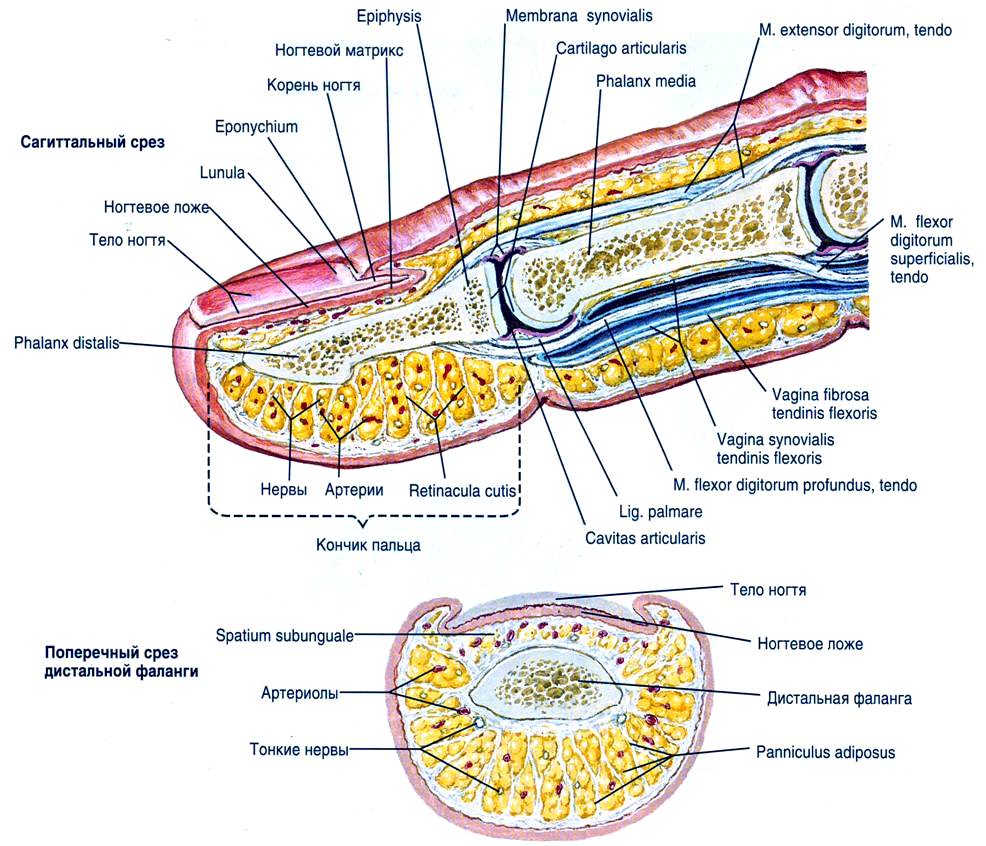
Рис. 14. Сагиттальный и поперечный срез пальца кисти.
Межфасциальные клетчаточные пространства ограничены пластинками, на которые расщепляются собственные фасции, или фасциальными футлярами рядом расположенных мышц. К межфасциальным клетчаточным пространствам относятся: надгрудинное межапоневротическое клетчаточное пространство, превисцеральное пространство на шее (между париетальными и висцеральными листками внутришейной фасции) (рис. 15), межапоневротическая жировая клетчатка в височной области и др.
Подсерозные клетчаточные пространства располагаются под серозными оболочками, покрывающими стенки грудной и брюшной полостей (париетальные листки). Подсерозные клетчаточные пространства заполнены рыхлой соединительной тканью с включениями жировой клетчатки, образующие слои различной толщины. Например: экстраплевральные клетчаточные пространства наиболее выражены у нижних границ плевральных реберно-диафрагмальных синусов. Предбрюшинное клетчаточное пространство более обширное в нижних отделах передней брюшной стенки, обуславливает возможность внебрюшинных оперативных доступов к органам таза и забрюшинного пространства (мочевой пузырь, мочеточник, крупные сосуды забрюшинного пространства).
Межсерозные клетчаточные пространства заключены между листками брыжеек и брюшинных связок и содержат кровеносные, лимфатические сосуды, лимфатические узлы и нервные сплетения.
Околокостные клетчаточные пространства располагаются между костью и покрывающими ее мышцами, в них проходят нервы и сосуды, питающие кости. При переломе костей в околокостных клетчаточных пространствах могут скапливаться гематомы, при осложнении остеомиелита – гной.
Околосуставные клетчаточные пространства располагаются между суставными капсулами и окружающими сустав мышцами и сухожилиями. Практически важны взаимоотношения этих клетчаточных пространств с фасциальными влагалищами прилежащих сухожилий, особенно вблизи «слабых мест» в суставных капсулах, не  прикрытых фиброзными слоями. Гнойные затеки могут прорываться через «слабые места» капсулы и распространяться по фасциальным влагалищам сухожилий.
прикрытых фиброзными слоями. Гнойные затеки могут прорываться через «слабые места» капсулы и распространяться по фасциальным влагалищам сухожилий.
| Рис. 15.Клетчаточные пространства шеи на сагиттальном разрезе. 1 – надгрудинное межапоневротическое клетчаточное пространство; 2 – превисцеральное пространство; 3 –затрахеальное пространство; 4 – позадивисцеральное пространство; 5 – предпозвоночное клетчаточное пространство. |
Околоорганные (парависцеральные) клетчаточные пространства ограничены стенками органа и висцеральной фасцией, формирующейся из мезенхимы, окружающей орган. Объем клетчаточных пространств, расположенных около полых органов (мочевой пузырь, прямая кишка), изменяется в зависимости от степени наполнения органа, содержит сосуды и нервы. Околоорганные клетчаточные пространства по ходу кровеносных сосудов сообщаются с пристеночными клетчаточными пространствами полостей или непосредственно продолжаются в них.
Общие принципы хирургического лечения гнойных процессов с точки зрения хирургической анатомии
Учение о фасциях и клетчаточных пространствах имеет важное значение для понимания динамики распространения гнойных процессов и обоснования выбора рациональных разрезов для дренирования флегмон. Эти процессы развиваются и распространяются в подкожной и межмышечной клетчатке, по ходу влагалищ сосудисто-нервных пучков, по фасциальным и межфасциальным щелям.
В.Ф. Войно-Ясенецкий в своем уникальном руководстве «Очерки гнойной хирургии» (1946), на основании анализа огромного материала, дал подробное анатомо-хирургическое обоснование симптомов гнойных процессов, путей их распространения и способов оперативного лечения. Топографо-анатомические основы гнойно-септической хирургии тем более оправданы, что гнойные заболевания или осложнения наблюдаются примерно у трети общего хирургического контингента больных и, пожалуй, ни один практикующий врач не может избежать встречи с гнойными заболеваниями.
В основе лечения гнойных заболеваний лежит комплексный подход. Следует отметить, что консервативное (антибиотики) и оперативное лечение гнойных заболеваний не являются ни конкурирующими, ни взаимозаменяющими методами. У каждого из них своя сфера действий. Однако, известное уже столетиями классическое правило «где гной, там разрез», отнюдь не утратило своей актуальности в настоящее время и вскрытие гнойного очага, широкое дренирование является главным хирургическим приемом.
Операция начинается после тщательного обезболивания. Поверхностные абсцессы вскрывают под местной анестезией, а глубокие флегмоны с использованием различных видов наркоза. Часто применяется футлярная анестезия по А.В. Вишневскому, гнойные очаги на пальцах (панариции) вскрывают под местной проводниковой анестезией по Лукашевичу – Оберсту.
Абсцессы обычно вскрывают в области наибольшей флюктуации с соблюдением основного правила рассечения тканей – сохранение целости магистральных сосудисто-нервных пучков. В связи с этим, вскрытие гнойников проводят, как правило, рассекая ткани вдоль и параллельно оси конечности с учетом линий напряжения Лангера. При проведении разрезов происходит эвакуация гноя, удаляются гнойно-некротические очаги и создаются условия для оттока (дренажа), для ограничения распространения процесса, устранения гнойной интоксикации и для вторичного заживления раны.
При глубоких гнойниках (флегмонах) оперативный доступ осуществляется на основе точного и детального знания топографии данной области, учета проекции сосудисто-нервного пучка. Разрез всегда проводится вне проекционной линии сосудисто-нервного пучка. Необходимо избегать выполнения разрезов через область суставов (щадить суставы и их связочный аппарат), за исключением случаев поражения самого сустава. Глубокие флегмоны чаще располагаются в пределах одного фасциального ложа или межмышечного пространства, поэтому гнойник вскрывают ближайшим путем, не рассекая мышцы, а ориентируясь на межмышечные промежутки. Рассечение кожи, подкожной клетчатки и собственной фасции осуществляют остро, в более глубокие слои проникают тупым путем, пользуясь пинцетами и зажимами.
Для лучшего оттока раневого отделяемого длина разреза должна превышать глубину в два раза. После опорожнения гнойного очага обязательна ревизия раны с целью обнаружения и вскрытия гнойных затеков, при этом следует сохранять целость соединительно-тканных перегородок, отграничивающих гнойную полость от соседних здоровых тканей. Если основной разрез для вскрытия гнойного очага не создает эффективного оттока гнойного отделяемого, проводят дополнительный разрез (контрапертуру) в наиболее низко расположенной части гнойной полости с учетом гидростатического фактора (стекания гноя в направлении силы тяжести) или на стороне, противоположной основному разрезу. Для обеспечения постоянного оттока из гнойной раны используются различные виды дренажей.
ЛЕКЦИЯ 3
СПОСОБЫ ВРЕМЕННОЙ И ОКОНЧАТЕЛЬНОЙ ОСТАНОВКИ КРОВОТЕЧЕНИЯ. ОПЕРАТИВНАЯ ХИРУРГИЯ КРОВЕНОСНЫХ СОСУДОВ
Еще в древние времена люди знали об опасности для жизни кровотечения из крупных сосудов. Очень давно известен способ самоубийства при помощи вскрытия кровеносного сосуда. Поэтому вид текущей из раны крови всегда производит на окружающих гораздо сильное впечатление, чем другие проявления болезни, и вполне естественно, что остановка кровотечения является самым частым и старым лечебным приемом при ранениях. Хирургу постоянно приходится иметь дело с кровеносными сосудами, поскольку составными элементами любой операции являются: разъединение тканей, остановка кровотечения и соединение тканей. При ранениях мирного и военного времени, связанных с повреждением сосудов или паренхиматозных органов, на первый план выступает проблема остановки кровотечения.
Основной задачей этой лекции является освещение вопросов, связанных с техникой остановки кровотечения, преимущественно при повреждении крупных артерий, что обусловлено большой частотой и тяжестью состояния раненых в этом случае. Следовательно, строение кровеносных сосудов, закономерности их распределения в организме человека, топография и проекция их на поверхность тела является важным вопросом, необходимым при подготовке врача.
Артериальное кровотечение составляет подавляющее большинство кровотечений. Повреждение крупных артерий таит в себе опасность смертельного исхода и возможность омертвения дистальной части конечности. Поэтому артериальное кровотечение должно быть быстро и надежно остановлено. Для остановки артериального кровотечения используются различные способы, но среди них нет универсального, каждый из методов имеет свои показания и, те или иные, недостатки. Однако врачу необходимо знать показания к применению того или иного способа остановки кровотечения и уверенно владеть всем арсеналом имеющихся средств. Все методы могут быть подразделены на две группы: способы временной и окончательной остановки кровотечения.
Конечно, при кровотечении из крупной артерии оптимальной является его окончательная остановка (особенно это относится к восстановительной хирургии сосудов), благодаря которой хирурги возвращают здоровье, сохраняют конечности, а зачастую и жизнь десяткам тысяч людей. Однако, если это оказывается невозможным (например, при оказании первой помощи, когда нет соответствующих условий), используют способы временной остановки кровотечения, которые не требуют специальных инструментов, отличаются быстрой и простотой применения. Их недостаток заключен в самом названии, поэтому их используют в качестве экстренной меры перед окончательной остановкой кровотечения.
Топографо-анатомическое обоснование способов временной остановки кровотечения
Существуют следующие способы временной остановки кровотечения: пальцевое прижатие артерии, наложение кровоостанавливающего жгута, наложение давящей повязки и др.
Возможность остановки кровотечения путем пальцевого прижатия артерии к кости определяется двумя факторами: поверхностным расположением артерии (между пальцем и артерией не должно быть мощных мышц) и расположением артерии непосредственно над костью. Сочетание таких топографо-анатомических особенностей встречается далеко не во всех областях. Мест возможного пальцевого прижатия артерий сравнительно немного и их необходимо хорошо знать врачу общей практики (рис.16). На шее общую сонную артерию можно прижать к сонному бугорку на поперечном отростке VI шейного позвонка.
В надключичной ямке можно прижать подключичную артерию к бугорку передней лестничной мышцы на I ребре. В подмышечной ямке можно прижать подмышечную артерию к головке плечевой кости. Плечевая артерия прижимается к плечевой кости в средней трети. Бедренная артерия прижимается под паховой связкой к верхней ветви лобковой кости.
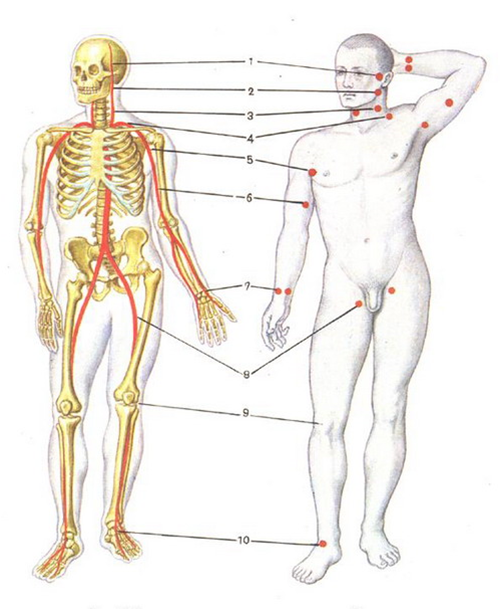
Рис. 16. Топография мест пальцевого прижатия артерий.
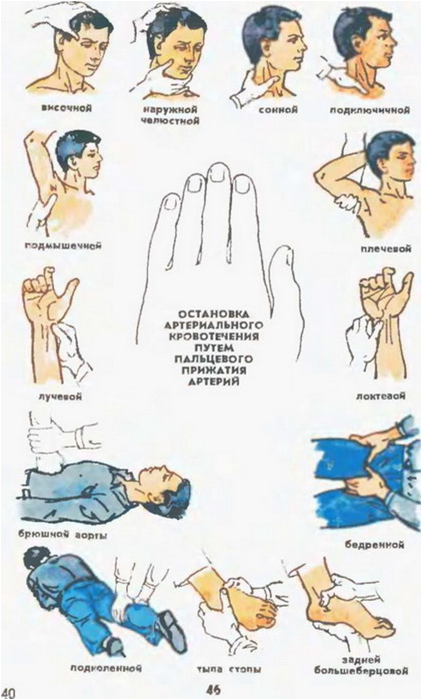
Для правильного выполнения пальцевого прижатия артерии нужно знать топографическую анатомию соответствующей области: положение артерии, участок кости, к которому она прижимается, а также особенности взаимоотношения мышц, фасций, сосудисто-нервных пучков. Это определяет не только точку прижатия артерии, находящуюся на пересечении проекционной линии артерии с подлежащей костью, но и вектор пальцевого давления, позволяющий надежно остановить кровотечение и избежать осложнений.
Например, точку пальцевого прижатия общей сонной артерии определяют пересечением проекционной линии артерии с сонным бугорком поперечного отростка VI шейного позвонка, что соответствует середине переднего края грудино-ключично-сосцевидной мышцы. Прижатие артерии в этой точке производится при давлении пальцем в направлении спереди назад, при этом первый палец располагается на передней поверхности шеи (в точке прижатия), а остальные на задней. Осуществляя прижатие артерии, нужно приближать пальцы друг к другу в строго сагиттальном направлении. Если вектор давления будет отклоняться, общая сонная артерия соскользнет с поперечного отростка и попытка остановить кровотечение будет неэффективной. Если врач будет осуществлять давление в медиальном направлении, то можно сдавить трахею, находящуюся кнутри от артерии, и вместо остановки кровотечения вызвать асфиксию.
С учетом топографо-анатомических особенностей области производится пальцевое прижатие и других артерий. Однако остановка кровотечения пальцевым прижатием артерии имеет недостатки: способ применим только в течение короткого периода времени, а также при использовании этого метода сложно или практически невозможно транспортировать пострадавших. Поэтому пальцевое прижатие может использоваться только как экстренная мера, после которой нужно как можно быстрее применить другой способ, в частности, можно использовать жгут.
Современный стандартный жгут представляет собой эластичную резиновую полоску с устройством для затягивания и закрепления в виде кнопки. При отсутствии стандартного жгута может быть использован импровизированный (ремень, косынка, полотенце и т.д.). Жгут в опытных руках – спасительное средство и, наоборот, в неумелых руках – опасное оружие, способное вызвать серьезные осложнения.
Жгут накладывается выше (проксимальнее) раны, по возможности ближе к ней. Последнее обстоятельство связано с тем, что жгут практически полностью исключает возможность кровообращения ниже места его наложения и, поэтому, накладывая жгут ближе к ране, стремятся выключить из кровообращения как можно меньший отдел конечности.
Кроме того, учитывая некоторые топографо-анатомические особенности, следует считать наиболее эффективным наложение жгута на те отделы конечности, где имеется только одна кость (плечо, бедро). Форма этих отделов конечности близка к цилиндрической, что исключает возможность соскальзывание жгута и при этом равномерное сдавление тканей обеспечивает надежную остановку кровотечения.
К преимуществам использования жгута следует отнести быстроту и простоту применения, возможность транспортировки пострадавшего. Однако существенным недостатком является ограниченное время использования жгута (не более 2 часов), поскольку можно получить серьезные осложнения: гангрена дистальной части конечности; паралич мышц в результате сдавления нерва, особенно жгутом, наложенным непосредственно на кожу без мягкой прокладки; турникетный шок, развивающийся после снятия жгута в результате острой интоксикации организма продуктами метаболизма, накапливающимися в поврежденных и лишенных кровоснабжения тканях.
К способам временной остановки кровотечения относят также наложение тугой марлевой повязки, накладываемой на рану с помощью индивидуального перевязочного пакета. Давящая повязка наиболее эффективна при кровотечении из мягких тканей, тонким слоем лежащих на костях (покровы черепа, область коленного и локтевого сустава).
После доставки пострадавшего в учреждение, где ему может быть оказана квалифицированная и специализированная хирургическая помощь, необходимо произвести окончательную остановку кровотечения.
Способы окончательной остановки кровотечения. Операции, ликвидирующие просвет сосудов
К способам окончательной остановки кровотечения относятся механические (лигирование кровеносного сосуда в ране и на протяжении, прошивание кровоточащих тканей, клипирование); физические (электро – и диатермокоагуляция), биологические (гемостатические губки, тампонада биологическими тканями и др.); химические (перекись водорода и др.). Особое место среди способов окончательной остановки кровотечения занимает восстановление целости поврежденной магистральной артерии с помощью сосудистого шва.
Все оперативные вмешательства на кровеносных сосудах делят на две группы: операции, ликвидирующие просвет сосудов и операции, восстанавливающие проходимость сосудов.
Операции, ликвидирующие просвет сосудов, используются наиболее часто для окончательной остановки кровотечения. В первую очередь, речь идет о лигатурных способах остановки кровотечения, требующих использование мануальных технических приемов. Если известна анатомическая и функциональная достаточность коллатерального кровотока, то применяется наложение лигатур на концы сосудов, то есть перевязка сосудов в ране. Опыт Великой Отечественной войны показал, что в подавляющем большинстве случаев (54%) окончательную остановку кровотечения удавалась обеспечить лигированием концов поврежденных артерий непосредственно в ране. Для правильного выполнения этой манипуляции необходимо обеспечить хороший доступ и тщательно выделить сосуд из окружающих тканей. После обнаружения концов поврежденной артерии на нее накладывается кровоостанавливающий зажим. При этом зажим накладывается так, чтобы его конец оставался продолжением оси сосуда. Лигирование мелких сосудов (в подкожной клетчатке, мышцах) осуществляют чаще рассасывающимся материалом, для перевязки сосудов среднего и крупного калибра применяют шелк или синтетические нити. В большинстве случаев на конец сосуда накладывается одна лигатура, при остановке кровотечения из крупных артерий могут быть наложены две лигатуры (дистальная дополнительно прошивается). Критерием правильного наложения лигатуры является пульсация конца артерии вместе с наложенной на нее лигатурой (рис.17).
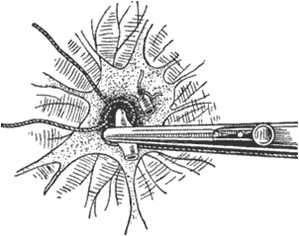 При соблюдении перечисленных технических приемов и условий перевязка артерий в ране является сравнительно простым и надежным методом остановки кровотечения. Однако в ряде случаев произвести перевязку сосуда в ране не представляется возможным, приходится прибегать для окончательной остановки кровотечения к перевязке артерии на протяжении, т.е. в пределах здоровых тканей выше (проксимальнее) места повреждения.
При соблюдении перечисленных технических приемов и условий перевязка артерий в ране является сравнительно простым и надежным методом остановки кровотечения. Однако в ряде случаев произвести перевязку сосуда в ране не представляется возможным, приходится прибегать для окончательной остановки кровотечения к перевязке артерии на протяжении, т.е. в пределах здоровых тканей выше (проксимальнее) места повреждения.
Показания для перевязки артерии на протяжении:
- расположение артерии в труднодоступных местах или в топографо-анатомических областях с особо сложными взаимоотношениями элементов, где концы сосудов не доступны или могут скрыться в костных отверстиях (артерии в ягодичной области, лопаточной области, глубокой области лица и др.);
- кровотечение в гнойной ране, когда лигатура может отторгаться и возможно возобновление кровотечения;
- кровотечение из размозженной раны, так как найти концы сосудов среди разрушенных тканей очень трудно, а иногда и невозможно;
-
| Рис. 17. Перевязка сосуда в ране. |
- как метод предупреждения кровотечения перед выполнением некоторых сложных операций (предварительная перевязка наружной сонной артерии при резекции челюсти по поводу злокачественной опухоли, перевязка язычной артерии при операциях на языке);
- при ампутации или вычленении конечностей, когда наложение жгута невозможно или противопоказано (анаэробная инфекция, облитерирующий эндартериит);
- не владение техникой сосудистого шва (хотя это может оправдать только хирурга отдельной участковой больницы, да и то отчасти, поскольку сейчас хорошо развита служба санавиации).
Перевязка сосуда на протяжении, по сравнению с перевязкой сосудов в ране, применяется значительно реже. Во время Великой Отечественной войны перевязка сосуда на протяжении применялась лишь в 7% случаев.
Для правильного обнажения артерии с целью перевязки на протяжении необходимо выполнение оперативного доступа, для чего требуется знание проекционных линий артерии. Следует подчеркнуть, что для проведения проекционной линии артерии в качестве ориентира предпочтительнее использовать наиболее просто определяемые и не смещаемые костные выступы. Использование контуров мягких тканей может привести к ошибке, так как при отеке, развитии гематомы, аневризмы форма конечности, а также положение мышц могут измениться и проекционная линия будет неверна. Кроме того, для быстрого отыскания артерии при ее перевязке на протяжении нужно знать топографическую анатомию соответствующей области – взаимоотношения артерии с фасциями, мышцами, нервами и сухожилиями. Обычно для обнажения артерии производится разрез строго по проекционной линии, послойно рассекая ткани. Такой доступ называется прямым. Использование прямого доступа позволяет подойти к артерии кратчайшим путем, уменьшая операционную травму и время операции. Однако в ряде случаев использование прямого доступа может привести к осложнениям. Во избежание осложнений разрез, для обнажения некоторых артерий, делается несколько в стороне от проекционной линии. Такой доступ называется окольным (непрямым). Окольным доступом обнажают, например, подмышечную артерию, чтобы избежать повреждения стенки подмышечной вены и возникающей при этом, воздушной эмболии. Плечевая артерия в средней трети плеча разрезом, проведенным кнаружи от проекционной линии, обнажается через влагалище двуглавой мышцы плеча, предотвращающей в последующем вовлечение, рядом расположенного, срединного нерва в послеоперационный рубец. Таким образом, хотя применение окольного доступа и усложняет операцию, но в то же время и позволяет избежать возможных осложнений.
Оперативный прием остановки кровотечения способом лигирования артерии на протяжении включает выделение артерии из влагалища сосудисто-нервного пучка и ее перевязку. Во избежание повреждений элементов сосудисто-нервного пучка предварительно в его влагалище вводят новокаин с целью «гидравлического препарирования», а вскрытие влагалища производят по желобоватому зонду. Перед наложением лигатуры, с помощью лигатурной иглы Дешана, артерию тщательно выделяют из окружающей ее соединительной ткани, после чего приступают к перевязке сосуда.
Следует помнить, что перевязка крупных магистральных артерий не только останавливает кровотечение, но и резко сокращает поступление крови к периферическим отделам конечности. В одних случаях жизнеспособность и функция периферического отдела конечности существенно не нарушается, в других, вследствие ишемии, развивается некроз (гангрена) дистальной части конечности. При этом частота развития гангрен варьирует в очень широких пределах в зависимости от уровня перевязки артерии и анатомических условий для развития коллатерального кровообращения.
Под термином коллатеральное кровообращение понимают поступление крови в периферические отделы конечности по боковым ветвям и их анастомозам после закрытия просвета основного (магистрального) ствола. Если коллатеральное кровообращение осуществляется по ветвям одной и той же артерии – это внутрисистемные анастомозы, когда соединяются друг с другом бассейны разных сосудов (например, наружной и внутренней сонных артерий; плечевой артерии с артериями предплечья, бедренной – с артериями голени), анастомозы называются межсистемными (рис.18). Существуют также внутриорганные анастомозы – соединения между сосудами внутри органа (например, между артериями соседних долей печени) и внеорганные (например, между ветвями собственной печеночной артерии в воротах печени, в том числе и с артериями желудка).
Прекращение кровотока в основных магистралях при перевязке сосуда приводит к перестройке анастомозов и, соответственно, к развитию коллатерального кровообращения.
По данным В.А. Оппеля существует три варианта состоятельности анастомозов:
– если анастомозы достаточно широки, чтобы полностью обеспечить окольное кровоснабжение тканей при нарушении кровотока в основных магистралях, то они считаются анатомически и функционально достаточными;
– когда анастомозы существуют, но перевязка основных сосудов вызывает расстройство кровообращения, они анатомически достаточны, но их считают функционально недостаточными; коллатеральное кровообращение не обеспечивает питание периферических отделов, возникает ишемия, а затем – некроз;
– если анастомозы слабо развиты или отсутствуют вовсе, они считаются анатомически и функционально недостаточными, в этом случае окольное кровообращение становиться невозможным.
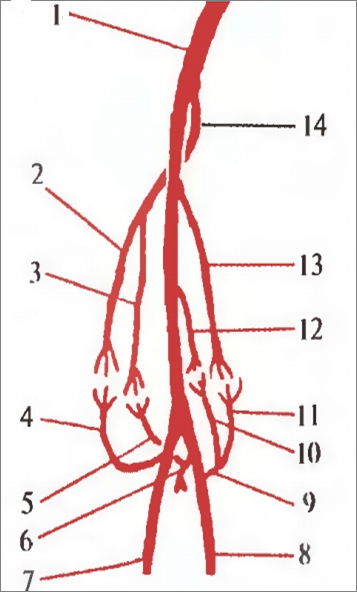
А
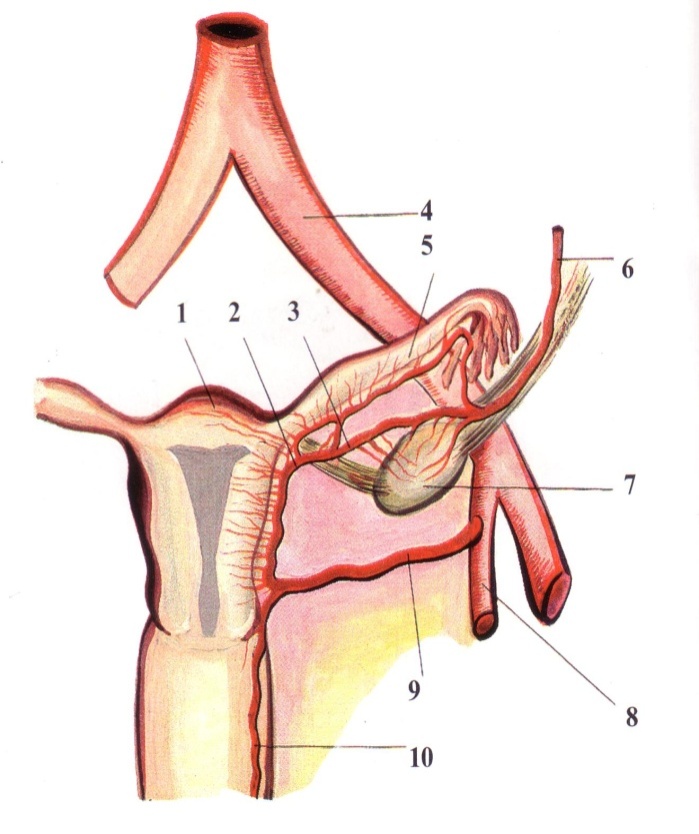
Б
Рис. 18. А – Артериальная сеть локтевого сустава (схема). 1 – плечевая артерия; 2 – лучевая коллатеральная артерия; 3 – средняя коллатеральная артерия; 4 – лучевая возвратная артерия; 5 – межкостная возвратная артерия; 6 – общая межкостная артерия; 7 – лучевая артерия; 8 – локтевая артерия; 9 – локтевая возвратная артерия; 10 – передняя ветвь; 11 – задняя ветвь; 12 – нижняя коллатеральная локтевая артерия; 13 – верхняя коллатеральная локтевая артерия; 14 – глубокая артерия плеча. Б – Межсистемный анастомоз в широкой связке матки (схема). 1 – матка; 2 – трубная ветвь маточной артерии; 3 – яичниковая ветвь маточной артерии; 4 – общая подвздошная артерия; 5 – маточная труба; 6 – яичниковая артерия; 7 – яичник; 8 – внутренняя подвздошная артерия; 9 – маточная артерия; 10 – влагалищная ветвь маточной артерии.
В связи с этим особое значение приобретают, так называемые, вновь образующиеся коллатерали. Формирование таких коллатералей происходит за счет преобразования мелких, в обычных условиях не функционирующих мышечных сосудистых ветвей (vasa vasorum, vasa nervorum). Таким образом, при функциональной недостаточности предсуществующих анастомозов, возникающая ишемия дистального отдела конечности, может постепенно компенсироваться новообразованными коллатеральными сосудами.
Прежде всего, анатомические особенности предсуществующих анастомозов необходимо учитывать при выборе места наложения лигатуры. Нужно максимально щадить имеющиеся крупные боковые ветви и накладывать лигатуру на конечностях по возможности дистальнее уровня их отхождения от основного ствола (например, дистальнее отхождения глубокой артерии плеча, бедра и т.д.).
Таким образом, метод окончательной остановки кровотечения с помощью наложения лигатур в ране и на протяжении, хотя и является сравнительно простым и вполне надежным, имеет и существенные недостатки. Прежде всего это относится к перевязке артерии на протяжении. К главным недостаткам лигирования артерий относят: возможность развития гангрены конечности в ближайшем периоде после операции; возникновение в отдаленные сроки, при сохранении жизнеспособности конечности, так называемой «болезни перевязанного сосуда», которая проявляется быстрой утомляемостью конечности, периодически возникающими болями, атрофией мышц, вследствие недостаточного кровоснабжения тканей.
К методам окончательной остановки кровотечения с ликвидацией просвета сосуда относятся также диатермокоагуляция и клипирование сосудов.
Диатермокоагуляцию применяют для остановки кровотечения из небольших сосудов при хирургических операциях, для чего, захваченный концами кровоостанавливающего зажима или пинцетом, кровеносный сосуд коагулируют прикосновением активного электрода.
Клипирование сосудов – метод окончательной остановки кровотечения посредством наложения на сосуды миниатюрных металлических (из серебра, тантала или специальных сплавов) зажимов-клипсов (рис. 19).

Рис. 19. Клипирование сосудов мозга.
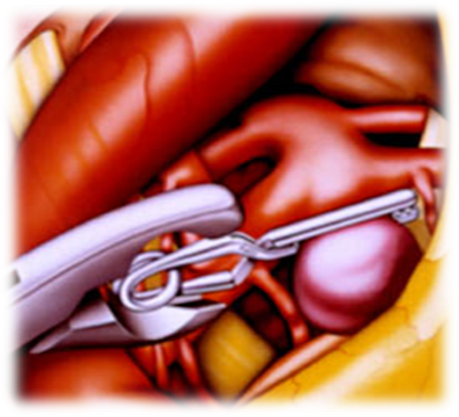
Клипирование сосудов широко применяется в нейрохирургии, поскольку перевязка сосудов в мозговой ткани, особенно глубоко расположенных, представляет значительные трудности. Для удобства использования клипсы заряжаются в «магазин» и их наложение на сосуд производится с помощью специальных клипсодержателей. Усилие пружины в клипсах рассчитано таким образом, что они полностью перекрывают просвет сосуда, не травмируя его стенку.
Операции, восстанавливающие проходимость сосудов. Основные принципы техники сосудистого шва
Идеалом хирургического вмешательства при повреждении крупных сосудов должна быть операция, восстанавливающая нарушенный кровоток, с помощью наложения специальных швов. Основной проблемой в данном разделе хирургии была и остается проблема сосудистого шва. Поэтому уровень квалификации современного хирурга находится в прямой зависимости от овладения техникой сосудистого шва.
История шва сосуда началась в 1759 году, когда английский хирург Холлуел впервые ушил, случайно поврежденную им во время операции, плечевую артерию. Однако вплоть до начала XX столетия проблема оставалась нерешенной. И только в 1904 году Каррель разработал методику сосудистого шва, но широкое практическое применение его началось лишь в 30-40 годы, когда были открыты антикоагулянты.
Во время Великой Отечественной войны операцией выбора при ранениях сосудов оставалась перевязка сосуда в ране или на протяжении и только в 1,4-2,6% случаев был применен сосудистый шов. Использованию сосудистого шва в военно-полевой обстановке препятствует, с одной стороны, наличие раневой инфекции и массового потока раненных, с другой – отсутствие надлежащих условий для выполнения сравнительно сложной операции (время для оказания помощи, высокая квалификация хирурга, специальный инструментарий и шовный материал). Вместе с тем, понятно стремление военных хирургов (особенно в современный период при локальных конфликтах) к сохранению конечностей пострадавших, по крайней мере, до момента поступления раненого в специализированный госпиталь.
Для восстановления кровотока на относительно короткий промежуток времени используется метод временного протезирования. Его используют при ранении бедренной, подколенной или других крупных магистральных артерий (не менее 6мм). Временное протезирование выполняется с помощью пластмассовой трубки (полихлорвинил, силикон, полиэтилен и др.) или специальной Т-образной канюли. Промытую раствором гепарина пластмассовую трубку вводят в дистальный и проксимальный концы поврежденной артерии, закрепляя ее турникетом. Пострадавшего с временным протезом можно транспортировать в лечебное учреждение для оказания ему специализированной медицинской помощи. Временный протез позволяет восстановить и, в течение некоторого времени (не более 72 часов), поддерживать кровоток в конечности, однако возникает возможность повреждения интимы при введении протеза в просвет сосуда и тромбирование его в последующем. Тем не менее, способ временного протезирования позволяет сохранить жизнеспособность конечности до момента доставки раненого в специализированное учреждение, где может быть осуществлено восстановление непрерывности сосуда с помощью сосудистого шва.
Операция сосудистого шва является громадным прогрессом хирургической техники. Если оценивать все операции с физиологической точки зрения, то операции с наложением сосудистого шва в реконструктивной хирургии принадлежит одно из первых мест. Операция, восстанавливающая целостность сосуда, а, следовательно, и нормальную циркуляцию крови и питание органа (конечности), с физиологической точки зрения идеальна.
Показаниями к применению сосудистого шва в экстренной хирургии в настоящее время считается: повреждение крупных магистральных артерий (сонной, подключичной, подмышечной, бедренной, подколенной); некомпенсированная ишемия конечностей, проявляющаяся отсутствием адекватных движений и потерей чувствительности, при повреждении более мелких артерий (на плече, предплечье, голени); отрывы конечности с возможностью реплантации.
Противопоказаниями к наложению сосудистого шва при ранениях сосудов являются нагноение в ране, обширные дефекты поврежденной артерии. Кроме того, не считаются показаниями к наложению сосудистого шва ранения одной из парных артерий конечности (артерии предплечья, голени), принимая во внимание относительную достаточность анастомозов.
Учитывая, что при значительном натяжении краев сшиваемой артерии наступает прорезывание швов, считается допустимым диастаз между разошедшимися концами артерии не более 3-4см. Уменьшить натяжение линии швов между концами артерии можно двумя приемами: мобилизацией концов артерии на протяжении 8-10см, а также сгибанием конечности в ближайших суставах и иммобилизации ее в заданном положении.
В мирное время сосудистый шов следует считать операцией выбора для остановки кровотечения, к которой должен стремиться каждый хирург, владеющий соответствующей техникой.
Сосудистый шов по окружности, накладываемый при полном разрыве или нарушении окружности более чем на 1/3 ее длины, называется циркулярным.
Сосудистый шов, накладываемый на края раны сосуда, не превышающей 1/3 длины окружности, называется боковым.
В настоящее время известны более 90 различных способов наложения сосудистого шва. Принципиально все способы наложения сосудистого шва делятся на две группы: ручной и механический.
Существуют требования к наложению сосудистого шва, это – герметичность, отсутствие сужения, минимальная травматичность, предупреждение тромбообразования, техническая доступность.
Для успешного выполнения сосудистого шва необходимо соблюдение некоторых правил и условий:
– широкий доступ к месту поврежденного сосуда;
– сохранение кровоснабжения и иннервации сшиваемого сосуда;
– бережное, щадящее обращение со стенкой сосуда (накладывать только специальные мягкие сосудистые зажимы и на концы инструмента надевают мягкую резину);
– экономное иссечение («освежение») концов поврежденного сосуда (иссекают только размозженные концы сосуда);
– нельзя допускать высыхания раны и стенки сосуда;
– для предупреждения тромбообразования концы сосудов при сшивании немного выворачивают, чтобы интима соприкасалась с интимой (лишнюю адвентицию иссекают);
– шовный материал не должен вызывать оседания форменных элементов и свертывания крови (используется супрамид, полиамид, сутрален и т.д.);
– перед затягиванием швов необходимо удалить кровяные сгустки из просвета сосуда и промыть раствором гепарина;
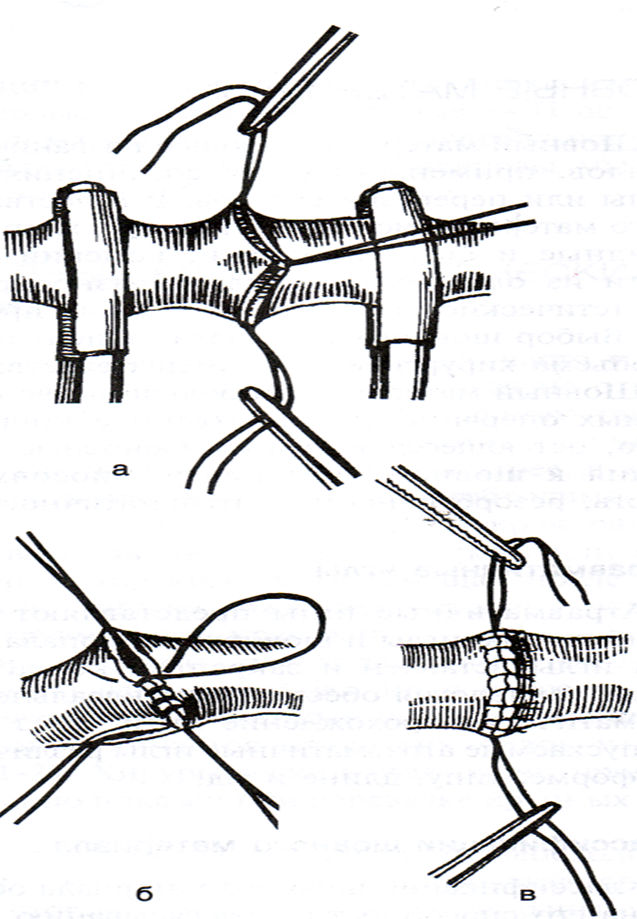 – для предотвращения сужения сосуда, швы должны накладываться, отступая от его края не далее 1мм;
– для предотвращения сужения сосуда, швы должны накладываться, отступая от его края не далее 1мм;
– тщательная герметичность по линии соприкосновения краев стенки и в местах прохождения шовного материала достигается атравматической иглой с очень тонкой нитью (стежки шва проводятся на расстоянии 1мм друг от друга).
| Рис. 20 Сосудистый шов по Каррелю. |
Принцип механического шва заключается в том, что концы сосуда проводятся через специальные втулки, внутренний диаметр которых соответствует наружному диаметру сосуда. Затем концы сосуда выворачиваются (развальцовываются) на этих втулках. Концы сосуда сближаются, и нажатием на рычаг аппарата, развальцованные участки сосуда прошиваются металлическими скрепками на подобие того, как соединяются листы школьной тетради. После этого остается только освободить сосуд от зажимов и втулок.
Применение механического сосудистого шва обеспечивает хорошее прилегание интимы к интиме, хорошую герметизацию линии швов, а также быстроту сшивания сосуда. Однако аппарат для сшивания сосудов может работать только на достаточно эластичных сосудах (атеросклеротические изменения сосудистой стенки затрудняют его использование), а также работа аппарата требует сравнительно большого операционного доступа и выделение сосуда на значительном протяжении.
При обширной травме и большом диастазе между проксимальным и дистальным концами сосуда прибегают к его пластике. Пластика сосуда представляет собой восстановление кровеносного сосуда, путем замещения его дефекта сосудистым трансплантатом. Кстати, в 1912 году Алексис Каррель получил Нобелевскую премию за разработку пластики боковых дефектов сосудов. Чаще всего прибегают к аутопластике, т.е. замещению дефекта сосуда собственной веной или собственной артерией. Аутопластика крупного дефекта артерий может быть проведена за счет менее важных артерий (например, при дефекте бедренной артерии используется сегмент глубокой артерии бедра). При пластике артерий аутовенозные трансплантаты должны быть реверсированы, чтобы венозные клапаны не препятствовали кровотоку. Аутоартериальные трансплантаты часто используют в микрохирургии при реплантации пальцев кисти. Преимущество использования артерий, взятых из собственных ладонных неповрежденных пальцев, – примерное соответствие диаметров и толщины стенок сосудов.
Однако на крупных артериях, где артериальное давление высокое, лучше использовать синтетический материал, т.е. протезирование сосудов. Протезирование сосуда представляет собой операцию замещения циркулярного дефекта кровеносного сосуда сосудистым протезом (рис. 21).
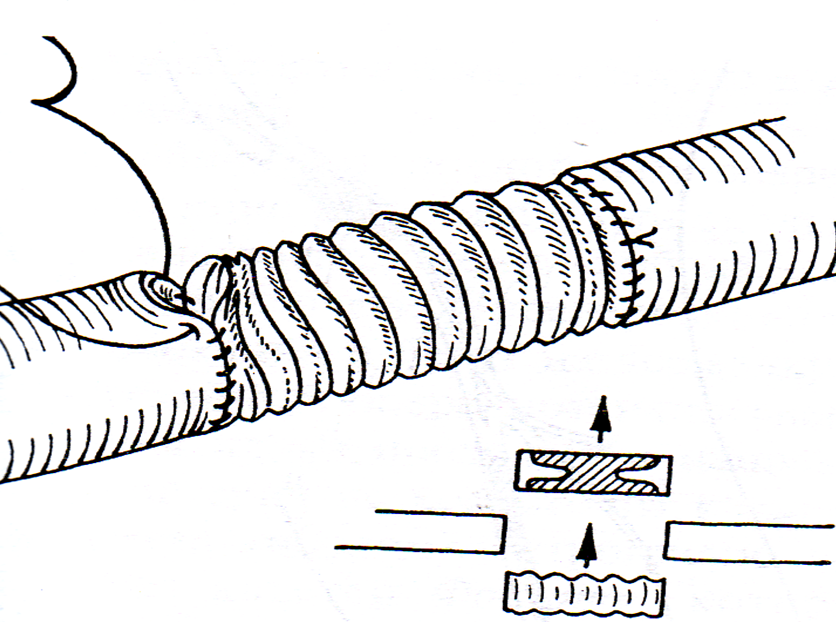
Рис. 21. Протезирование сосуда.
Эта операция предусматривает замену пораженного участка артерии искусственным пластмассовым, тканым или плетеным сосудом соответствующей формы и диаметра. Используемые синтетические (тефлоновые или дакроновые) заменители характеризуются хорошими физическими и биологическими свойствами, а также прочностью. В синтетическом, лучше гофрированном, протезе порозность стенки должна обеспечивать врастание в нее соединительной ткани. Слишком большие поры ведут к кровотечению через них, слишком малые – мешают прорастанию протеза соединительной тканью. Ткань протеза должна обеспечивать его эластичность, обладая вместе с тем определенной ригидностью, так как протез функционирует и при согнутом положении конечности. Сосудистые протезы широко используются в настоящее время, поскольку таким протезом можно добиться замещения целого комплекса сосудов (например, при синдроме Такаяси – облитерация ветвей дуги аорты или синдроме Лериша – окклюзия бифрукации брюшной аорты).
В арсенале хирургов, кроме методов пластического замещения сосудов при помощи трансплантатов и синтетических протезов, существуют способы образования обходных путей, так называемое шунтирование. Шунтирование сосуда представляет собой операцию формирования обходного пути при выключении из кровообращения участка магистрального сосуда. При этом шунт обходит пораженный участок сосуда, остающийся нетронутым на своем месте. При помощи шунта открывается новый кровоток, не соответствующий прежнему анатомическому кровеносному руслу, однако в гемодинамическом и функциональном отношении он вполне приемлем (например, аортокоронарное шунтирование).
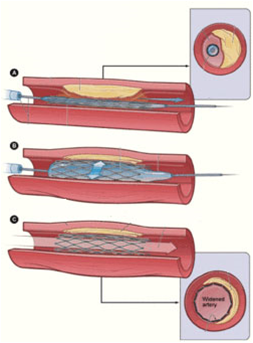
Одним из самых современных методов восстановления проходимости сосудов является стентирование. Маленькая стальная трубочка, состоящая из проволочных ячеек и называемая стентом, устанавливается в пораженный участок артерии. Стент, закрепленный на баллонном катетере, вводится в артерию, затем баллон раздувается, стент расширяется и плотно вжимается в артериальную стенку. С помощью рентгена врач может убедиться в том, что стент установлен правильно. Стент остается в сосуде постоянно, поддерживая артерию в открытом состоянии (рис. 22).
Рис. 22. Стентирование сосуда.
Таким образом, проблема остановки кровотечения из крупных артерий является актуальной. Остановка кровотечения путем наложения лигатур является относительно простым и эффективным методом, имеющим, однако, существенный недостаток - нарушение кровообращения в периферической части конечности. Более перспективным является остановка кровотечения путем восстановления непрерывности сосуда и кровотока. Однако этот метод, в основе которого лежит шов сосуда, требует высокой квалификации хирурга, безупречного владения хирургическим инструментарием, а так же разработки на основе современных технологий новых инструментов, аппаратов, шовного материала.
ЛЕКЦИЯ 4
ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА ПРИ ПОВРЕЖДЕНИИ ПЕРИФЕРИЧЕСКИХ НЕРВОВ. ПРИНЦИПЫ ОПЕРАТИВНОЙ ТЕХНИКИ НА СУХОЖИЛИЯХ
Повреждение нервных стволов конечностей – одна из наиболее частых причин тяжелых расстройств опорно-двигательного аппарата, приводящих к стойкому нарушению функций конечностей. До наших дней не потеряло своей актуальности утверждение выдающегося русского хирурга Н.И. Пирогова: «Кто имеет дело с повреждениями нервных стволов, тот знает как медленно и плохо восстанавливаются их отправления, и как часто раненые остаются целую жизнь калеками и мучениками от повреждения одного нервного ствола». Частота повреждений нервов конечностей значительно возрастает в военное время и имеет тенденцию к увеличению. В современных конфликтах частота повреждений периферических нервов составляет 12-14%, что связано с созданием новых систем оружия, обладающих значительной взрывной силой. Следует подчеркнуть, что нервы верхних конечностей поражаются в 1,5 раза чаще, чем нервы нижних конечностей. Изолированные повреждения нервов встречаются сравнительно редко, как правило, они сопровождаются разрушением мягких тканей, переломами костей, повреждением кровеносных сосудов.
Хирургия периферической нервной системы является очень сложным разделом нейрохирургии, поскольку лечение повреждений периферических нервов, особенно, если эти повреждения сопровождаются нарушением анатомической целостности ствола, является весьма трудной задачей. Эта сложность обусловлена своеобразными анатомо-физиологическими особенностями периферических нервов, а также тем, что регенерация нервов происходит по определенным законам, отличным от закономерностей восстановления других тканей человеческого организма.
Анатомо-функциональная характеристика
периферических нервов
Периферический нерв состоит из нервных волокон (миелинизированных и немиелинизированных) различного диаметра. Все нервные стволы конечностей являются смешанными и содержат в своем составе отростки двигательных, чувствительных и вегетативных клеток. Однако количественные соотношения нервных волокон функционально различных клеток неодинаковы, что позволяет говорить о преимущественно двигательных, чувствительных и трофических нервах.
Каждый нерв представляет собой пучки нервных волокон, сложным образом упакованные в соединительно-тканные оболочки (рис. 23). Наружная оболочка (эпиневрий) содержит кровеносные и лимфатические сосуды, крупные нервы (срединный и седалищный) имеет собственные сопровождающие артерии. Внутри нервов артерии делятся до ветвей VI порядка и анастомозируют между собой. Эти сосуды, как было установлено В.Н. Тонковым, играют значительную роль в развитии колла
Дата публикования: 2015-09-17; Прочитано: 11956 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
