 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Гемолитическая болезнь
|
|
597. Заболевание, характеризующееся гемолизом эритроцитов и угнетением гемопоэза у плода/новорожденного под влиянием антител, образующихся у матери к антигенам эритроцитов плода, взаимно проникающие через плацентарный барьер, проявляющееся анемией, увеличение бластных форм эритроцитов и билирубина в крови плода/норожденного, называется:
* неонатальная асфиксия
*+гемолитическая болезнь
* физиологическая желтуха
* физиологическая потеря веса
* угрожающее состояние плода
598. При гемолитической болезни гемолиз эритроцитов и угнетение гемопоэза у плода/новорожденного происходит под влиянием антител, образующихся у матери к антигенам эритроцитов:
*+плода
* супруга
* собственным
* плода и супруга
* собственным и плода
599. Гемолитическая болезнь плода/новорожденного проявляется:
* метаболическим алкалозом в венозной крови пуповины
* метаболическим ацидозом в артериальной крови пуповины
* лейкопенией, увеличением доли юных форм, тромбоцитопенией
*+анемией, увеличением бластных форм эритроцитов и билирубинемией
* анемией, отсутствием бластных форм эритроцитов, гипобилирубинемией
600. При гемолитической болезни антитела, образующихся у матери к антигенам эритроцитов плода, взаимно проникают через:
* гематоэнцефалический барьер
* лимфатическую систему
* децидуальную оболочку
*+плацентарный барьер
* плодные оболочки
601. Клиническая классификация гемолитической болезни новорожденных:
* компенсированная, субкомпенсированная, декомпенсированная
* симметричная, ассиметричная, смешанная
*+анемичная, желтушная, отечная
* острая, подострая, хроническая
* средняя, умеренная, тяжелая
602. На основании клинических и лабораторных данных выделяют следующие степени тяжести гемолитической болезни новорожденного по резус-фактору:
* компенсированная, субкомпенсированная, декомпенсированная
* симметричная, ассиметричная, смешанная
*+легкая, среднетяжелая, тяжелая
* анемичная, желтушная, отечная
*острая, подострая, хроническая
603. Несовместимость крови матери и плода по системе резус или АВО называется:
*+ изосерологической
* иммунологической
* аутоиммунной
* биологической
* генетической
604. Резус-сенсибилизация возможна при беременности, возникшей у супружеской пары, в которой мать имеет:
* резус- положительную кровь, а отец резус- отрицательную
* резус- положительную кровь, отец резус-положительную
* резус-отрицательную кровь, а плод резус- отрицательную
*+ резус-отрицательную кровь, отец резус-положительную
* резус-отрицательную кровь, отец резус- отрицательную
605. Выявление у плода при ультразвуковом исследовании увеличения толщины плаценты на 0,5-1,0 см, размеров печени, селезенки и окружности живота по сравнению с нормативами для данного срока беременности характерно для следующей патологии плода:
* макросомии
* задержки роста плода
*+ гемолитической болезни
* внутриутробной инфекции
* генетического заболевания
606. Ультразвуковое исследование плода целесообразно проводить в 20-22, 24-26, 30-32, 34-36 недель беременности с целью диагностики следующей патологии:
* макросомии
* предлежания плаценты
*+ гемолитической болезни
* внутриутробной инфекции
* генетического заболевания
607. Для гемолитической болезни плода характерно появление следующего эхографического изменения плаценты:
* уменьшение количества пупочных сосудов
* снижение плацентарного кровотока
*+ увеличение ее толщины
* уменьшение ее толщины
* структурные изменения
608. Усиленный распад эритроцитов и развитие таких симптомов, как анемия, желтуха и отеки, обусловленных токсическим действием продуктов гемолиза на организм плода/ новорожденного – это основной патогенетический процесс, способствующий развитию;
* макросомии
* задержки роста плода
*+ гемолитической болезни
* внутриутробной инфекции
* генетического заболевания
609. Для операции заменного переливания крови при гемолитической болезни новорожденных одним из показаний является почасовой прирост билирубина на (мкмоль/л):
* 3
* 6
*+9
* 12
* 15
610. Одним из показаний для заменного переливания крови при гемолитической болезни новорожденных является наличие сразу после рождения или в первые часы жизни ребенка:
* отеков
* анемии
*+желтухи
* асфиксии
* гипотрофии
611. Одним из показаний для операции заменного переливания крови при гемолитической болезни новорожденных является содержание билирубина в пуповинной крови более (мкмоль/л):
* 30
* 40
* 50
*+60
* 70
612. Одним из показаний для операции заменного переливания крови при гемолитической болезни новорожденных является содержание гемоглобина в пуповинной крови менее (г/л):
* 80
*+100
* 120
* 140
* 160
613. Одним из показаний для операции заменного переливания крови при гемолитической болезни новорожденных является уровень гематокрита в пуповинной крови менее (%):
*20
* 30
*+40
* 50
* 60
614. Одним из показаний для операции заменного переливания крови при гемолитической болезни у доношенного новорожденного является гипербилирубинемия выше (мкмоль/л):
* 0,342
* 3,42
* 34,2
*+342
* 3420
615. Одним из показаний для операции заменного переливания крови при гемолитической болезни у недоношенного новорожденного является гипербилирубинемия (мкмоль/л):
*0,257-0,308
* 2,57-3,08
* 25,7-30,8
*+257-308
* 2572-3080
616. Желтуха сразу после рождения или в первые сутки жизни, содержание в пуповинной крови билирубина >60,0 мкмоль/л, гемоглобина менее 100 г/л и гематокрита менее 40%, а также почасовой прирост билирубина выше 9,0 и гипербилирубинемия выше 342 мкмоль/л у доношенных являются показанием для:
*+ операции заменного переливания крови
* десенсибилизирующей терапии
* дезинтоксикационной терапии
* фототерапии
* адсорбентов
617. У всех новорожденных от матерей с резус-отрицательным фактором крови в пуповинной крови определяют:
* почасовой прирост билирубина
* наличие метаболического ацидоза
* наличие метаболического алкалоза
* сахар, коагулограмму, лейкоцитоз, печеночные ферменты
*+ группу и резус-принадлежность, билирубин, гемоглобин и гематокрит
618. У всех новорожденных от матерей с резус-отрицательным фактором крови в родильном блоке для определения группы крови, резус-принадлежности, уровня билирубина, гемоглобина и гематокрита используется кровь из:
*+пуповины
* вены матери
* вены новорожденного
* артерии новорожденного
* ретроплацентарной гематомы
619. В родильном блоке определяют группу крови, резус-принадлежность, уровень билирубина, гемоглобина и гематокрита у следующих новорожденных:
* всех
* недоношенных
* от матерей с А (II) группой крови
*+от матерей с резус-отрицательным фактором крови
* от матерей с резус-положительным фактором крови
620. В родильном блоке определяют группу крови, резус-принадлежность, уровень билирубина, гемоглобина и гематокрита у следующих новорожденных, родившихся от матерей с резус-отрицательным фактором крови:
* недоношенных
* переношенных
* доношенных
* незрелых
*+всех 621. Незначительная бледность кожи, снижение гемоглобина до 150 г/л, повышение уровня билирубина в пуповинной крови до 85,5 мкмоль/л, пастозность жировой клетчатки – симптомы, характерные для степени тяжести гемолитической болезни новорожденного по резус-фактору:
* +I (легкая форма)
* III (тяжелая форма)
* декомпенсированная
* II (среднетяжелая форма)
* компенсированная форма
622. Бледность кожи, снижение гемоглобина 150-110 г/л, повышение уровня билирубина в пуповинной крови 85,5-136,8 мкмоль/л, пастозность жировой клетчатки, увеличение печени и селезенки – симптомы, характерные для степени тяжести гемолитической болезни новорожденного по резус-фактору:
* I (легкая форма)
* III (тяжелая форма)
* декомпенсированная
*+II (среднетяжелая форма)
* компенсированная форма
623. Резкая бледность кожи, снижение гемоглобина менее 110 г/л, повышение уровня билирубина в пуповинной крови 136,9 мкмоль/л и более, генерализованные отеки – симптомы, характерные для следующей степени тяжести гемолитической болезни новорожденного по резус-фактору:
* I (легкая форма)
*+ III (Тяжелая форма)
* декомпенсированная
* II (среднетяжелая форма)
* компенсированная форма
624. Самое тяжелое осложнение гемолитической болезни новорожденного, связанное с токсическим повреждением нейронов непрямым билирубином, является:
*+билирубиновая энцефалопатия
* тяжелая неонатальная асфиксия
* патологическая потеря веса
* отек головного мозга
* тяжелая арефлексия
625. Билирубиновая энцефалопатия - самое тяжелое осложнение гемолитической болезни новорожденного, связанное с токсическим повреждением нейронов:
* печеночными ферментами
* +непрямым билирубином
* прямым билирубином
* остаточным азотом
* лейкоцитами
626. Билирубиновая энцефалопатия - самое тяжелое осложнение гемолитической болезни новорожденного, обусловленное токсическим воздействием непрямого билирубина на:
* нефроны
* миоциты
* альвеолы
*+нейроны
* гепатоциты
627. Клинически в течении билирубиновой энцефалопатии выделяют следующее количество фаз:
* 1
* 2
* 3
*+4
* 5
628. Билирубиновая интоксикация, признаки ядерной желтухи, мнимое благополучие, формирование неврологических осложнений – это фазы, характерные для следующей патологии новорожденных с гемолитической болезнью новорожденного:
*+билирубиновой энцефалопатии
* тяжелой неонатальной асфиксии
* физиологической желтухи
* тяжелой арефлексии
* родовой травмы
629. Формирование таких неврологических осложнений, как детский церебральный паралич, атетоз, параличи, парезы, глухота соответствуют следующей фазе билирубиновой энцефалопатии:
* 1
* 2
* 3
*+4
* 5
Гипоксия плода
697. Согласно клиническим протоколам Министерства Здравоохранения Республики Казахстан (2010), синонимом гипоксии плода является следующее состояние плода:
* критическое
* +угрожающее
* компенсированное
* удовлетворительное
* декомпенсированное
698. Недостаточное снабжение кислородом тканей и органов плода или неадекватной утилизации ими кислорода вызывает комплекс изменений в его организме, который называется:
* асфиксией
* гипоплазией
* гипотрофией
* гипертрофией
*+гипоксией (угрожающим состоянием)
699. Согласно клиническим протоколам Министерства Здравоохранения Республики Казахстан (2010), неспособность новорожденного начать или поддерживать нормальное самостоятельное дыхание после рождения вследствие нарушения оксигенации во время схваток и родов называется:
* апное
* атрофия
* арефлексия
*+асфиксия
* гипоксия (угрожающее состояние)
700. После рождения новорожденного потребность в его реанимации определяется отсутствием адекватного:
*+дыхания и сниженным мышечным тонусом
* розового цвета кожных покровов
* физиологических актов
* условных рефлексов
* громкого крика
701. Повышают риск рождения ребенка в асфиксии следующие факторы:
*+недоношенная беременность, меконий в околоплодных водах
* доношенная беременность, светлые околоплодные воды
* наличие оборудования для реанимации
* наличие подготовленного помещения
* наличие обученного персонала
702. Клинический диагноз асфиксии новорожденного выставляется в следующем периоде:
* до реанимационном
* постреанимационном
*+ сразу после рождения
* через 1 минуту после рождения
* через 3 минуты после рождения
703. При наличии у новорожденного доказанного метаболического ацидоза в артериальной крови пуповины (рH 7,0 и дефицит оснований ≥12) и признаков поражения одной и более систем, или органов, нарушения неврологического статуса (перинатальной энцефалопатии), оценке по шкале Апгар 0-3 балла на 5-ой минуте и более выставляется клинический диагноз:
* апное
* атония
* асистолия
*+асфиксия
* арефлексия
704. Рождение ребенка в асфиксии требует немедленного проведения мер:
* наблюдения
*+реанимации
* фототерапии
* интенсивной терапии
* контакта «кожа к коже»
705. Цель реанимации новорожденного восстановление самостоятельного адекватного:
* розового цвета кожных покровов и слизистых
* условного рефлекса и мышечного тонуса
* безусловного рефлекса и фотореакции
*+дыхания и сердечной деятельности
* мочеиспускания и дефекации
706. Реанимация новорожденного проводится по принципу:
* оценка- действие– решение
* решение– оценка-действие
*+оценка-решение – действие
* решение-действие-оценка
* действие-решение-оценка
707. Каждый шаг реанимации новорожденного длится:
* 3 секунды
*+30 секунд
* 3 минуты
* 30 минут
* 3 часа
708. Алгоритм реанимации новорожденного включает следующее количество шагов:
* 1
* 2
* 3
*+4
* 5
709. В алгоритме реанимации новорожденного последовательность шагов обозначена следующим образом:
* 1, 2, 3, 4
* А, Б, В, Г
*+А, B, C, D
* I, II, III, IY
* первый, второй, третий, четвертый
710. Адреналин, физиологический раствор, бикарбонат натрия, налоксон -
перечень основных медикаментов, используемых для:
* лечения эклампсии
* лечения преэклампсии
*+ реанимации новорожденных
* интенсивной терапии рожениц
* интенсивной терапии новорожденных
711. Критерием эффективности реанимации новорожденного является восстановление:
* розового цвета кожных покровов и слизистых
* условного рефлекса и мышечного тонуса
* безусловного рефлекса и фотореакции
* +дыхания и кровообращения
* физиологических актов
712. Высокая смертность новорожденных и тяжелые неврологические нарушения, приводящие к глубокой инвалидности, обусловлены продолжительностью реанимации детей, родившихся без признаков жизни (отсутствие сердцебиения и дыхания), превышающей более (минут):
* 1
*+10
* 20
* 30
* 40
713. При отсутствии признаков жизни у новорожденного оправдано прекращение реанимационных мероприятий после проведения непрерывной и адекватной реанимации в течение следующего промежутка времени (минут):
* 1
*+10
* 20
* 30
* 40
714. Основная цель начальных шагов реанимации новорожденного (Блок А) – это обеспечить:
* коррекцию метаболических расстройств
*+ проходимость дыхательных путей, тактильную стимуляцию
* искусственную вентиляцию легких по положительным давлением
* эффективную искусственную вентиляцию легких и непрямой массаж сердца
* медикаментозную коррекцию гемодинамических и метаболических расстройств
715. Основная цель реанимации новорожденного Блока «В» – это обеспечить:
* коррекцию метаболических расстройств
* проходимость дыхательных путей, тактильную стимуляцию
*+искусственную вентиляцию легких под положительным давлением
* эффективную искусственную вентиляцию легких и непрямой массаж сердца
* медикаментозную коррекцию гемодинамических и метаболических расстройств
716. Основная цель реанимации новорожденного Блока «С» – это обеспечить:
* коррекцию метаболических расстройств
* проходимость дыхательных путей, тактильную стимуляцию
* искусственную вентиляцию легких по положительным давлением
*+эффективную искусственную вентиляцию легких и непрямой массаж сердца
* медикаментозную коррекцию гемодинамических и метаболических расстройств
717. Основная цель реанимации новорожденного Блока «D» – это обеспечить:
* коррекцию метаболических расстройств
* проходимость дыхательных путей, тактильную стимуляцию
* искусственную вентиляцию легких по положительным давлением
* эффективную искусственную вентиляцию легких и непрямой массаж сердца
*+медикаментозная коррекцию гемодинамических и метаболических расстройств
718. Раствор адреналина 0,01% в разведении 1:10000 (внутривенно, эндотрахеально), физиологический раствор (10 мл/кг) и бикарбонат натрия (4,2%-4 мл/кг в вену пуповины) - это основные медикаментозные препараты для коррекции гемодинамических и метаболических расстройств, используемые для реанимации новорожденного в следующем блоке:
* А
* В
* С
*+ Д
* любом
719. Интубация трахеи новорожденного проводится на следующем этапе реанимации:
* А
* В
* С
* Д
*+ любом
720. Экстремальная недоношенность, необходимость аспирации мекония из трахеи или координации непрямого массажа сердца и вентиляции, неэффективная, длительная вентиляция легких мешком или маской, подозрение на диафрагмальную грыжу – это показания для:
*+интубации трахеи
* ларингоскопии
* фарингоскопии
* бронхоскопии
* риноскопии
721. При проведении реанимации новорожденного медикаментозные препараты вводят:
* подкожно
* в уздечку языка
* внутрисердечно
* внутримышечно
*+в вену пуповины
722. При реанимации новорожденного стимуляцию сердечной деятельности проводят:
* нифедипин
* эуфиллином
* налорфином
*+адреналином
* преднизолоном
723. При проведении непрямого массажа сердца новорожденному надавливание на грудную клетку производят в области:
*мечевидного отростка
*верхней трети грудины
*средней трети грудины
*+нижней трети грудины
*ниже мечевидного отростка
724. Метод исследования, позволявший определить состояние маточно-плацентарного и плодово-плацентарного кровотока:
* амниоцентез
*+допплерометрия
* кардиотокография
* ультразвуковая фетометрия
* ультразвуковая плацентография
725. Клинические проявления хронической гипоксии плода:
* макросомия
* многоплодие
* неиммунная водянка
*+задержка роста плода
* гемолитическая болезнь
726. По данным ультразвуковой фетометрии, выделяют следующие формы задержки роста плода:
* острая, подострая, хроническая
* истинная, ложная, сомнительная
* физиологическая, патологическая
* компенсированная, декомпенсированная
*+симметричная, ассиметричная, смешанная
727. Классификация неонатальной асфиксии:
* первичная, вторичная
*+ средняя умеренная, тяжелая
* острая, подострая, хроническая
* истинная, ложная, сомнительная
* компенсированная, декомпенсированная
728. У новорожденного самостоятельное дыхание нерегулярное или отсутствует, частота сердечных сокращений менее 100 уд/мин или отсутствует, низкий мышечный тонус, кожные покровы цианотичные или бледные – это характерно для неонатальной асфиксии:
* острой
*+ тяжелой
* хронической
* компенсированной
* средней и умеренной
729. У новорожденного самостоятельное дыхание нерегулярное или отсутствует, частота сердечных сокращений >100 уд/мин, мышечный тонус относительно хороший, кожные покровы цианотичные – это характерно для неонатальной асфиксии:
* тяжелой
* острой
* хронической
* компенсированной
*+ средней и умеренной
730. В патогенезе асфиксии новорожденных ведущим является развитие:
*+гипоксии
* гиперкапнии
* гипогликемии
* гипергликемии
* гипопротеинемии
731. Для реанимации новорожденного используется раствор адреналина 0,01% (внутривенно, эндотрахеально) в разведении:
* 1:10
* 1:100
* 1:1000
*+1:10 000
* 1:100 000
732. Шкала, по которой оценивают наличие/отсутствие асфиксии у ребенка при рождении:
*+Апгар
* Доунса
* Фролова
* Сильвермана
* Дементьевой
733. Патологическое состояние, при котором плод не достигает антропометрической или предполагаемой массы тела к конкретному гестационному возрасту называется:
*+внутриутробная задержка развития
* неонатальная умеренная асфиксия
* хроническая гипоксия
* внутриутробная гипотрофия
* неонатальная тяжелая асфиксия
734. Классификация внутриутробной задержки развития плода по времени возникновения:
*+ранняя, поздняя
* острая, хроническая
* первичная, вторичная
* симметричная, асимметричная
* компенсированная, декомпенсированная
735. Классификация внутриутробной задержка развития плода по типу развития:
* ранняя, поздняя
* острая, хроническая
* первичная, вторичная
*+симметричная, асимметричная
* компенсированная, декомпенсированная
ГСЗ
736. В структуре заболеваний послеродового периода гнойно-септические осложнения составляют:
* 1-2%;
* 3-4%;
*+ 4-6%;
* 7-9%;
* 10-12%
737. У родильницы на 5–е сутки после родов повышение температуры тела до 37,5оС, боли внизу живота, в родах - ручное удаление задержавшихся частей последа, лейкоцитоз - 13,2х109/л, сдвиг лейкоцитарной формулы влево, СОЭ - 45 мм/час. Клиническая картина соответствует следующему диагнозу:
* параметрит
* сальпингоофорит
* пельвиоперитонит
*+ эндометрит, легкая форма
* эндометрит, тяжелая форма
738. У родильницы на 2-е сутки после родов повышение температуры тела до 39,0оС, боли внизу живота, слабость, лохии с ихорозным запахом, тахикардия, озноб, в родах - ручное удаление задержавшихся частей последа, лейкоцитоз - 19,2х109/л, сдвиг лейкоцитарной формулы влево, СОЭ - 50 мм/час. Клиническая картина соответствует следующему диагнозу:
* параметрит
* сальпингоофорит
* пельвиоперитонит
* эндометрит, легкая форма
*+ эндометрит, тяжелая форма
739. У родильницы на 2-е сутки после родов повышение температуры тела до 39,0о С, боли внизу живота, слабость, лохии с ихорозным запахом, тахикардия, озноб, в родах - ручное удаление задержавшихся частей последа, лейкоцитоз - 15,2х109/л, сдвиг лейкоцитарной формулы влево, СОЭ - 40 мм/час. Выставлен диагноз: эндометрит, тяжелая форма. Лечебная тактика:
* гистерэктомия
* витаминотерапия
* плазмотрансфузия
*+ антибиотикотерапия
* иглорефлексотерапия
740. Выбор антибактериальной терапии у родильниц с гнойно-септической инфекцией проводится с учетом:
* показателей лейкоцитоза
* самочувствия пациентки
*+ чувствительности возбудителя
* локализации воспалительного процесса
* продолжительности послеродового периода
741. При послеродовом эндометрите немедикаментозное лечение включает:
* массаж матки
* рациональную диету
* иглорефлексотерапию
*+ локальную гипотермию
* ультрафиолетовое облучение
742. Классификация послеродовых свищей:
* типичные, атипичные
* первичные, вторичные
* интактные, инфицированные
* осложненные, неосложненные
*+ самопроизвольные, насильственные
743. Наиболее часто встречающиеся послеродовые свищи:
* уретро-влагалищные
* шеечно-влагалищные
*+ пузырно-влагалищные
* кишечно-влагалищные
* мочеточнико-влагалищные
744. При послеродовом эндометрите показанием для выскабливания полости матки является наличие:
* гематометры
* гематокольпоса
* субинволюции матки
*+ остатков плацентарной ткани
* остатков децидуальной оболочки
745. У родильницы через неделю после родов крупным плодом отмечается непроизвольное подтекание мочи из влагалища. Клиническая картина соответствует следующему диагнозу:
* шеечно-влагалищный свищ
* кишечно-влагалищные свищ
*+ пузырно-влагалищный свищ
* мочеточнико-влагалищные свищ
* влагалищно-промежностный свищ
746. У родильницы через неделю после наложения акушерских щипцов в родах отмечается непроизвольное выделение каловых масс из влагалища. Клиническая картина соответствует следующему диагнозу:
* шеечно-влагалищный свищ
*+ кишечно-влагалищный свищ
* пузырно-влагалищный свищ
* мочеточнико-влагалищный свищ
* влагалищно-промежностный свищ
747. Лечебная тактика при послеродовых свищах:
* спринцевание
* физиолечение
* мазевые тампоны
*+ хирургическое лечение
* антибактериальная терапия
748. У родильницы через неделю после родов обнаружен пузырно-влагалищный свищ, показано хирургическое лечение. Оптимальные сроки после родов для реконструктивно–пластической операции:
* 6-12 лет
* 6-12 дней
* 6-12 часов
* 6 -12 недель
*+ 6-12 месяцев
749. У родильницы через неделю после родов обнаружен ректо-вагинальный свищ, показано хирургическое лечение. Оптимальные сроки после родов для реконструктивно–пластической операции:
* 6-12 лет
* 6-12 дней
* 6-12 часов
* 6 -12 недель
*+ 6-12 месяцев
750. Наиболее частой формой послеродовой гнойно-септической инфекции является:
* мастит
* перитонит
* параметрит
*+ эндометрит
* пельвиоперитонит
751. По классификации Сазонова – Бартельса одной из клинических форм первого этапа распространения послеродовой гнойно-септической инфекции является:
* сепсис
* перитонит
* параметрит
*+ послеродовая язва
* пельвиоперитонит
752. По классификации Сазонова – Бартельса одной из клинических форм второго этапа распространения послеродовой гнойно-септической инфекции является:
* сепсис
* перитонит
* параметрит
* послеродовая язва
*+ пельвиоперитонит
753. По классификации Сазонова – Бартельса одной из клинических форм третьего этапа распространения послеродовой гнойно-септической инфекции является:
* сепсис
*+ перитонит
* параметрит
* послеродовая язва
* пельвиоперитонит
754. По классификации Сазонова – Бартельса одной из клинических форм четвертого этапа распространения послеродовой гнойно-септической инфекции является:
*+ сепсис
* перитонит
* параметрит
* послеродовая язва
* пельвиоперитонит
755. Акушерский перитонит после операции кесарева сечения чаще всего обусловлен:
* гематомой влагалища
*+ несостоятельностью швов на матке
* несостоятельностью швов на влагалище
* несостоятельностью швов на шейке матке
* несостоятельностью швов на промежности
756. Для постановки послеродового сепсиса, при наличии первичного очага инфекции, достаточно следующего количества симптомов синдрома системного воспалительного ответа:
* не менее 1
*+ не менее 2
* не менее 3
* не менее 4
* не менее 5
757. Для синдрома системного воспалительного ответа помимо гипертермии более 380С, тахикардии более 90 уд в 1 мин, тахипное более 20 в 1 мин, лейкоцитоза более 12х109/л, также характерным является:
*+ гипотермия менее 360С, лейкопения менее 4,0х109/л
* гипотермия менее 36,60 С, лейкопения менее 5,0х109/л
* гипотермия менее 36,60 С, лейкопения менее 6,0х109/л
* гипертермия 370С, брадикардия менее 60 уд в 1 минуту
* гипертермия 37,50С, брадикардия менее 50 уд в 1 минуту
758. Основную роль в лечении акушерского перитонита играет следующий вид терапии:
*+ хирургический
* симптоматический
* физиотерапевтический
* дезинтоксикационный
* иммуномодулирующий
759. Наиболее частыми возбудителями септического шока являются:
* грибы рода кандида
* вирусы, простейшие
* анаэробные микроорганизмы
*+ грамотрицательные микроорганизмы
* грамположительные микроорганизмы
760. Септический шок - внезапно возникающие и прогрессирующие нарушения функций жизненно важных систем, причиной которых является кризис макроциркуляции и микроциркуляции вследствие:
* массивного кровотечения
* медикаментозной анафилаксии
* переливания несовместимой крови
* тяжелого течения эндометрита
*+ экзо- и эндотоксинов микроорганизмов
761. Различают следующие фазы развития септического шока:
* истинная, ложная
* ранняя, начальная, поздняя
*+ теплая, холодная, необратимый шок
* первичная, вторичная, метастатическая
* начальная, промежуточная, терминальная
762. Наиболее частым возбудителем послеродового мастита является:
* Bacteroides spp.
* Escherichia coli
* Candida albicans
*+ Staphilococcus aureus
* Streptococcus hemolyticus
763. У пациентки на 5-е сутки после родов повышение температуры до 38,0°С, нагрубание и болезненность правой молочной железы. Объективно: справа молочная железа равномерно увеличена в объеме, нагрубшая, болезненная, кожа гиперемирована, трещины соска. Клиническая картина соответствует следующему диагнозу:
*+ серозный мастит
* гангренозный мастит
* флегмонозный мастит
* абсцедирующий мастит
* инфильтративный мастит
764. У родильницы на 10-е сутки после родов повышение температуры до 39°С, озноб, потеря аппетита, плохой сон, боли в правой молочной железе в течение 5 дней, к врачу не обращалась. Объективно: правая молочная железа увеличена в объеме, кожа гиперемирована, в толще железы участки уплотнения и флюктуации, болезненные. Клиническая картина соответствует следующему диагнозу:
* лактостаз
* гипогалактия
*+ гнойный мастит
* серозный мастит
* инфильтративный мастит
765. При серозном мастите показано следующее лечение:
* хирургическое
*+ антибактериальное
* подавление лактации
* УФО молочной железы
* экстракорпоральная детоксикация
766. При гнойном мастите основным методом лечения является:
*+ хирургическое
* антибактериальное
* подавление лактации
* УФО молочной железы
* экстракорпоральная детоксикация
767. Одной из клинических форм распространенных инфекционных заболеваний кожи у новорожденных является:
* сепсис
* эритема
* омфалит
* конъюнктивит
*+ везикулопустулез
768. Одной из клинических форм распространенных инфекционных заболеваний кожи у новорожденных является:
* сепсис
* эритема
* омфалит
* конъюнктивит
*+ пузырчатка новорожденных
769. Одной из клинических форм распространенных инфекционных заболеваний кожи у новорожденных является:
* сепсис
* эритема
* омфалит
* конъюнктивит
*+ эксфолиативный дерматит Риттера
770. Одной из клинических форм распространенных инфекционных заболеваний кожи у новорожденных является:
* сепсис
* эритема
* омфалит
* конъюнктивит
*+ псевдофурункулез Фигнера
771. Одной из клинических форм распространенных инфекционных заболеваний кожи у новорожденных является:
* сепсис
* эритема
* омфалит
* конъюнктивит
*+ флегмона некротическая
772. Одной из клинических форм распространенных инфекционных заболеваний слизистых у новорожденных является:
* омфалит
* пневмония
*+ конъюнктивит
* флегмона некротическая
* псевдофурункулез Фигнера
773. Одной из клинических форм распространенных инфекционных заболеваний пупочной ранки у новорожденных является:
*+ омфалит
* пневмония
* конъюнктивит
* флегмона некротическая
* псевдофурункулез Фигнера
774. Классификация сепсиса у новорожденных:
* ранний, поздний
*+ внутриутробный, постнатальный
* острый, подострый, хронический
* первичный, вторичный, метастатический
* компенсированный, декомпенсированный
775. Пути распространения госпитальной инфекции у новорожденных:
* эндогенный, экзогенный, комбинированный
* первичный, вторичный, метастатический
* парентеральный, каналикулярный, контактный
* гематогенный, лимфогенный, интраканаликулярный
*+ контактно-бытовой, энтеральный, воздушно-капельный
776. Совместное пребывание ребенка с матерью в палате предупреждает:
* заболеваемость новорожденных внутриутробным сепсисом
*+ распространение инфекции в послеродовом отделении
* инфицирование ребенка через руки персонала
* бациллоносительство среди медперсонала
* инфицирование медперсонала
777. Одним из основных предрасполагающих факторов развития инфекционно-воспалительных заболеваний среди доношенных новорожденных является:
*+ асфиксия
* макросомия
* врожденные пороки развития
* искусственное вскармливание
* внутриутробная задержка роста плода
778. Участковый педиатр диагностировал у новорожденного некротическую флегмону правого плеча. Тактика врача:
* амбулаторное наблюдение
* наблюдение в дневном стационаре
* консультация аллерголога, дерматолога.
* плановая госпитализация в хирургическое отделение
*+ экстренная госпитализация в хирургическое отделение
779. Летальность при постнатальном сепсисе в настоящее время составляет:
* 11-20%
* 21-30%
*+ 31-40%
* 41-50%
* 51-60%
780. Длительность диспансерного наблюдения детей, перенесших неонатальный сепсис:
* 3 дня
* 3 недели
* 3 месяца
* 3 квартала
*+ 3 года
781. Послеродовый период начинается после рождения плаценты и продолжается:
* 6 лет
* 6 месяцев
*+ 6 недель
* 6 суток
* 6 часов
782. Непосредственно после родов масса матки составляет 1000 грамм. В результате инволюции к концу послеродового периода ее масса соответствует (грамм):
* 0,6
* 6
*+ 60
* 600
* 6000
783. Послеродовый период делится на:
*+ ранний, поздний
* срочный, запоздалый
* первичный, вторичный
* острый, подострый, хронический
* компенсированный, декомпенсированный
784. Длительность раннего послеродового периода составляет (час):
* 1
* 6
* 12
*+ 24
* 48
785. Физиологическая инволюция послеродовой матки соответствует уменьшению высоты дна матки в сутки на (см):
* 1
*+ 2
* 3
* 4
* 5
786. При физиологической инволюции послеродовой матки формирование шеечного канала заканчивается на следующие сутки:
* 2
*+ 10
* 20
* 30
* 42
787. Физиологическая инволюция матки после родов обусловлена:
* паритетом
* агалактией
* диетой и гигиеной родильницы
* асептическим воспалением матки
*+ сократительной активностью матки
788. Выделения из половых путей после родов называются:
* бели
* кровь
*+ лохии
* экссудат
* транссудат
789. Состав лохий при физиологическом течении послеродового периода:
* кровь, моча, гной, фрагменты каловых масс
* транссудат, гной, слизь, фрагменты периметрия
* бели, серозный экссудат, фрагменты эндометрия
*+ кровь, слизь, фрагменты миоцитов и децидуальной оболочки
* слизь, фрагменты эндоцервикса, многослойный плоский эпителий
790. При физиологическом послеродовом периоде в матке образуется раневой секрет – лохии, которые в первые 3-е суток называются:
* Lochia alba
* Lochia serosa
*+ Lochia rubra
* Lochia albo-serosa
* Lochia rubro-serosa
791. При физиологическом послеродовом периоде в матке образуется раневой секрет – лохии, которые на 4-7 сутки называются:
* Lochia alba
*+ Lochia serosa
* Lochia rubra
* Lochia albo-serosa
* Lochia rubro-serosa
792. При физиологическом послеродовом периоде в матке образуется раневой секрет – лохии, которые с 8-х суток называются:
*+ Lochia alba
* Lochia serosa
* Lochia rubra
* Lochia albo-serosa
* Lochia rubro-serosa
793. В послеродовом периоде лактация происходит под влиянием:
* ЛГ
* ФСГ
* окситоцина
*+ пролактина
* вазопрессина
794. Усиленный приток крови к молочным железам и их нагрубание отмечается на следующие сутки послеродового периода:
* 1-2
*+ 3-4
* 5-6
* 7-8
* 9-10
795. При физиологическом течении послеродового периода эпителизация внутренней поверхности матки, за исключением плацентарной площадки, заканчивается на следующие сутки:
* 5
*+ 10
* 20
* 30
* 42
796. При физиологическом течении послеродового периода эпителизация плацентарной площадки заканчивается на следующие сутки:
* 5
* 10
* 20
* 30
*+ 42
797. При отсутствии лактации после родов менструальная функция восстанавливается через:
* 6-8 лет
* 6-8 дней
* 6-8 часов
*+6-8 недель
* 6-8 месяцев
798. При физиологическом течении послеродового периода связочный аппарат матки восстанавливается к концу следующей недели:
* 1
* 2
*+ 3
* 4
* 5
799. При физиологическом течении послеродового периода молочные железы продуцируют «зрелое грудное молоко» со следующих суток:
* 1-2
* 3-4
*+5-6
* 7-8
* 9-10
800. При физиологическом течении послеродового периода молочные железы продуцируют «молозиво» со следующих суток:
*+ 1-2
* 3-4
*5-6
* 7-8
* 9-10
801. При физиологическом течении послеродового периода молочные железы продуцируют «переходное молоко» со следующих суток:
* 1-2
*+ 3-4
*5-6
* 7-8
* 9-10
ПРК
802. У роженицы через 30 минут после рождения новорожденного признаков отделения последа и наружного кровотечения нет. При попытке ручного отделения плаценты обнаружено истинное приращение ее. Дальнейшая врачебная тактика:
*+ гистерэктомия
* мизопростол ректально
* выжидательная тактика
* окситоцин внутривенно
* метилэргометрин внутривенно
803. Одна из основных причин кровотечения в позднем послеродовом периоде:
* атония матки
* ДВС-синдром
* разрыв влагалища
* разрыв шейки матки
*+ остатки плацентарной ткани
804. У родильницы с крупным плодом в раннем послеродовом периоде началось кровотечение из половых путей со сгустками, матка периодически расслабляется. Кровопотеря 600,0 и продолжается. Вероятная причина кровотечения:
* ДВС синдром
* разрыв матки
*+ атония матки
* разрыв влагалища
* разрыв промежности
805. У родильницы появились яркие кровянистые выделения из половых путей сразу после выделения последа. Матка на уровне пупка, плотная. Послед осмотрен - цел. Вероятная причина кровотечения:
*+ разрыв мягких тканей родовых путей
* ДВС - синдром
* атония матки
* тромбофилия
* разрыв матки
806. Показанием для гемотрансфузии является уровень гемоглобина ниже (г/л):
*+70
* 80
* 90
* 100
* 110
807. У родильницы в раннем послеродовом периоде матка дряблая, не сокращается. Несмотря на введение утеротоников, периодически расслабляется, кровопотеря 700 мл и продолжается. Вероятная причина кровотечения:
*+ атония матки
* ДВС - синдром
* разрыв влагалища
* разрыв шейки матки
* разрыв промежности
808. У родильницы в раннем послеродовом периоде матка дряблая, периодически расслабляется, обильные кровянистые выделения из половых путей, после введения утеротоников, применения бимануальной компрессии матки, кровопотеря 800 мл и продолжается. Выставлен диагноз – атония матки, кровотечение. Дальнейшая тактика:
*+ лапаротомия, хирургический гемостаз
* выскабливание стенок полости матки
* ручное обследование полости матки
* лапаротомия, аднексэктомия
* лапаротомия, гистерэктомия
809. Наиболее частой причиной послеродового кровотечения является:
* ДВС-синдром
*+ атония матки
* крупный плод
* остатки плацентарной ткани
* травма мягких родовых путей
810. У родильницы после родов крупным плодом в раннем послеродовом периоде началось кровотечение, которое составило 500,0 и продолжается. Послед - цел. Дальнейшая тактика:
+* введение утеротоников
*лапаротомия, ампутация матки
* бимануальная компрессия матки
* ручное обследование полости матки
* лапаротомия, хирургический гемостаз
811. Врачебная тактика при истинном приращении плаценты:
* внутривенное введение метилэргометрина
* ручное отделение и выделение плаценты
* внутривенное введение окситоцина
* выскабливание полости матки
*+ лапаротомия, гистерэктомия.
812. У родильницы после родов яркие кровянистые выделения из половых путей, при осмотре шейки матки на зеркалах обнаружен разрыв шейки матки с переходом на свод влагалища. Клиническая картина соответствует следующему диагнозу:
* разрыв матки
* разрыв влагалища
* разрыв шейки матки I ст.
* разрыв шейки матки II ст.
*+ разрыв шейки матки III ст.
813. Согласно клиническим протоколам МЗ РК (2010), в раннем послеродовом периоде после родов через естественные родовые пути при кровопотере 600,0 и более на фоне утеротоников необходимо произвести:
* ручное отделение и выделение последа
* лапаротомия, хирургический гемостаз
* выскабливание стенок полости матки
*+ бимануальная компрессия матки
* лапаротомия, гистерэктомия
814. Активное ведение 3-го периода родов снижает вероятность развития послеродового кровотечения в (раз):
* 1,5 -1,9
* +2,0-2,5
*3,0-3,5
*4,0-4,5
*5,0-5,5
815. Активное ведение 3-го периода родов с целью снижения вероятности послеродового кровотечения предполагает использование следующего лекарственного средства:
* энзапрост
*+ окситоцин
* мизопростол
* антигестагены
* метилэргометрин
816. Активное ведение 3-го периода родов с целью снижения вероятности послеродового кровотечения предполагает использование окситоцина в следующей дозировке (ЕД):
* 5
*+10
* 15
* 20
* 25
817. Активное ведение 3-го периода родов с целью снижения вероятности послеродового кровотечения предполагает использование окситоцина 10 ЕД в течение следующего времени после родов (минут):
*+1-й
* 2-х
* 3-х
* 4-х
* 5-ти
818. Активное ведение 3-го периода родов с целью снижения вероятности послеродового кровотечения предполагает использование в течение первой минуты после родов окситоцина 10 ЕД в следующую часть тела:
* плечо
*+ бедро
* ягодицы
* предплечье
* шейку матки
819. Вероятность развития послеродового кровотечения снижается в 2,0-2,5 раза при следующей тактике ведения родов:
* активно-выжидательном ведении 3-го периода
* выжидательном ведении 3-го периода
*+ активном ведении 3-го периода
* активном ведении 2-го периода
* активном ведении 1-го периода
820. Снижает вероятность развития послеродового кровотечения в 2,0-2,5 раза активное ведение следующего периода родов:
* 1-го
* 2-го
*+ 3-го
* ложных схваток
* раннего послеродового
821. Активное ведение 3-го периода родов снижает вероятность развития следующего кровотечения:
* в родах
* последового
*+послеродового
* во время беременности
* позднего послеродового
822. При истинном приращении плаценты ворсины хориона расположены в пределах:
* функционального слоя эндометрия
* базального слоя эндометрия
*+ миометрия
* параметрия
* периметрия
823. Факторы свертывания крови (свежезамороженная плазма, криопреципитат тромбоцитарной массы), антифибринолитики, рекомбинантный YII фактор крови – это препараты, используемые для этиотропной терапии послеродового акушерского кровотечения, обусловленного одной из нижеследующих 4-х причин:
* травма - травмы родовых путей
*+ тромбин – нарушение коагуляции
* ткань – задержка тканей в полости матки
* дисфункциональное маточное кровотечение
* тонус – нарушение сократительной функции матки
824. Массаж матки, утеротоники, бимануальная компрессия матки – этиотропная терапия послеродового акушерского кровотечения, обусловленного одной из нижеследующих 4-х причин:
* травма - травмы родовых путей
* тромбин – нарушение коагуляции
* ткань – задержка тканей в полости матки
* дисфункциональное маточное кровотечение
*+ тонус – нарушение сократительной функции матки
825. Ручное обследование полости матки – этиотропная терапия послеродового акушерского кровотечения, обусловленного одной из нижеследующих 4-х причин:
* травма - травмы родовых путей
*тромбин – нарушение коагуляции
*+ ткань – задержка тканей в полости матки
* дисфункциональное маточное кровотечение
* тонус – нарушение сократительной функции матки
826. Ушивание разрывов мягких тканей родовых путей, коррекция выворота матки, лапаратомия при разрыве матки – этиотропная терапия послеродового акушерского кровотечения, обусловленного одной из нижеследующих 4-х причин:
*+ травма - травмы родовых путей
* тромбин – нарушение коагуляции
* ткань – задержка тканей в полости матки
* дисфункциональное маточное кровотечение
* тонус – нарушение сократительной функции матки
827. Многоводие, многоплодие, крупный плод приводят к перерастяжению матки и являются клиническими факторами риска послеродового кровотечения в связи с:
*+ нарушением сократительной функции матки («Т» - тонус)
* дисфункциональным маточным кровотечением
* задержкой тканей в полости матки («Т» - ткань)
* нарушением коагуляции («Т» - тромбин)
* травмой родовых путей («Т» - травма)
828. Быстрые и затяжные роды, высокий паритет (›5 родов) приводят к истощению матки и являются клиническими факторами риска послеродового кровотечения в связи с:
*+ нарушением сократительной функции матки («Т» -тонус)
* дисфункциональным маточным кровотечением
* задержкой тканей в полости матки («Т» -ткань)
* нарушением коагуляции («Т» - тромбин)
* травмой родовых путей («Т» - травма)
829. Хориоамнионит, лихорадка в родах являются клиническими факторами риска послеродового кровотечения в связи:
*+ нарушением сократительной функции матки («Т» - тонус)
* дисфункциональным маточным кровотечением
* задержкой тканей в полости матки («Т» -ткань)
* нарушением коагуляции («Т» - тромбин)
* травмой родовых путей («Т» - травма)
830. Миома матки, предлежание плаценты являются клиническими факторами риска послеродового кровотечения в связи:
*+ нарушением сократительной функции матки («Т» - тонус)
* дисфункциональным маточным кровотечением
* задержкой тканей в полости матки («Т» - ткань)
* нарушением коагуляции («Т» - тромбин)
* травмой родовых путей («Т» - травма)
831. Дефект последа, рубец на матке, высокий паритет, плотное прикрепление и приращение плаценты являются клиническими факторами риска послеродового кровотечения в связи:
* нарушением сократительной функции матки («Т» - тонус)
* дисфункциональным маточным кровотечением
*+ задержкой тканей в полости матки («Т» - ткань)
* нарушением коагуляции («Т» - тромбин)
* травмой родовых путей («Т» - травма)
832. Гипотония матки приводит к задержке сгустков крови в полости матки и является клиническими факторами риска послеродового кровотечения в связи:
* нарушением сократительной функции матки («Т» - тонус)
* дисфункциональным маточным кровотечением
*+ задержкой тканей в полости матки («Т» - ткань)
* нарушением коагуляции («Т» - тромбин)
* травмой родовых путей («Т» - травма)
833. Быстрые и оперативные вагинальные роды являются клиническими факторами риска послеродового кровотечения в связи:
* нарушением сократительной функции матки («Т» - тонус)
* дисфункциональным маточным кровотечением
* задержкой тканей в полости матки («Т» - ткань)
* нарушением коагуляции («Т» - тромбин)
*+ травмой родовых путей («Т» - травма)
834. При кесаревом сечении неправильные положения плода, низкое расположение его предлежащей части являются клиническими факторами риска послеродового кровотечения в связи:
* нарушением сократительной функции матки («Т» - тонус)
* дисфункциональным маточным кровотечением
* задержкой тканей в полости матки («Т» - ткань)
* нарушением коагуляции («Т» - тромбин)
*+ травмой родовых путей («Т» -травма)
835. Рубец на матке при вагинальных родах является клиническими факторами риска послеродового кровотечения в связи:
* нарушением сократительной функции матки («Т» - тонус)
* дисфункциональным маточным кровотечением
* задержкой тканей в полости матки («Т» - ткань)
* нарушением коагуляции («Т» - тромбин)
*+ травмой родовых путей («Т» - травма)
836. Высокий паритет, расположение плаценты в дне матки, нарушение техники активного ведения 3-го периода родов являются клиническими факторами риска послеродового кровотечения в связи:
* нарушением сократительной функции матки («Т» - тонус)
* дисфункциональным маточным кровотечением
* задержкой тканей в полости матки («Т» - ткань)
* нарушением коагуляции («Т» - тромбин)
*+ травмой родовых путей («Т» - травма)
837. Наследственные коагулопатии, заболевания печени, гематомы, преэклампсия, эклампсия, HELLP-синдром, антенатальная гибель плода, хориоамнионит являются клиническими факторами риска послеродового кровотечения в связи:
* нарушением сократительной функции матки («Т» - тонус)
* дисфункциональным маточным кровотечением
* задержкой тканей в полости матки («Т» - ткань)
*+ нарушением коагуляции («Т» - тромбин)
* травмой родовых путей («Т» - травма)
838. Кровопотеря, превышающая 0,5% от массы тела, считается:
* физиологической
*+ патологической
* в пределах нормы
* массивной
* умеренной
839. Кровопотеря, составляющая 0,5% от массы тела роженицы, считается:
* массивной
* патологической
*+ физиологической
* компенсированной
* декомпенсированной
840. Ранним послеродовым кровотечением называется кровотечение, возникшее в следующий период после родов (суток):
*+1
* 7
* 30
* 42
* 48
841. Физиологическая кровопотеря в родах при благоприятном течении беременности не должна превышать от массы тела более:
* 1%
* 2%
* 0,3%
*+ 0,5%
* 0,75%
842. Кровопотеря в родах у рожениц с анемией не должна превышать от массы тела более:
* 1%
* 2%
*+ 0,3%
* 0,5%
* 0,75%
843. Полным разрывом матки называется нарушение целостности следующих слоев матки:
*+ всех
* серозного
* слизистого
* серозного и мышечного
* слизистого и мышечного
Партограмма
867. Данный вид графического изображение называется:
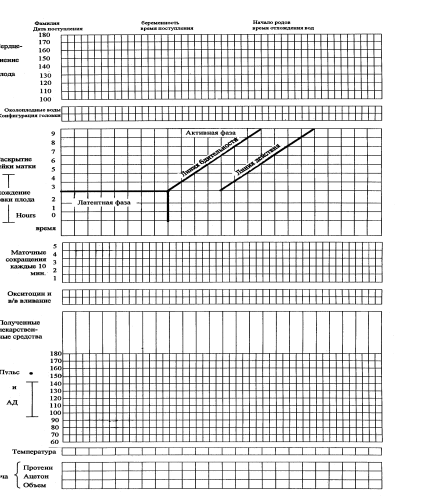
* гистограмма
*+ партограмма
* гравидограмма
* кардиотокограмма
* электрокардиограмма
868. На данном фрагменте партограммы изображено:
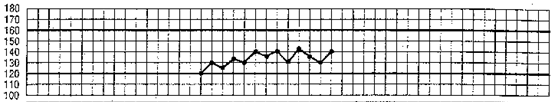
* пульс матери
* + сердцебиение плода
* артериальное давление
* количество околоплодных вод
* Характер маточных сокращений
869. На данном фрагменте партограммы символом «Х» изображено:
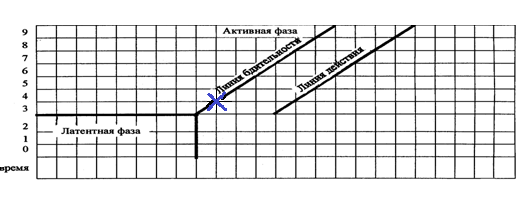
* Конфигурация головки
*+ Раскрытие шейки матки
* Прохождение головки плода
* Характер маточных сокращений
* Время излития околоплодных вод
870. На данном фрагменте партограммы символ «Х» отображает следующее раскрытие шейки матки (см):
*+3
* 4
* 5
* 6
* 7
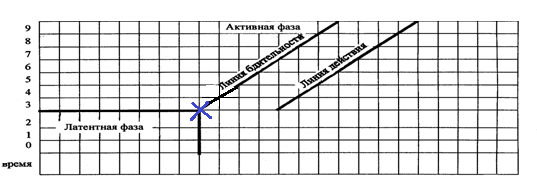
871. На данном фрагменте партограммы символ «Х» отображает следующее раскрытие шейки матки (см):

* 1
*+ 2
* 3
* 4
* 5
872. На данном фрагменте партограммы символ «Х» отображает следующее раскрытие шейки матки (см):
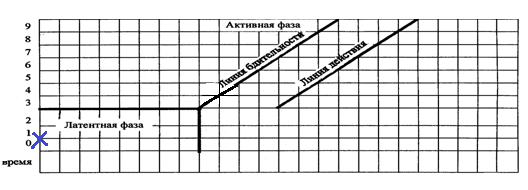
*+1
* 2
* 3
* 4
* 5
873. На данном фрагменте партограммы символ «Х» отображает следующее раскрытие шейки матки (см):

* 1
* 2
* 3
*+4
* 5
874. На данном фрагменте партограммы символ «Х» отображено раскрытие шейки матки на 4 см, что соответствует следующей фазе родов:

* Ложные схватки
* Латентная
*+Активная
* III период
* Потуги
875. На данном фрагменте партограммы символ «Х» отображено раскрытие шейки матки на 3 см, что соответствует следующей фазе родов:

* ложные схватки
*+латентная
* активная
* III период
* потуги
876. На данном фрагменте партограммы символ «Х» отображает следующее раскрытие шейки матки (см):
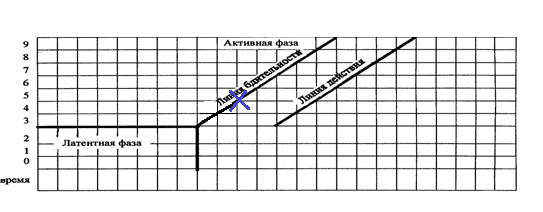
* 1
* 2
* 3
* 4
*+5
877. На данном фрагменте партограммы символ «Х» отображает следующее раскрытие шейки матки (см):
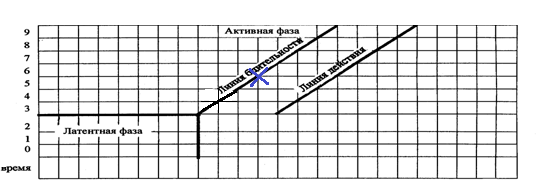
* 3
* 4
*+6
* 5
* 7
878. На данном фрагменте партограммы символ «Х» отображает следующее раскрытие шейки матки (см):

* 3
* 4
* 5
* 6
*+7
879. На данном фрагменте партограммы символ «Х» отображает следующее раскрытие шейки матки (см):
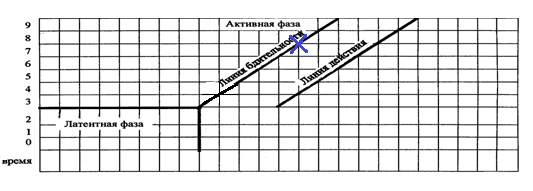
* 4
* 5
*+8
* 7
* 6
880. На данном фрагменте партограммы символ «Х» отображает следующее раскрытие шейки матки (см):
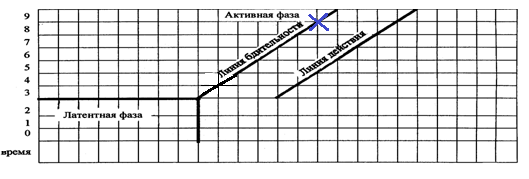
* 4
* 5
* 8
*+9
* 10
881. На данном фрагменте партограммы символ «Х» отображает следующее раскрытие шейки матки (см):
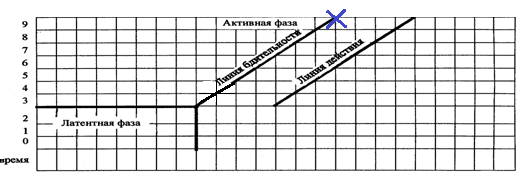
* 4
* 5
* 8
* 9
*+10
882. На данном фрагменте партограммы символом «О» изображено:

* конфигурация головки
* раскрытие шейки матки
* кратность мочеиспускания
*+ прохождение головки плода
* характер маточных сокращений
883. Опускание головки плода – поступательное движение головки плода в полость малого таза, которое на партограмме обозначается как:
* конфигураци головки
* маточные сокращения
* раскрытие шейки матки
* кратность мочеиспускания
*+продвижение головки плода
884. Для определения положения головки плода и обозначения на партограмме принято использовать следующий параметр пальцев:
* окружность
* диагональ
* толщину
*+ширину
* длину
885. Для определения положения головки плода и обозначения на партограмме принято использовать ширину следующего количества пальцев:
* 1
* 2
* 3
* 4
*+ 5
886. Для определения положения головки плода и обозначения на партограмме принято использовать ширину 5-ти пальцев, которые располаются над:
*+верхним краем лонного сочленения
* нижним краем лонного сочленения
* верхний край подвздошных костей
* нижний край подвздошных костей
* серединой лонного сочленения
887. На данном фрагменте партограммы символ «0» отображает следующее опускание (прохождение) головки плода в полость малого таза:

*+ 5/5
* 4/5
* 3/5
* 2/5
* 1/5
888. На данном фрагменте партограммы символ «0» отображает следующее опускание (прохождение) головки плода в полость малого таза:
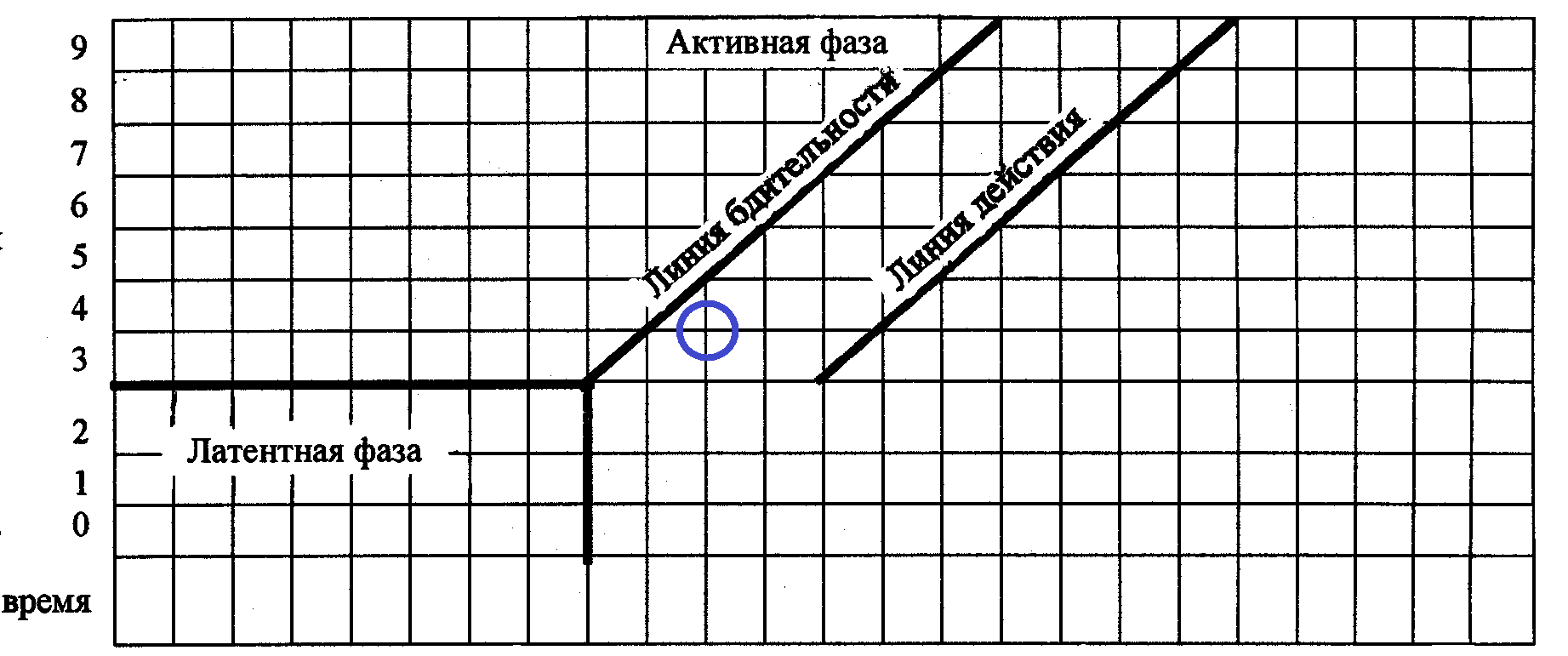
* 5/5
*+4/5
* 3/5
* 2/5
* 1/5
889. На данном фрагменте партограммы символ «0» отображает следующее опускание (прохождение) головки плода в полость малого таза:
Дата публикования: 2015-11-01; Прочитано: 1230 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
