 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Клинические проявления синдрома Морганьи—Адамса—Стокса
|
|
определяются продолжительностью жизнеопасных аритмий и наступающими вследствие этого тяжелыми гемодинамическими расстройствами и ишемией мозга. Данные мониторного ЭКГ-наблюдения позволили Л. Томову и Ил. Томову в 1979 г. более точно выявить эту взаимосвязь
Клинические проявления синдрома:
• в течение 3—5 с. Внезапное начало предобморочного (липотимического) состояния:
— выраженная слабость, темные круги перед глазами, замедленная речь, нарушение координации, безразличие к окружающей обстановке и дезориентация, нарастающий шум или звон в ушах, голове, тошнота, рвота,
— бледность кожных покровов,
— снижение АД,
— нарушения сердечного ритма, которые можно определить по пульсу и аускультации сердца, но вид диагностировать только при снятии ЭКГ в этот момент;
• в течение 10—20 с. Обморок (синкопальное состояние):
— потеря сознания,
— бледность кожных покровов, цианоз губ, акроцианоз,
— падение АД,
— снижение тонуса мышц, больной лежит неподвижно, могут возникать клонические подергивания лица и туловища,
— ослабленное, почти незаметное дыхание,
— нарушения сердечного ритма, которые можно определить по пульсу и аускультации сердца, но вид диагностировать только при снятии ЭКГ в этот момент;
• в течение 20—40 с. Сохраняется глубокий обморок:
— прогрессируют гемодинамические расстройства,
— сохраняются нарушения дыхания,
— появляются генерализованные эпилептиформные судороги,
— у больных, перенесших травму мозга, могут быть прикусывание языка, непроизвольное мочеиспускание и дефекация,
— нарушения сердечного ритма, которые можно определить по пульсу и аускультации сердца, но вид диагностировать только при снятии ЭКГ в этот момент;
• в течение 1—5 мин. Состояние клинической смерти:
— дыхание периодическое, типа Чейна—Стокса с увеличением периода апноэ, клокочущее дыхание, как при нарастающем отеке легких,
— интенсивный цианоз, чаще всей верхней половины тела,
— сердечные тоны глухие, редкий ритм, периоды асистолии, чередующиеся с периодами аритмии,
— пульс и АД не определяются,
— зрачки расширены, снижаются и исчезают корнеальные рефлексы,
— нарушения сердечного ритма, которые можно определить только при снятии ЭКГ в этот момент;
• через 5—10 мин. Коматозное состояние или биологическая смерть.
Неотложная помощь при синдроме Морганьи — Эдемса — Стокса: при затяжном обморочном состоянии непрямой массаж сердца и искусственное дыхание рот в рот, одновременно введение под кожу или внутримышечно 0,5 — 1 мл 0,1% атропина, а при отсутствии эффекта — под кожу 1 мл раствора эфедрина, изадрин под язык. При неэффективности перечисленных средств внутривенно вводится 60 — 90 мг преднизолона (или 100 — 200 мг гидрокортизона). В тяжелейших случаях показана электрокардиостимуляция.
Внутрижелудочковая блокада чаще встречается в виде блокад ножек пучка Гиса. Исходя из анатомического строения пучка Гиса, можно разделить эти блокады на несколько видов: частичные, когда блокируется какая-то ветвь ножки (например, передняя или задняя ветвь левой ножки пучка Гиса); полные, когда блокируется вся ножка; изолированные — при блокаде одной левой или правой ножек, сочетанные — при блокаде правой ножки с ветвями левой.
При полной блокаде одной из ножек возбуждение сначала охватывает желудочек с неповрежденной ножкой, а уже затем распространяется на желудочек, ножка которого блокирована.
Больные с блокадами ножек пучка Гиса жалоб не предъявляют. При аускультации сердца нередко обнаруживается
расщепление или раздвоение I тона, обусловленное асинхронизмом в деятельности желудочков.
Главным диагностическим критерием блокад ножек пучка Гиса является электрокардиографический.
Поскольку возбуждение желудочков происходит медленнее и необычным путем, желудочковые комплексы на электрокардиограмме расширены и деформированы, напоминают форму желудочковых экстрасистол.
Общие ЭКГ признаки блокад ножек пучка Гиса:
1) комплекс QRS уширен (от 0,12 до 0,20 с);
2) амплитуда зубцов Q, R, S очень часто увеличена;
3) зубец Т обычно направлен в противоположную сторону по отношению к главному (наиболее выраженному) зубцу комплекса QRS;
4) в I и III стандартных отведениях главные зубцы комплекса QRS направлены в противоположные стороны. Блокады левой или правой ножек пучка Гиса определяют при сопоставлении основных зубцов и интервалов в стандартных и грудных отведениях.
| При блокаде левой ножки пучка Гиса | При блокаде правой ножки пучка Гиса |
| запаздывает его возбуждение, и желудочковые комплексы напоминают форму комплексов при правожелудочковой экстрасистолии. Главный (наибольший) зубец комплекса QRS в I стандартном отведении направлен вверх, а в III — вниз. Иначе говоря, главным зубцом в I отведении является зубец R а в III — QS. в отведении V1— V2 зубец S особенно глубок, зубец R отсутствует или очень мал, а в отведениях V5 — V6 зубец R высок, зубец S отсутствует. | наоборот, главный зубец в I отведении направлен вниз (QS), a в III отв,едении — вверх (R). в отведениях V1 — V2 появляется выраженный зубец R, a S уменьшается или исчезает, а в отведениях V5 — V6 появляется зубец S. |
| блокаде левой ножки пучка Гиса | ||||||||||||||||
| Этиология | Врожденные пороки сердца с дефектом межпредсердной перегородки, аномалией трехстворчатого клапана (болезнь Эбштейна), тетрада Фалло и др. Болезнь проводящей системы сердца Ланегре, Лева. ИБС, в том числе инфаркт миокарда; миокардиты и постмиокардитический кардиосклероз. Заболевания, вызывающие перегрузку и гипертрофию левого желудочка: артериальная гипертония с гипертрофией левого желудочка, недостаточность митрального клапана, пороки аортального клапана, коарктация аорты и др. Первичные и вторичные кардиомиопатии. После оперативного лечения патологии клапанного аппарата сердца или на дополнительных проводящих путях при синдроме Вольфа—Паркинсона—Уайта. Интоксикация препаратами: дигоксином, дигитоксином, хинидином, новокаинамидом, аймалином и др. Гиперкалиемия. | |||||||||||||||
| Клиника | Появление блокады левой ножки пучка Гиса в редких случаях может проявляться расщеплением I тона, а при дилатации левого желудочка — появлением систолического шума по правому краю грудины и под мечевидным отростком. Однако в подавляющем большинстве случаев аускультация тонов и шумов, характерных для ранее существовавшей патологии сердца, не изменяется. | |||||||||||||||
| ЭКГ | Расширение комплекса QRS до 0,12 с и более (полная); Широкий и расщепленный зубец R (отсутствуют зубцы q и s) в виде широкой буквы "Л" в I отведении, увеличенное время внутреннего отклонения (intrinsicoid deflection) до 0,08 с и больше в отведениях I, V5, V6, aVL. Расширенный и зазубренный зубец S или комплекс QS в противоположных отведениях VI V2, иногда в отведениях III и aVF. Смещение вниз сегмента ST с отрицательной асимметричной волной Т в отведениях V5,V6, I, aVL. Смещенный кверху сегмент ST с высоким асимметричным Т в отведениях VI, V2 и иногда в отведениях III и aVF. В подавляющем большинстве случаев имеется горизонтальное положение электрической оси сердца (формы I, aVL-отведений соответствуют V5, V6) или патологическое отклонение оси влево. | |||||||||||||||
| дифференцировать |
|

| блокаде правой ножки пучка Гиса | |
| Этиология | У практически здоровых людей (0,18 %). Врожденные пороки сердца с дефектом межпредсердной перегородки, аномалией трехстворчатого клапана (болезнь Эбштейна), тетрада Фалло и др. Болезнь проводящей системы сердца Ланегре, Лева. ИБС, в том числе инфаркт миокарда, особенно правого желудочка. Миокардиты и постмиокардитический кардиосклероз. Заболевания, вызывающие перегрузку и гипертрофию правого желудочка: — пороки митрального клапана, — недостаточность трехстворчатого клапана, — стеноз легочной артерии, — острое и хроническое легочное сердце, — тромбоэмболия легочной артерии. Первичные и вторичные кардиомиопатии. Слипчивый перикардит. После операций на открытом сердце или на дополнительных проводящих путях сердца при синдроме Вольфа—Паркинсона—Уайта. |
| Клиника | Появление блокады правой ножки пучка Гиса в редких случаях может проявляться расщеплением I тона, а при возникающей дилатации правого желудочка — появлением систолического шума по правому краю грудины и под мечевидным отростком. Однако в подавляющем большинстве случаев аускультация тонов и шумов, характерных для ранее существовавшей патологии сердца, при повышении блокады не изменяется. |
| ЭКГ | Расширение комплекса QRS до 0,12 с и более. Расщепление комплекса QRS в виде буквы М - rsR, rsR', RSR" RsR, rR' формы и увеличенное время внутреннего отклонения (intrinsicoid deflection) в отведениях V1,,V2, V3R, aVR более 0,06 с; Глубокий, зазубренный зубец S с продолжительностью более 0,04 с в отведениях I, V5, V6, иногда в отведениях II, aVL. Отведения I и II имеют преимущественно положительный комплекс QRS, в котором R>S. Смещение вниз сегмента ST и отрицательная волна Т в отведениях V1, V2, V3R возможно в отведениях III и aVF. Электрическая ось сердца чаще всего занимает индифферентное положение, или наблюдают незначительное отклонение ее вправо или влево. |
| Лечение | В лечении внугрижелудочковых блокад главную роль играет лечение основного заболевания. |

4. Аритмии вследствие нарушения возбудимости и проводимости.
Мерцательная аритмия (мерцание предсердий)
является одной из наиболее тяжелых и распространенных форм аритмии. Это сложное расстройство ритма, которое характеризуется резким повышением возбудимости миокарда и одновременным нарушением проводимости в нем. При этом в миокарде предсердий возникает масса эктопических очагов возбуждения, генерирующих до 600 — 800 импульсов в минуту, сочетающихся с неполной атриовентрикулярной блокадой. В связи с этим предсердия отвечают на многочисленные импульсы сокращениями отдельных мышечных волокон («мерцанием»), а желудочки — нерегулярными систолами соответственно атриовентрикулярной проводимости. В зависимости от проводящей способности атриовентрикулярного узла различают три формы мерцательной аритмии: тахиаритмическую, при которой желудочки сокращаются с частотой 120 — 160 раз в минуту; брадиаритмическую, при которой частота сердечного ритма не превышает 60 в минуту; нормосистолическую, при которой желудочки сокращаются 60 — 80 раз в минуту.
Различают пароксизмальное и постоянное течение мерцательной аритмии. Пароксизмальная мерцательная аритмия возникает в виде приступов тахиаритмии и по клинической картине напоминает пароксизмальную тахикардию.
| Этиология | При отсутствии кардиальной патологии мерцательная аритмия возникает в 20—30 % случаев (во время эмоционального стресса, после хирургического вмешательства, физической нагрузки и др.). При этом выделяют 2 типа мерцательной аритмии: — вагусный тип у мужчин среднего возраста, когда приступы возникают чаще ночью, во время отдыха или/и после обильной еды; — катехоламинчувствительный тип чаще наблюдают у женщин, когда аритмия появляется после стресса, употребления кофе, алкоголя. Семейные случаи мерцательной аритмии, обусловленные мутацией 10-й хромосомы: 10 q22 — q24, мутацией генов α- и β-адренорецепторов. ИБС, в том числе острый инфаркт миокарда (часто). Артериальная гипертония. Тиреотоксикоз (тиреотоксическое сердце), нередко в сочетании с другой кардиальной патологией. Ревматические пороки сердца, с преимущественным поражением митрального клапана. Пролапс митрального и/или трикуспидального клапана. Врожденные пороки сердца. Первичные кардиомиопатии, чаще дилатационная кардиомиопатия. Вторичные кардиомиопатии, в том числе амилоидоз, гемохроматоз сердца. Токсические поражения сердца. Метастазы опухолей. Операции на сердце. Травмы сердца. Повышение внутричерепного давления: — опухоль мозга, — менингит, — отек мозга, — инсульт мозга, субарахноидальное кровоизлияние, — травма мозга, — операция на мозге. Синдром (чувствительного) каротидного синуса, чрезмерный массаж каротидного синуса. Шок любого происхождения. |
| Клиника | сердцебиения, резкая брадиаритмия (40 и менее сокращений в минуту) может вызывать головокружение, изредка потерю сознания. Объективно — при исследовании сердца обнаруживается неправильность в последовательности сердечных сокращений. Границы и мелодия сердца соответствуют характеру основного патологического процесса (например, митральному стенозу), но как правило отмечается постоянная изменчивость звучности тонов, а при тахиаритмии у верхушки выслушивается громкий первый тон. Постоянное изменение звучности тонов объясняется различной продолжительностью диастолы, а следовательно, разным наполнением желудочков. Пульс при мерцательной аритмии характеризуется полной неправильностью ритма. При этом отдельные пульсовые волны разной величины следуют друг за другом через разные промежутки времени. Для мерцательной аритмии очень характерно наличие дефицита пульса, чего не наблюдается при экстрасистолии. |
| ЭКГ | Отсутствие предсердной волны Р. Полиморфные волны мерцания предсердий f различной амплитуды, ширины, высоты с изменяющейся частотой от 350 до 700 в 1 мин. Изоэлектрическая линия из-за волн f имеет волнообразный вид, иногда с малозаметными колебаниями, более выраженными в правых грудных отведениях V1—V2; АВ-блокада непостоянная, изменяющаяся, поэтому определяется минимальная и максимальная частота желудочковых сокращений (QRS). Сегменты ST и волна Т деформированы волнами f. Комплексы QRS могут быть нормальными или расширенными при синдроме ВПУ, полных блокадах ножек пучка Гиса. |
| Лечение | Дигоксин Нагрузочная доза В/в: 0,75-1 мг в разведении 50 мл 5 % раствора глюкозы или 0,9 % раствора натрия хлорида в течение 2 ч Внутрь: по 0,5 мг дважды с интервалом 12 ч, затем по 0,25 мг через каждые 12 ч в течение 2 сут; Поддерживающая доза 0,0625-0,25 мг/сут (с учетом возраста, функции почек и взаимодействия с другими препаратами) Верапамил В/в: 5 мг в течение 2 мин. При отсутствии эффекта в течение 5 мин повторяйте введение по 5 мг через каждые 5 мин до общей дозы 20 мг (10 мг у пациентов с ИБС или в возрасте > 60 лет) Внутрь: по 40-120 мг через каждые 8 ч; или Изоптин 0,25% 2,0-4,0 (5-10 мг) + 5% глюкоза 10,0 или физ. р-ре, в/в струйно; Новокаинамид 10% - 10,0 + 1% - 0,3 мезатона (при низком АД). При отсутствие эффекта повторить на фоне в/в введения поляризующей смеси: 5% глюкоза – 200,0 + хлорид калия 4% - 1,7г + 4 ед. инсулина + коргликон 0,06% - 0,5 мл; β-Блокаторы В/в: атенолол 5-10 мг медленно; соталол 20-60 мг медленно Внутрь: атенолол 26-100 мг/сут; соталол по "80-160 мг через каждые Амиодарон Нагрузочная доза В/в: 300 мг (5 мг/кг) в разведении 5 % раствором глюкозы в течение 20-120 мин, затем 900 мг в течение 24 ч. Внутрь: по 200 мг через каждые 8 ч в течение 1 нед (начните прием одновременно с внутривенным введением нагрузочной дозы), затем по 200 мг через каждые 12 ч в течение 1 нед Поддерживающая доза Внутрь: 100-200 мг 1 раз в сутки утром. Флекаинид Внутривенно Введите медленно капельно в дозе 2 мг/кг (не более 150 мг) в течение 10-30 мин затем (при необходимости) введите 1,5 мг/кг в течение 1 ч затем (при необходимости) продолжайте инфузию со скоростью 100-250 мкг/кг/ч в течение 24 ч Внутрь: Начальная доза по 50 мг через каждые 12 ч, повысьте дозу до 100 мг через каждые 12 ч. |
Мерцательная аритмия, особенно тахиаритмическая форма, как правило, свидетельствует о грубых морфологических изменениях в миокарде и оказывает значительное влияние на ударный объем сердца и периферическую гемодинамику.

Трепетание предсердий:
нарушение сердечного ритма, по патогенезу приближающееся к мерцательной аритмии. Трепетание предсердий от мерцательной аритмии отличается тем, что:
1) число импульсов, возникающих в предсердиях, обычно не превышает 250 — 300 в минуту;
2) импульсы через атриовентрикулярный узел проводятся более ритмично (например, каждый второй, третий или четвертый импульс – правильная форма), при меняющейся проводимости атриовентрикулярного узла сокращения сердца неритмичны – неправильная форма.
| Этиология | Ревматические пороки сердца, преимущественно стеноз левого атриовентрикулярного отверстия. ИБС, в том числе острый инфаркт миокарда. Артериальная гипертония. Тиреотоксикоз (тиреотоксическое сердце), нередко в сочетании с другой кардиальной патологией. Перикардит, в том числе при острых и хронических обострениях заболеваний легких. Синдром Вольфа—Паркинсона— Уайта. Пролапс митрального и/или трикуспидального клапана (редко). Врожденные пороки сердца. Первичные кардиомиопатии, чаще дилатационная кардиомиопатия. Вторичные кардиомиопатии, в том числе амилоидоз, гемахроматоз сердца. Лечение мерцательной аритмии хинидином, новокаинамидом, аймалином. Токсические дозы хинидина, сердечных гликозидов. Тромбоэмболия легочной артерии. Операции, травмы сердца и грудной клетки. Сифилис сердечно-сосудистой системы. Метастазы опухолей в перикард. У здоровых людей (исключительно редко). |
| Клиника | Могут отсутствовать. Внезапное возникновение ритмичного или неритмичного сердцебиения, слабость, снижение физической активности и работоспособности. Волнение, страх, возбуждение, бессонница. Головокружение и обмороки, обусловленные тахиаритмией, снижением минутного объема и ишемией головного мозга. Боли в области сердца, кардиалгии и стенокардия. Одышка. Появление или прогрессирование симптомов острой и хронической сердечной недостаточности. Артериальная гипертензия или гипотензия. Появление или прогрессирование признаков кардиогенного шока у больных острым инфарктом миокарда. При осмотре синдромы и симптомы, характерные для основного заболевания сердца и острой или хронической сердечной недостаточности. При аускультации сердца: тахиаритмия с частотой свыше 120 в 1 мин, ритм может быть правильным или неправильным, при задержке дыхания — урежение ритма. Частота сердечных сокращений у некоторых больных не изменяется после физической нагрузки, ортостатической пробы. Скачкообразное учащение сердечной деятельности после физической нагрузки, резкого вставания сопровождается появлением аритмичного пульса, требующего ортостатической гипотензии. При недостаточности кровообращения IIБ—III стадии — набухшие шейные вены пульсируют с большей частотой, чем выслушиваемые желудочковые сокращения. Пульс может быть как ритмичным, так и неритмичным, при тахиаритмии с дефицитом, редко альтернирующий пульс. Тромбоэмболический синдром в 4 % случаев (чаще тромбоэмболия сосудов легочной артерии, головного мозга, брыжеечных и периферических сосудов). |
| ЭКГ | Отсутствие синусовых волн Р. Возникновение мономорфных волн трепетания F в правильном ритме с одинаковой высотой, шириной и формой (зубья пилы). При трепетании предсердий I типа — частота волн трепетания F <340 в 1 мин, а при трепетании предсердий II типа — частота волн трепетания >340 в 1 мин. Волны F имеют непрерывную волнообразную кривую с отсутствием изоэлектрических интервалов, имея "пилообразную форму" в отведениях II, III, aVF, V1, -V2. Атриовентрикулярная блокада может быть: постоянной – 2F; 1QRS или 3F; 1QRS и т. д., вследствие чего комплексы QRS располагаются на одинаковом расстоянии, изменяющейся — все комплексы QRS будут на разном расстоянии. Интервал S—Т и волна Т деформированы наложениями волн F. Комплексы QRS могут быть нормальными и расширенными при синдроме ВПУ, полных блокадах ножек пучка Гиса. |
| лечение | Существенно не отличается от МА; Перед началом медикаментозной терапии больным с трепетанием предсердий назначают малые дозы дигоксина или дигитоксина, обладающих большим тропизмом к АВ-узлу, поэтому у подавляющего числа больных происходит урежение частоты желудочковых сокращений. При трепетании предсердий, сопровождающемся тяжелыми гемодинамическими расстройствами, гипотензией, прогрессирующей недостаточностью кровообращения, гипоксической энцефалопатией, проводят частую программированную электростимуляцию (ЭС) или ЭИТ 25-30 Дж (2-2,5 кВт). При трепетании предсердий с частотой более 250 в 1 мин, при обмороках на фоне синдромов ПВЖ или СССУ осуществляют частую программированную ЭС или ЭИТ 25-30 Дж (2-2,5 кВт). Для профилактики трансформации трепетания предсердий и АВ-блокады 2:1 в 1:1 иногда дополнительно назначают верапамил или сердечные гликозиды. Дополнительно проводят следующее лечение: • лечение основного заболевания, например ревматического митрального порока сердца, ИБС и т. д.; • назначение препаратов калия и поддержание его содержания в сыворотке крови на уровне 4—5 мэкв/л; • назначение седативных средств. Программы лечения мерцательной аритмии и трепетания предсердий изменяются для каждого случая с учетом эффективности и переносимости антиаритмических препаратов. При появлении осложнении или тяжелых гемодинамических нарушений антиаритмические препараты отменяют и назначают ЭИТ или ЭКС. Наиболее эффективным способом лечения и профилактики трепетания предсердий является радиочастотная аблация. |

Трепетание и мерцание (фибрилляция) желудочков
являются тяжелейшими расстройствами сердечного ритма, быстро приводящими к смерти. Из-за отсутствия полноценной систолы желудочков резко нарушается кровообращение.
Причиной трепетания и мерцания желудочков может быть обширный инфаркт миокарда и другие тяжелые поражения сердечной мышцы.
Больной теряет сознание, резко бледнеет, пульс и артериальное давление не определяются.
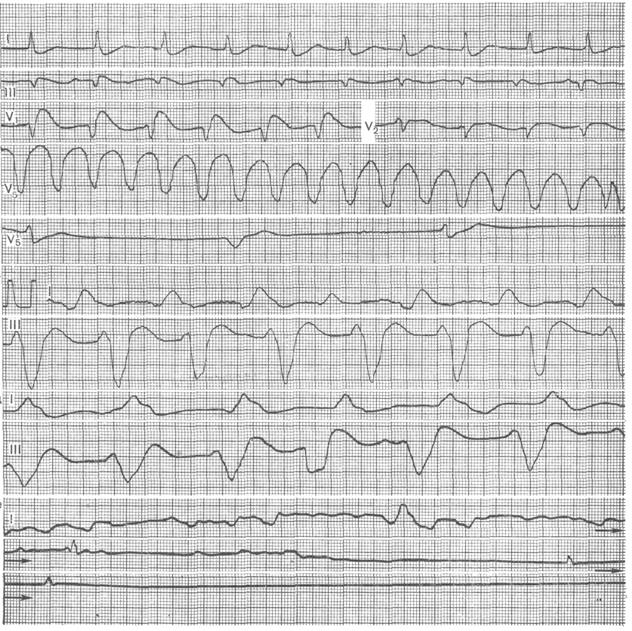
На электрокардиограмме регистрируются беспорядочные деформированные комплексы, на которых трудно различить отдельные зубцы.
Неотложная помощь заключается прежде всего в проведении дефибрилляции специальным прибором — дефибриллятором. Ее осуществляют или в специализированной машине скорой помощи, или в реанимационном отделении больницы. При внезапной смерти в результате фибрилляции желудочков электрический разряд наносят без анестезии, так как болевая чувствительность в этом случае резко снижена. Задний электрод дефибриллятора подкладывают под левую лопатку больного, передний прижимают к грудной клетке в подключичной области, лучше справа. На кожу под электроды накладывают салфетки, смоченные изотоническим раствором натрия хлорида или мыльной водой. Дня первого разряда применяют напряжение 4000 — 4500 В; при безуспешности этой попытки или рецидиве аритмии напряжение повышают до 5000 — 5500 В и повторно наносят разряд; максимальное напряжение — 7000 В.
Дата публикования: 2015-09-17; Прочитано: 732 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
