 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Травматические повреждения периферических нервов
|
|
В пезультате травмы нерва возникают его структурные изменения как в ак-
сонм таи^ в телах нейронов. Дегенеративные изменения в клетках харак-
tWtch^хроматолизом, отеком, перемещением субстанции Ниссля к пе-
P^ZT^^^ наступает вазовская
дегенерация Неоплазма и миелин распадаются и подвергаются фагоцито-?v в результатТчего остаются пустые футляры, сформированные эндонев-пием Регенерирующие со стороны клетки аксона прорастают вдоль сохранившихся Ф^ров до периферии. Происходит миелинизация вновь сформированных волокон шванновскими клетками, мигрирующими в просвет аксональных футляров. Если в силу разных причин регенерирующие аксоны не проникают в футляры, последние фиброзируются, а теряющие направление роста аксоны образуют концевые невромы. При нарушении иннервации бездействующие мышцы подвергаются атрофии, склерозируются, и через 2 года мышца замещается соединительнотканной рубцовой тканью. В связи с этой закономерностью, когда реиннервация происходит раньше этого срока, можно ожидать функционально значимый эффект. С этой точки зрения последствия повреждения проксимальных участков нервов менее благоприятны в связи с более длительной регенерацией нерва.
Различают несколько степеней повреждения нерва при травме: I — функциональное нарушение проводимости; II — нарушение анатомической целостности отдельных аксонов; III — нарушение анатомической целостности всего нерва.
В зависимости от механизма травмы различают ушиб нерва, его непосредственное повреждение острым ранящим предметом, сдавление.
Самостоятельную группу составляют инъекционные повреждения (при неправильно произведенных инъекциях лекарственных препаратов непосредственно в нервный ствол).
При распознавании характера поражения периферических нервов необходимо учитывать, что зона иннервации отдельных чувствительных нервов может перекрываться за счет других нервов.
Для определения локализации и характера повреждения нерва большое значение имеют нейрофизиологические методы исследования (миография, определение электровозбудимости нерва и сохранности проведения возбуждения на разных участках).
При отрыве корешков от спинного мозга, что характерно, например, для мотоциклетной травмы, определенное значение для диагностики имеет компьютерная или магнитно-резонансная томография, позволяющая выявить изолированное скопление цереброспинальной жидкости в месте отрыва корешка — псевдоменингоцеле.
Принципы хирургических вмешательств при поражениях периферических нервов. Цель операции — создать условия для прорастания аксонов вдоль футляров погибших нервных волокон. Необходимо точное анатомическое сопоставление концов поврежденных нервов без их натяжения.
Чепременным условием успеха этих операций является использование микрохирургической техники — микроскопа специальных инструментов, атравматичных игл с тончайшими нитями. Операции при повреждении периферических нервов должны осуществляться специалистами, имеющими достаточный опыт. В связи с этим при оказании помощи постра-
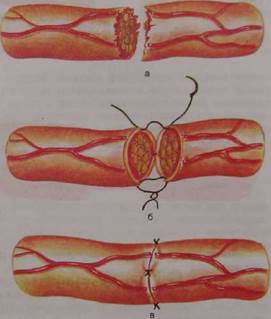
|
| Рис. 21.5. Сшивание концов поврежденного нерва при его разрыве. а — в месте разрыва нерва производится иссечение его размозженных краев; б, в — на эпиневрий накладывается несколько швов с таким расчетом, чтобы произошло сопоставление друг с другом отдельных фасцикул (должен также совпасть сосудистый рисунок на поверхности нерва). |
давшим с ранениями конечностей (при которых чаше всего имеется повреждение нервов) не обязательно одновременно производить операцию на поврежденных нервах, если нет необходимых условий для ее выполнения. Характер операции в значительной степени определяется особенностями повреждения нерва. Так, при полном анатомическом перерыве нерва иссекают края нерва до появления нормальной его структуры. Края нерва должны быть сближены, чтобы при сшивании не было его натяжения. Это может быть выполнено путем мобилизации нерва или перемещением его в новое, более короткое ложе. При этом надо иметь в виду, что нервный ствол может быть выделен без опасения нарушить его кровоснабжение на участке, длина которого равна 50 его диаметрам. Если сопоставление концов нерва невозможно, необходимо использовать трансплантаты — фрагменты нервов, имеющих меньшее функциональное значение. Для этой ц< обычно используют поверхностные чувствительные нервы — поверхностный малоберцовый срединный кожный нерв предплечья и некоторые другие^
Сшивание концов поврежденного нерва осуществляется таким образом, чтобы пораженные фасцикулы были сопоставлены друг с другом (,ри. 21.5). Швы могут быть наложены на эпиневрий или на периневрии. Количество швов должно быть минимальным, но достаточным, чтобы доб] правильного сопоставления отдельных фасцикул. Большое количестве швов приводит к пролиферации соединительной ткани и затрудняет регенерацию нерва. При большом расстоянии между концами нерва, как быно Указано ранее, применяется трансплантат, который располагается таким образом, чтобы его внутренняя структура по возможности структуре поврежденного нерва. В ряде случаев для этого пользовать несколько фрагментов взятого для трансплантации кож нерва, который может быть значительно тоньше поврежденного (рис. -


|

|
Рис. 21.6. Восстановление целостности нерва с помощью аутотрансплантата. в — подготовка нерва к ауто-трансплантации; выделение отдельных фасцикул; б — близкие по диаметру фрагменты трансплантата фиксируются с помощью перине-вральных швов между отдельными нервными фасцикула-ми или группами фасцикул.

После завершения операции необходима иммобилизация конечности в
течение 8 нед.
При частичном повреждении нерва в толще его может сформироваться концевая неврома. В этих случаях производят иссечение невромы и рубцо-вой ткани. Восстановление поврежденной части нерва осуществляется за
счет трансплантата.
При тупой травме нерва возможно повреждение составляющих его волокон при внешней анатомической непрерывности нерва. В этих случаях целесообразно освободить нерв от окружающих его сращений (произвести невролиз), дождаться срока, в течение которого наступает регенерация нерва (скорость регенерации аксонов составляет приблизительно 1 мм/сут).
При отсутствии признаков восстановления функции нерва могут возникнуть показания для иссечения пораженного участка и реконструкции его с помощью трансплантата.
При отрыве корешков от спинного мозга восстановление непрерывности пораженного нерва невозможно. В этих случаях возникает необходимость в использовании других функционально близких нервов для хотя бы частичного восстановления утраченной функции. Так, при отрыве корешков плечевого сплетения от спинного мозга можно попытаться восстановить (хотя бы частично) важную функцию мышечно-кожного нерва руки с помощью межреберного нерва. С этой целью пересекают оба нерва и сшивают центральный конец межреберного нерва с периферическим концом мышечно-кожного. После завершения перехода «прорастания» аксонов к мышцам необходимо «переучивание», чтобы межкостный нерв стал выполнять функцию мышечно-кожного нерва.
При травматическом повреждении плечевого сплетения могут возникнуть показания для хирургической реконструкции поврежденных стволов с соблюдением принципов, описанных ранее.
Для подхода к различным нервам, в том числе и к основным сплетениям — плечевому и пояснично-крестцовому, используются различные хи-
рургические доступы, которые детально описаны в соответствуют*, никах и руководствах.
Для полноты эффекта после операции необходимо восстановится! лечение (специальные упражнения, физиотерапевтические проие.: В течение периода регенерации нерва необходима электростимуляция мышц в зоне иннервации, что позволяет предупредить их дегенерацию и склерозирование.
Эффект операции определяется многими факторами. Помимо технической возможности восстановления непрерывности нерва, имеют значение время, прошедшее после травмы, длина пораженного нерва, состояние кровоснабжения (например, одновременное ранение крупных сосудов приводит к нарушению кровоснабжения нерва и неблагоприятно сказывается на восстановлении его функций) и ряд других факторов.
21.7. Невралгии черепных и спинальных нервов
Невралгии — поражение периферического отрезка нерва (ветви или корешка), проявляющееся симптомами раздражения. Если для невропатий характерны симптомы выпадения функции нерва, для невралгий характерны симптомы раздражения. Различают невралгии черепных (тройничного, языкоглоточного) и спинальных (межреберных) нервов.
Невралгия тройничного нерва. К числу наиболее распространенных и наиболее мучительных болевых синдромов относится невралгия тройничного нерва. Заболевание характеризуется внезапно возникающими приступами резчайших, пронизывающих болей в зоне иннервации тройничного нерва или отдельных его ветвей. Чаще поражаются II и III ветви. Во время приступа могут наблюдаться вегетативные симптомы: покраснение лица, потливость, слезотечение, усиленное потоотделение. Часто возникает рефлекторное сокращение мышц лица. Больные принимают своеобразные позы, задерживают дыхание, сдавливают болезненную часть или растирают ее пальцами.
Болевые приступы отличаются кратковременностью, обычно длятся не более минуты. В отдельных случаях приступы следуют один за другим, но возможны длительные периоды ремиссии.
При обследовании больных органические симптомы обычно не выявляются. Во время приступа и после него может только отмечаться болезненность при надавливании в точках выхода ветвей тройничного нерва.
Невралгия тройничного нерва — заболевание преимущественно людей пожилого и старческого возраста. Чаще страдают женщины.
Ранее различали два вида тригеминальной невралгии: эссенциаль- ную — без явной причины, типичные клинические проявления которой были приведены ранее, и симптоматическую, при которой удается установить причину лицевых болей.
Представления об эссенциальной невралгии в последние десятилетия существенно изменились. Поскольку в большинстве случаев удается уточнить ее причину, считают, что чаще всего невралгия обусловлена сдавлени- ем корешка тройничного нерва проходящим рядом сосудом — артерией. веной (например, петлей верхней мозжечковой артерии). Приступы невралгии V нерва могут быть вызваны и объемными образованиями - опухолями, холестеатомами, развивающимися в этой области.
S4I
35*
i» шгиеояаиии V нерва могут быть следствием вос-""1 й Sv нерва). Источник инфекции в этих слу-
Ч... LCCn^ полости придаточных пазухах носа, баэальные
ТГ обусловленные этими причинами, отличаются
(нгиты. Однако боли, °б^0^"""„пичен лароксизмальный харак-
гоянством, для выявить нарушение чувствительнос-
! ПРИ Исследовании ООЫЧНО удаси*» о""11"1 rJ
ги в сОО'1Ветс'гвуЮ1^рИ°н^0р™г'Ии тройничного нерва уменьшение или пребыть достигнуто с помощью противосудорожного
э 5—10 мг 3 раза в день). При симптоматических невралгиях, обу-' ювленнш воспалительным процессом, оправдано применение и рассасы-■ ней терапии, физиотерапевтических процедур.
При неэффективности лекарственной терапии возникают показания для х и р у рТи ч е с к о г о л е ч е н и я. Для лечения невралгии V нерва предложено много хирургических методов, как простых, так и сложных: пересечение корешков V нерва, удаление гассерова узла.
Цель операции - блокировать импульсы, которые могут вызывать приступ невралгии, или же устранить саму причину невралгии (сосудистая компрессия корешка), если она имеется.
Обычно начинают с более простых вмешательств — блокад отдельных ветвей V нерва, в последнюю очередь (особенно у пожилых людей) прибегают к более сложным вмешательствам.
Операции на периферических ветвях — новокаиновая или спиртовая блокады основных периферических ветвей — производятся в точках, указанных на рис. 21.7.
Блокады или экзерес (иссечение) периферических ветвей дают обычно временный эффект (6—12 мес).
Блокада гассерова узла производится путем эффективного и малотравматичного пункционного введения в гассеров узел фенола, кипятка или с помощью его радиочастотной коагуляции (рис. 21.8).
Ретрогассеральная перерезка корешка V нерва с подходом со стороны средней черепной ямки (операция Спиллера — Фрежера) или с доступом со стороны задней черепной ямки (операция Денди) является весьма травматичной и применяется в настоящее время редко.
При неэффективности перечисленных методов лечения, особенно в тех случаях, при которых боли сохраняются, несмотря на наступившую после предыдущих операций анестезию в области лица, может быть применена операция Шоквиста — пересечение нисходящего ядра тройничного нерва в продолговатом мозге.
Васкулярная декомпрессия корешка V нерва. Одной из основных причин
григеминальной невралгии является сдавление корешка V нерва атипично
сложенным сосудом. В пожилом возрасте происходят склерозирование
и удлинение сосудов, вследствие чего они могут сдавливать нерв в месте его
'ения в мост.
Цель операции, которая выполняется через небольшое трепана-ционное отверстие в чешуе затылочной кости вблизи пирамиды, — обнаружить этол сосуд (чаще всего это верхняя мозжечковая артерия) и 1ИТЬ его от нерва с помощью тефлоновой губки или кусочка МЫШЦЫ
S4K
Невралгия языкоглоточного нерва.
Проявляется приступами острых пронизывающих болей (аналогичных наблюдаемым при невралгии тройничного нерва), локализующихся в области глотки, миндалин, корня языка, ухе. Боли обычно провоцируются разговором, глотанием и жеванием.
Причиной может явиться сдавление корешка языкоглоточного нерва сосудистой петлей. При неэффективности лекарственного лечения показана декомпрессия языкоглоточного и блуждающего нервов.
Невралгия черепных и спинальиых нервов при опоясывающем лишае. Герпес опоясывающий (опоясывающий лишай) — пузырьковые высыпания на коже или слизистых оболочках на эри-тематозно-отечном основании, распространяющиеся в зоне сегментарной иннервации. Вызывается вирусом ветряной оспы, чаще возникает у пожилых людей, но может встречаться в любом возрасте. Поражаются один или несколько рядом расположенных спинномозговых ганглиев и задних корешков. Первое место в структуре локализации принадлежит грудной области, второе — глазной ветви тройничного нерва.
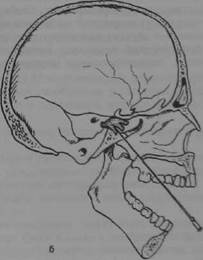
Рис. 21.8. Пункционная блокада тройничного нерва.
а ~ внешние ориентиры для определения траектории продвижения пунпшмто! нгш. #
игла проведена через овальное отверстие в меккслеву полость.

|
| Рис. 21.7. Точки блокады периферических ветвей тройничного нерва. |

|
 Клинические проявления. Развернутая клиническая кар-
Клинические проявления. Развернутая клиническая кар-
,апно, остро, без предвестников. 0™™сяоб™* шечные
I
Глава 22
ХРОНИЧЕСКИЕ БОЛЕВЫЕ СИНДРОМЫ. КОНСЕРВАТИВНОЕ И ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
наполненные
ны^красным ободком. Папулы превращаются в
серозной жидкостью. Спустя 3-4 дня пузырьки становятся гнойными и образуют ~к„ желто-бурого цвета. После их отделения остаются пиг-ментньТе рубчики, которые могут исчезнуть. Нередко на их месте остаются белесоватые рубцы. При поражении узла тройничного нерва пузырьки локализуются на лице в зоне иннервации его ветвей, чаще первой.
Заболевание длится 3-6 нед и проходит бесследно. Однако нередко, особенно улиц пожилого возраста, возникает постгерпетическая невралгия (межреберная или тригеминальная). Если пузырьки высыпают на роговице, может развиться кератит с последующим понижением зрения вплоть до слепоты.
При поражении коленчатого узла возникает синдром Ханта. Известны редкие случаи поражения ганглиев IX—X черепных нервов. Могут наблюдаться серозный менингит, миелит и менингоэнцефаломиелит, протекающие тяжело. Однако чаще встречаются легкие, абортивные формы болезни. Лечение. Применяют антивирусные препараты (ацикловир, зови-ракс, герпесин) внутрь и в виде мази. Назначают анальгетики, ацетилсалициловую кислоту, в случае необходимости в сочетании с нейролептиками, антигистаминными препаратами, барбитуратами. Для защиты эроэирован-ных участков от вторичной инфекции применяют мази с антибиотиками. В осложненных случаях назначают кортикостероиды. В острой стадии и при постгерпетической невралгии назначают транквилизаторы, карбамазепин (тегретол), антидепрессанты (амитриптиллин в сочетании с анальгетиками).
Восприятие боли является естественной защитной реакцией, однако в патологических ситуациях боль теряет эту защитную роль и может стать причиной мучительных страданий, в первую очередь когда речь идет о хронической боли.
Восприятие боли связано с раздражением рецепторов в виде свободных нервных окончаний в коже, слизистых оболочках, надкостнице и других тканях. Передача боли осуществляется, как принято считать, по нервным волокнам двух типов: немиелинизированным С-волокнам и тонким миелинизированным А-сигма-волокнам. По А-сигма-волокнам с большой быстротой передаются импульсы острой, четко локализованной боли. Импульсы, распространяющиеся по С-волокнам, отличаются меньшей скоростью и передают жгучие, тупые, плохо локализованные ощущения.
Из чувствительных клеток, расположенных в межпозвоночных узлах, болевые импульсы попадают в клетки задних рогов.
Место вхождения волокон чувствительных корешков в спинной мозг имеет особое значение в формировании чувства боли, поскольку здесь происходит передача первичных импульсов на клетки задних рогов спинного мозга.
Далее болепроводящие пути идут на 1—2 сегмента выше, переходят на противоположную сторону и формируют спинно-таламический тракт, располагающийся в переднелатеральных отделах спинного мозга.
Существуют также пути, по которым распространяются импульсы, модифицирующие или блокирующие восприятие боли.
Знание этих особенностей строения болепроводящих и болевосприни-мающих путей важно, чтобы попытаться разобраться в сложных механизмах формирования болевых ощущений и обосновать методы воздействия, направленные на устранение боли.
Болевые ощущения могут быть острыми, быстро проходящими и упорными, хроническими.
Лечение упорных хронических болей представляет сложную медицинскую проблему. Оно, как правило, комплексное: включает обезболивающие, психотропные препараты, различные методы рефлексотерапии, физиотерапию. Нередко устранение болей возможно лишь хирургическим путем.
Причины, вызывающие болевые синдромы, могут быть различным Так, сильные корешковые боли могут быть вызваны «доброкачественными» заболеваниями, не представляющими непосредственной угрозы жизн больного (например, выпавшим межпозвонковым диском, последств воспалительного процесса и Рубцовыми изменениями, вызывающими сдав-ление чувствительных корешков, и т.д.). Часто причиной упорных болевых синдромов бывают злокачественные метастазирующие опухоли.


|
Особу, группу -^^^^^^SS^^^. боли. Они возникают в РпУлъгат^^ОгутбъУгъ обусловлены пооажением
боли) Они ^охо локализуются, носят характер жгучих, пронизывающих. Патогенез их сложен. По всей вероятности, он связан с поражением путей, по которым реализуются влияния, блокирующие или модифицирующие болевые ощущения. Имеет значение возникающее при этом нарушение медиаторного обмена. В лишенных периферических влияний центрально расположенных структурах возникают очаги стойкого патологического возбуждения.
Своеобразным болевым синдромом является каузалгия (от греч. каи-sis — жжение и algos — боль), возникающая при ранении периферических нервов, чаще срединного, лучевого и седалищного. В первое время после ранения отмечается гиперпатия в зоне иннервации пораженного нерва, затем боль распространяется на всю конечность, и любое прикосновение к конечности начинает вызывать мучительные жгучие боли. Иногда больные испытывают облегчение от смачивания конечности, прикладывания влажной тряпки («синдром мокрой тряпки»). Наблюдаются, как правило, выраженные вегетативно-трофические нарушения: вазодилатация сосудов (кожа конечности горячая, красная) или их сужение (конечность холодная, кожа мраморно-синюшная), нарушается потоотделение, возникают трофические изменения в суставах.
Важно отметить, что часть вторичных болепроводящих путей (прямой спинно-таламический и непрямой спинно-ретикулярно-таламический) достигают ретикулярной формации ствола. Оба пути заканчиваются в вентро-базальных ядрах зрительного бугра, откуда ноцицептивные (болевые) импульсы поступают в соматосенсорную область коры.
Лечение. При упорных хронических болевых синдромах использование обычных болеутоляющих средств малоэффективно или применять их приходиться длительно и в токсической дозировке.
Определенное облегчение могут принести физиотерапевтические процедуры, рефлексотерапия. В наиболее тяжелых случаях стойкое облегчение может быть достигнуто лишь с применением хирургических методов.
Принципы хирургического лечения хронических олевых синдромов. Операции, выполняемые при хронической ооли, можно разделить на 3 группы: 1) операции на периферических нервах и корешках, 2) операции на спинном мозге, 3) операции на головном мозге. Операции на периферических нервах и корешках. При болях, обусловленных формированием концевых невром в поврежденных нервах в том числе при фантомных болях, положительный эффект может быть достигнут путем иссечения невром.
В других случаях пересечение периферических нервов с целью прервать поток болевых импульсов от пораженного участка тела, как правило, малоэффективно из-за перекрытия зон иннервации и травматично, поскольку большинство периферических нервов содержит как чувствительные, так и двигательные аксоны.

Рис. 22.1. Пересечение спинно-тала-
мического тракта хордотомия
(зона пересечения заштрихована).
Рис. 22.2. Разрушение зоны вхожде
ния в спинной мозг чувствительных
корешков. ___ ^.
Более эффективно пересечение корешков — ризотомия, которая может быть произведена как экстра-, так и интрадурально.

|
Интрадурально болевые корешки перед вхождением в спинной мозг распадаются на отдельные пучки, что позволяет производить избирательную, селективную ризотомию. Эта операция оправдана при поражении плечевого или пояснично-крестцового сплетения злокачественной опухолью. Аналогичный обезболивающий эффект может быть достигнут и путем экстирпации межпозвонковых ганглиев.
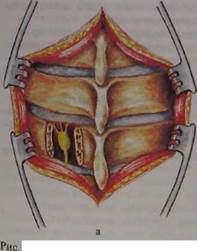
^ 22.3. Иссечение симпатического узла.
~ Рсзе*ция дужки позвонка с выделением симпатического узла; б - места пересечения симпатического ствола
Операции на спинном мозге. Пересечение спинно-таламического тракта (хордотомия) Хордотомия показана при одностороннем болевом синдроме (рис 22 1). Двустороннее пересечение спинно-таламического пучка может поивести к серьезным осложнениям.
При двусторонних болях в нижних конечностях, животе, малом тазе оправдана так называемая комиссуротомия. При этой операции рассекаются перекрещивающиеся пути болевой чувствительности. В этих случаях ла-минэктомия производится на 3 позвонка выше вовлеченных дерматомов (учитывается тот факт, что перекрест болевых путей происходит приблизительно на 3 сегмента выше). Спинной мозг рассекается строго по средней линии, соответственно срединной борозде на глубину 6-7 мм) на протяжении 3—4 см.
Одной из наиболее эффективных операции на спинном мозге при упорных болевых синдромах, в том числе при деафферентационных болях, является локальное разрушение мозга в месте вхождения в задние рога чувствительных корешков (рис. 22.2). Эффективность этой операции определяется тем, что при ней разрушаются не только проводники боли, но и клеточные структуры, принимающие участие в формировании болевых синдромов.
Наряду с разрушением различных структур в спинном мозге при лечении упорных болевых синдромов применяется также хроническая стимуляция задних столбов спинного мозга, чем достигается активация нисходящих путей, подавляющих восприятие боли. Купирование упорного болевого синдрома, обусловленного злокачественными опухолями, может быть достигнуто с помощью введения препаратов морфина непосредственно в цереброспинальную жидкость. С этой целью имплантируются специальные устройства, которые на протяжении длительного времени впрыскивают в цереброспинальную жидкость, окружающую спинной мозг, заранее установленное количество обезболивающего вещества. Общее количество морфина, который получает больной при использовании этого метода, во много раз меньше, чем при его парентеральном применении.
Операции на головном мозге. При упорных болевых синдромах применяется как разрушение, так и хроническая стимуляция болепроводящих путей и ядерных образований, расположенных в среднем мозге и зритель-I бугре. Для выполнения этих операций используется стереотаксический
При болях, вызванных метастазами, эндокринно-зависимыми злокачественными опухолями (опухоли грудной железы, простаты), положительный эффект может быть получен путем разрушения гипофиза (гипофизэк-
(рис ^2*3 Г*^^™" проводят блокаДы и™ удаление симпатических узлов
Дата публикования: 2014-11-18; Прочитано: 1208 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
