 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Боковые свищи шеи
|
|
Боковые свищи шеи делятся на истинно врожденные и возникшие в связи с нагноением стенок и содержимого боковой кисты шеи Первые могут быть полными — имеющими два отверстия (наружное и внутреннее, открывающееся на стенке глотки), и неполными — имеющими либо выход в глотку, либо — наружу, вторые
Часть V Доброкачественные новообразования челюстно-лчцевоч области
являются неполными, то есть с одним лишь наружным устьем, обусловленным прорывом гноя на шею или произведенным врачами разрезом.
Диагностика
Помимо анализа данных тщательно собранного анамнеза, пальпации прибегают к пункции с последующим цитологическим и биохимическим исследованием пунктата, контрастной рентгенографии и расширенной биопсии (удаление кисты или свища с последующим па-тогистологическим исследованием). Содержимое ненагноившихся боковых и срединных эпителиальных кист представляет собой светлосерую тягучую слизистую жидкость, в которой обнаруживаются клетки слущившегося эпителия и единичные лейкоциты (Ю Б. Богдасаров, 1967), а содержимое нагноившейся кисты — соответствующий гнойный экссудат с примесью слизи. При биохимическом исследовании содержимого ненагноившихся срединных и боковых кист шеи обнаруживают до 3.1-17.4 ммоль/л (120-674% мг%) холестерина, а при дермоидных — до 39.8 ммоль/л (1540 мг%) (Н. А. Груздев, 1965). Контрастную цистографию следует производить в день операции по методике Ю. Б. Богдасарова (1967) подогретым до 50"С раствором йодолипола (20%) с последующей рентгенографией в двух проекциях (передней и боковой) Однако, можно применить и рекомендуемую Л. Р. Епишевой (1972) смесь йодолипола с эфиром в соотношении 10:2, так как эфиром разжижается йодолипол и салоподобная масса, если киста оказывается дермоидной. После отсасывания 1-3 мл содержимого кисты и введения 4 мл йодолипола производят рентгенографию области кисты в передней и боковой проекциях. Наполнение свищевых ходов рент-генконтрастным веществом предпочтительно производить через канюли Н. А. Груздева (обычная инъекционная игла с напаянной на конце воронкообразной муфтой из самотвердеющей пластмассы) либо через обычную инъекционную иглу с коротким срезом. На контрастной рентгенограмме боковые и срединные кисты шеи выглядят образованиями с довольно четкими контурами, однако их свищевые разветвления нередко ведут либо к подъязычной кости, либо к корню языка, боковой стенке глотки. Такие же разветвления можно наблюдать и при рентгенконтрастировании свищевых ходов.
Лечение
Лечение всех вышеописанных кист и свищей подчелюстных отделов и шеи должно быть радикальным хирургическим. Сроки операции определяют индивидуально, но стремятся оперировать не ранее 7-10-летнего возраста, если кис
та не подвергается периодическому нагноению, а свищ — обтурации. Если наступило нагноение, нужно вскрыть гнойник и купировать воспаление физиотерапевтическими и другими способами; если же воспаление в нагноившейся кисте выражено не резко, предпочтительно консервативное лечение (физиотерапия, отсасывание содержимого кисты).
Удаление боковой или срединной эпителиальной кисты шеи производят радикально — вместе с отрогами ее, ведущими к подъязычной кисте или слепому отверстию корня языка, боковой стенке глотки. Если отрог перфорирует тело подъязычной кости, резецируют соответствующий участок ее. Оставление нередуцированных остатков щитовидно-язычного тракта неизбежно приводит к рецидиву кисты или образованию незаживающего свища на месте операции.
Удаление боковых кист шеи производят (через разрез вдоль переднего края грудино-ключично-сосцевидной мышцы) ножницами, тупо, осторожно отодвигая по пути крупные сосуды и нервы, передний край этой мышцы отодвигают тупым крючком латерально, чем обеспечивается хорошее обозрение кисты и доступ к сосудам шеи.
Удаление срединных и боковых свищей шеи начинают с наполнения их красящим веществом. Благодаря прокрашиванию разветвлений удается всех их удалить в одном блоке, вместе с основным свищевым ходом. Если последний прободает тело подъязычной кости, нужно, обязательно резецировав соответствующую часть ее, продолжать дальше выделять оставшуюся часть свища, обычно окруженного несколько склеро-зированной (на почве периодических обострении воспаления) соединительной тканью.
Прогноз
Только радикальное иссечение свища вместе с его устьем на слизистой оболочке языка или боковой стенке глотки исключает возникновение рецидивов, а также злокачественного перерождения кисты или стенок ее свища.
АТЕРОМА (ATHEROMA)
От греч. «атере» — кашица. Это — ретенци-онная киста сальной железы кожи. Развивается вследствие закупорки сгустившимся салом наружного отверстия выводного протока железы Закупорка протока чаще всего происходит в результате травматического воздействия на стенки его (при попытках вьщавить черные «угри* — сгустившийся и потемневший экскрет сальной железы).
Ю И Вернадский Основы челюстно-лицевой хирургии и хирургической стоматологии
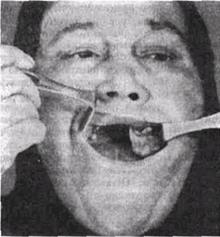
Рис 75 Фиброма десны
Клиника
Атеромы встречаются на лице и в области волосистой части головы Могут быть одиночными и множественными Они медленно и безболезненно увеличиваются, имеют полушаровидную форму, гладкую поверхность и всегда связаны с кожей
Стенка атеромы состоит из плоского эпителия и соединительной ткани Содержимое — капли жира, кристаллы холестерина, ороговевшие клетки эпителия, детрит
Лечение
Радикальное удаление атеромы Если имеется нагноившаяся атерома, нужно ее вскрыть, удалить содержимое, выскоблить стенки кисты, смазать образующуюся полость спиртовым раствором йода, ввести йодоформный тампон и дать ране зажить вторичным натяжением. Если операция произведена радикально, наступает заживление первичным натяжением. В случае оставления в ране хотя бы небольшой частицы стенки атеромы она развивается вновь Если операция не произведена, атерома рано или поздно, развившись до больших размеров, нагнаивается, содержимое ее прорывается через свищевой ход наружу
Прогноз после радикального иссечения благоприятный, а после нерадикальной операции наступает рецидив
Дата публикования: 2015-11-01; Прочитано: 761 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
