 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
Несахарный диабет. 1 страница
|
|
В почках отсутствует рецептор к антидиуретическому гормону, что → к нарушению реабсобрции воды, полиурии и дегидратации.
Патология внутриутробного развития.
Возникает в результате воздействия на организм матери повреждающих факторов во время беременности, или в результате заболеваний матери. Особенности патологии внутриутробного периода зависят от характера повреждающего фактора и периода внутриутробного развития в который действует повреждающий фактор.
Периоды внутриутробного развития:
Оплодотворение и преимплантация (1 – 6 день).
Имплантация (6 – 12 день)
Бластогенез (первые 2 недели)
 Эмбриогенез (по 12 неделю) ранний (до 6 недели)
Эмбриогенез (по 12 неделю) ранний (до 6 недели)
Поздний (до 12 недели)

 Фетальный (13 неделя – 40 неделя) ранний (до 29 недели)
Фетальный (13 неделя – 40 неделя) ранний (до 29 недели)
поздний (с 29 недели – роды 40 неделя)
В периоды преимплантации, имплантации и бластогенеза действует закон «все или ничего». Либо беременность прерывается, либо действующий неблагоприятный фактор не вызывает повреждения и беременность развивается нормально. В ранний эмбриональный период тоже чаще всего действует закон «все или ничего». В поздний эмбриональный период развиваются грубые системные пороки развития.
В ранний фетальный период развиваются пороки развития ЦНС (гидроцефалия, микроцефалия)
В поздний фетальный период ребенок полностью сформирован, пороков развития не бывает, но возникают инфекционные и неинфекционные фетопатии.
Эмбриопатии - патология половых клеток. Может сопровождаться повреждением ДНК, тогда проводит к развитию наследственных болезней. Может сопровождаться нарушением подвижности сперматозоидов или их способности к оплодотворению, тогда беременность не возникает.
Эмбриопатии –
2-6 неделя - ранние эмбриопатии, характеризуются множественными грубыми системными пороками развития которые обычно не совместимы с внутриутробным развитием и приводят к выкидышам.
5-12 неделя - позние эмбриопатии приводят к системным порокам развития внутренних органов.
Фетопатии
13-28 неделя – раннии фетопатии проявляются пороками развития ЦНС (гидроцефалия) либо изолированными пороками развития внутренних органов.
29-40 неделя- поздние фетопатии - ребенок полностью сформирован, пороков развития не бывает, но возникают инфекционные и неинфекционные болезни.
Инфекционные фетопатии – проявляются врожденными инфекционными болезнями (врожденный сифилиз, врожденный токсоплазмоз, врожденный гепатит и тд)
Неинфекционные фетопатии – гипоксия, гипотрофия, эндокринопатии, гемолитическая болезнь новорожденных (резус-конфликт) и т.д.
ЛЕКЦИЯ № 6.
ТЕМА: ПАТОЛОГИЯ КИСЛОТНО – ОСНОВНОГО СОСТОЯНИЯ (КОС).
КОС – взаимодействие между поступлением в организм, образованием и выведением кислот и оснований.
Кислоты – это соединения, которые в реакциях являются донорами протонов водорода.
Основания – это соединения, которые являются акцепторами протонов водорода.
КОС отображается по pH. рН – это отрицательный десятичный логарифм концентрации протонов водорода.
· При увеличении рН щелочнеость раствора, развивается алкалоз;
· При уменьшении рН увеличивается кислотность раствора, развивается ацидоз.
рН крови: 7,37 – 7, 43.
Изменение рН на 0,1 приводит к грубым нарушениям жизненноважных функций. Изменение на 0,3 не совместно с жизнью. Поэтому в организме существуют системы, отвечающие за поддержание рН крови. Регуляция КОС осуществляется при участии буферных систем крови и органов выделения.
БУФЕРНЫЕ СИСТЕМЫ КРОВИ.

 Буферная система – раствор слаьо диссоциируемой кислоты и сопряжённого с ней, хорошо растворимого, основания. НА Н+ + А-
Буферная система – раствор слаьо диссоциируемой кислоты и сопряжённого с ней, хорошо растворимого, основания. НА Н+ + А-
Буферные системы подчиняются закону действующих масс. При повышении концентрации кислоты происходит повышение скорости прямой реакции, т.е усиливается диссоциация. При повышении концентрации оснований возрастает скорость обратной реакции. Т.о в растворе устанавливается равновесие между содержанием кислоты и оснований.
К буферным системам крови относят:
1. Бикарбонатный буфер – 56% (слабая угольная кислота + бикарбонат)



 СО2 + Н2О Н2СО3 Н+ + НСО-3
СО2 + Н2О Н2СО3 Н+ + НСО-3
2.  Белковый буфер
Белковый буфер

 AlH H+ + Al- 7 -10%
AlH H+ + Al- 7 -10%

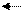
 HbH H + + Hb- 35%
HbH H + + Hb- 35%
протеинаты
3. Фосфатный буфер 5%

 Н2 РО4 -- Н+ + НРО4 2—
Н2 РО4 -- Н+ + НРО4 2—
ОРГАНЫ ВЫДЕЛЕНИЯ.
1) Дыхательная система. участвует в регуляции КОС, изменении напряжения СО2 в крови. Тесно связана с бикарбонатным буфером. При урежении дыхания увеличивается концентрация СО2 в крови, что приводит к повышению концентрации Н2СО3 и повышению скорости прямой реакции в бикарбонатном буфере. При повышении частоты дыхания снижается напряжение СО2, сеижается количество Н2СО3 , повышается скорость обратной реакции в бикарбонатном буфере.
2) Почки. Участвуют в регуляции КОС, т.к в них происхоит реабсорбция бикарбоната и секреция протонов водорода.
МЕХАНИЗМЫ:
1. Под действием карбоангидразы происходит реабсорсбция Na и бикарбоната, и секреция с выведением из организма Н+.
2. Под действием альдостерона происходит реабсорбция Na и секреция ионов калия и водорода.
3. Переход однозамещённых фосфатов в двузамещённые, при этом связываются ионы водорода.
4. Ионы водорода связываются в процессе аминоацидгенеза.
5. В процессе образования иона аммония (аммонийацидгенез)
3) ЖКТ.
В желудке поисходит секреция ионов водорода и хлора в обмен на всасывание бикарбоната. В кишечнике секреция бикарбоната и всасывается соляная кислота. В норме этот процесс в равновесии, но при изолированной потере или желудочного или кишечного сока могут возникать нарушения КОС.
4) Печень. Утилизирует молочную кислоту и аминокислоты. Выводит в составе желчи нелетучие кислоты и основания; инактивирует аммиак.
5) Кожа. При нарушении функции почек может в незначительном количестве в составе пота выводить кислоты и основания.
БУФЕРНЫЕ ОСНОВАНИЯ КРОВИ.
Совокупность анионов всех буферных систем крови, но учитывая, что ёмкость фосфатного буфера низкая, фосфат – анионами пренебрегают. Т.о буферные основания крови представлены совокупностью бикарбоната и протеин??? В норме содержание буферных оснований 48+ -- 2,5 ммоль/л.
Особенность в том, что их концентрация не меняется при изменении напряжения СО2 в крови, поэтому по изменениям концентрации буферных оснований можно судить о наличии нересператорных нарушениях КОС.
Классификация нарушений КОС.
1.Алкалоз
2.Ацидоз
3.Респираторный и нереспираторный
4.Нересператорный ацидоз нересператорный алкалоз
1. Экзогенный 1.экзогенный
2. Метаболический
3. Экскреторный 2. Экскреторный
5.смешанные формы
6. комбинированные формы
Смешанные формы: в организме запускаются механизмы компенсации 4 типа:
1. Первичный респираторный ацидоз и вторичный нереспираторный алкалоз
2. Первичный нересператорный ацидоз и вторичный респераторный алкалоз
3. Первичный респераторный алкалоз и вторичный нересператорный ацидоз
4. Первичный нересператорный алкалоз и вторичный респераторный ацидоз.
Показатели КОС:
РН 7,4+-0,05
CO2 = 40 +-5
ВВ=48+-2,5ммоль/л
ВЕ +-2,5
JB=24+-3ммоль/л

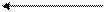



 рН 7,35 7,4 7,45
рН 7,35 7,4 7,45
ацидоз алкалоз
7,35 – 7,4 – компенсированный ацидоз
 7,35 – декомпенсированный ацидоз
7,35 – декомпенсированный ацидоз
7,4 – 7,45 – компенсированный алкалоз
 7,45 – декомпенсированный алкалоз
7,45 – декомпенсированный алкалоз
N

 35 40 45
35 40 45



 СО2
СО2
Респираторный алкалоз респираторный ацидоз
 -2,5 0 +2,5
-2,5 0 +2,5



 ВЕ
ВЕ
Нересператорный ацидоз нересператорный алкалоз
РЕСПИРАТОРНЫЙ АЦИДОЗ.
При повышении в крови напряжения СО2 более 45 мм.тр.ст. может быть вызвано нарушением внешнего дыхания (нарушение альвеолярной вентиляции, диффузии газов в лёгких, перфузия крови по сосудам лёгких). При вдыхании воздуха, содержащего СО2. При данном нарушении из- за неспособности дыхательной системы обеспечить нормальное напряжение СО2. Компенсацию нарушения берут на себя почки, за счёт повышения реабсорбции бикарбоната и секреции протонов. Увеличение реабсорбции бикарбонатов приводит к увеличению содержания буферных оснований в крови. При этом сдвиг буферных оснований становится более 2,5 ммоль/л, развивается смешанная форма, когда первичный респираторный ацидоз компенсируется вторичным нересператорным алкалозом.
НЕРЕСПЕРАТОРНЫЙ АЦИДОЗ.
Возникает,когда сдвиг буферных оснований становится меньше -2,5 ммоль/л. Выделяют 3 формы:
1. Экзогенная (при увеличенном поступлении в организм кислот);
2. Метаболический (при усиленном образовании кислот);
Может быть лактатацидоз (молочная кислота при гипоксии и чрезмерных физических нагрузках); кетоацидоз (кетоные тела при усиленном метаболизме жира, при голодании, сахарном диабете);
3. Экскреторный (нарушение выведения кислот или при повышенной потере щелочей)
Может быть вызван нарушением функции почек, эндокринной системы (гипокортицизм, гипоальдеростенизм), потерей щелочей, кишечного сока (диарея,фистулы ЖКТ), почечная недостаточность.
Компенсация осуществляется за сч1т увеличения частоты дыхания, при этом уменьшается напряжение СО2 в крови и развивается смешанная форма, когда первичный нересператорный ацидоз компенсируется вторичным респираторным алкалозом.
КОМБИНИРОВАННЫЙ АЦИДОЗ.
При сочетании респераторного и нересператорного, нарушений КОС. Напряжение СО2 в крови выше 45 мм.рт.ст, а сдвиг буферных оснований меньше -2,5 ммоль/л. компенсация затруднена, поэтому комбиниролванный ацидоз декомпенсированный.
НАРУШЕНИЯ В ОРГАНИЗМЕ ПРИ АЦИДОЗЕ.
 Расширение сосудов и увеличение их проницаемости приводит к отёку лёгких и головного мозга;
Расширение сосудов и увеличение их проницаемости приводит к отёку лёгких и головного мозга;
 Гиперкальциемия и гиперкалиемия (нарушение работы сердца приводит к брадикардии до остановки);
Гиперкальциемия и гиперкалиемия (нарушение работы сердца приводит к брадикардии до остановки);
 Гиперацидомическая кома;
Гиперацидомическая кома;
 Спазм бронхиол, усиленная секреция слизи.
Спазм бронхиол, усиленная секреция слизи.
ЛЕКЦИЯ № 7.
РЕСПИРПТОРНЫЙ АЛКАЛОЗ.
Возникает при уменьшении в крови напряжения СО2 меньше 35 мм.рт.ст. Причины: гипервентиляция (при горной болезни, при раздражении дыхательного центра,при неправильно проведённой искусственной вентиляции лёгких). Компенсация за счёт почек: снижается реабсорбция бикарбоната и секреция Н+. сниженная реабсорбция бикарбонатов приводит к уменьшению сдвига буферных оснований меньше -2,5 ммоль/л. Развивается смешанная форма нарушения КОС, когда первичный респираторный алкалоз компенсируется вторичным нересператорным ацидозом.
НЕРЕСПЕРАТОРНЫЙ АЛКАЛОЗ.
Развивается при увеличении в крови сдвига буферных оснований больше 2,5 ммоль/л.
Бывает:
1. Экзогенный (при повышенном посуплении в организм щелочей: при отравлении,при избыточном приёме щелочных растворов для купирования изжоги).
2. Экскреторный (при усиленной потери из организма кислот: ч/з ЖКТ при неукротимой рвоте,ч/з почки при гиперальдестронизме, гиперкортицизме, гипофункции паращитовидных желёз).
Компенсация при нересператорном алкалозе осуществляется за счёт урежения дыхания, при этом напряжение СО2 в крови становится больше 45 мм.рт.ст, развивается смешанная форма,когда первичный нересператорный алкалоз компенсируется вторичным респираторным ацидозом.
КОМБИНИРОВАННЫЙ АЛКАЛОЗ.
Сочетание респираторного и нересператорного алкалоза. Является самой редкой и тяжёлой формой нарушения КОС, всегда декомпенсирован. При нем напряжение СО2 в крови меньше 35 мм.рт.ст,а сдвиг буферных оснований больше 2,5 ммоль/л.
НАРУШЕНИЯ В ОРГАНИЗМЕ ПРИ АЛКАЛОЗЕ.
Возникает спазм сосудов, в том числе и головного мозга, что приводит к гипоксии ЦНС. Развивается гипокалиемия,затем аритмия,тахикардия, гипокальциемия, затем судороги, тетания. Ларингочспазм, асфиксия,кома(гипоацидотическая).
НАРУШЕНИЕ ВОДНО- ЭЛЕКТРОЛИТНОГО ОБМЕНА.
Все процессы протекают в водной среде. В в организме взрослого человека содержится от 57 – 60% воды. Вся жидкость делится на внутриклеточную (2/3) и внеклеточную (1/3). Внеклеточная жидкость представлена кровью, лимфой,интерстициальной жидкостью, трансцеллюлярной жидкостью, к которой относится спинномозговая жидкость,внутриглазная, внутрисуставная, жидкость серозных полостей и ЖКТ.
Электролитный состав внутри и вне клетки отличается. Внутри – К+,фосфаты,мало натрия, хлоридов, бикарбонаты, кальций. Во внеклеточной много натрия, хлоридов,мало калия и кальция.
Регуляция осуществляется с помощью антидеуретического горона и альдостерона. АДГ синтезируется в гипоталамусе в супраоптических и паравентральных ядрах в ответ на изменение осмотической концентрации плазмы. Выделяется из нейрогипофиза, действует на рецепторы дистальных почечных канальцев и собирательных трубочек, вызывая реабсорбцию воды. Альдостерон секретируется в клубочковой зоне коры надпочечников в ответ на активацию ренин – ангиотензиновой системы и повышает в крови концентрацию ангиотензина 2. Альдостерон действует на рецепторы почечных канальцев, вызывая реабсорбцию натрия,вместе с которым по закону осмоса,задерживается вода, также вызывает секрецию и выведение из организма ионов калия и водорода.
КЛАССИФИКАЦИЯ НАРУШЕНИЙ ВЭО.
Обмен воды в организме тесно связан с обменом натрия, поэхтому рассматриваются совместно.
I. Дегидратация 1.изоосмолярная, 2.гипоосмолярная,3.гиперосмолярная.
II. Гипергидратация 1. изоосмолярная, 2.гипоосмолярная,3.гиперосмолярная.
ИЗООСМОЛЯРНАЯ ГИПОГИДРАТАЦИЯ.
Возникает при потере воды и натрия в пропорциональных количествах,т.е при потере изотонической жидкости.
Причины:
1. Острая кровопотеря,
2. Усиленная кишечная непроходимость,
3. Полиурия изотонической мочой (при нарушении функции канальцев без нарушения функции клубочков).
Снижается объём циркулирующей крови,что приводит к развитию гиповолемического шока. Из-за потери жидкости увеличивается вязкость крови,это приводит к нарушению микроциркуляции и ещё больше усугубляет нарушение кровообращения, способствующего развитию гипоксии.
ГИПОТОНИЧЕСКАЯ ДЕГИДРАТАЦИЯ.
Возникает,когда потери натрия превышают потери воды, т.е при потере гипертонической жидкости.
Причины:
1. Интенсивное потоотделение,
2. Диарея (при поражении толстого кишечника),
3. Неукротимая рвота,
4. При гипоальдестеронизме,
 Осмотическое давление плазмы уменьшается, что по закону осмоса приводит к переходу жидкости из внеклеточного пространства во внутриклеточное клеточный отёк, отёк головного мозга.
Осмотическое давление плазмы уменьшается, что по закону осмоса приводит к переходу жидкости из внеклеточного пространства во внутриклеточное клеточный отёк, отёк головного мозга.
ГИПЕРТОНИЧЕСКАЯ ДЕГИДРАТАЦИЯ
При преимущественной потере воды. Бывает при:
1. Обширных ожогах
2. Несахарном диабете (из- за нарушения АДГ)
3. Нарушении поступления в организм воды
4. Длительной гипервентиляции лёгких
При этом из-за гиперосмолярной плазмы происходит перераспределение жидкости из внутриклеточного пространства во внеклеточное. Развивается клеточная дегидратация. Гиповолемический шок (дегидратационный).
ГИПЕРГИДРАТАЦИЯ ИЗООСМОЛЯРНАЯ.
Развивается крайне редко из-за врачебных ошибок при избыточном перемешивании изотонических растворов. В нормально функционирующем организме быстро устраняется,но когда есть нарушение функции почек может развиваться даже при незначительном переливании изотонического раствора. При этом увеличивается объём циркулирующей крови, а затем происходит развитие сердечной недостаточности и отёков.
ГИПОТОНИЧЕСКАЯ ГИПЕРГИДРАТАЦИЯ.
Возникает при увеличепнном поступлении в организм воды,при промывании ЖКТ чрезмерными количествами жидкости или при утоплении в пресной воде, с последующей реанимацией. При избытке АДГ: из- за гипоосмолярности плазмы происходит перераспределение жидкости внутрь клетки с развитием клеточного отёка. Опасно развитие отёка головного мозга и лёгких. При утоплении в пресной воде гипоосмолярность может быть настолько выражена,что приводит к гемолизу эритроцитов. Гаперкортицизм, гиперальдестеронизм, утопление в солёной воде с последующей реанимацией. Из-за гиперосмолярности плазмы происходит перераспределение жидкости из клетки во внеклеточное пространство, в результате чего может возникнуть клеточная дегидлратация.
ПАТОЛОГИЯ ОБМЕНА КАЛИЯ И КАЛЬЦИЯ.
КАЛИЙ – основной внутриклеточный ион, участвующий в формировании потенциала действия.
ГИПОКАЛИЕМИЯ
1. При его недостаточном поступлении в организм (голодание, его дефицит в пище)
2. При его перераспределении из плазмы во внутриклеточное пространство – бывает при алкалозе, при передозировке глюкозо - …… смесей.
3. При повышенной потере из организма
Развивается тахикардия, аритмия, артериальная гипотензия, судороги.
ГИПЕРКАЛИЕМИЯ.
1. При повышенном поступрлении (передозировка препаратами, его содержащими)
2. При усиленном выходе его из клетки в плазму – при обширных гнекрозах,ацидозе.
3. При нарушении выведения его из организма (ацидоз, гипоальдестеронизм,гипокортицизм)
Развиваются брадикардия,вплоть до остановки сердца.
ГИПОКАЛЬЦИЕМИЯ.
1. При протеинемии, гипефосфатемии, т.к. кальций в плазме связан с белком и фосфатами.
2. При алкалозе
3. При гипопаратиреозе
Сопровождается судорожным синдромом, вплоть до тетании, ларингоспазмом, до асфиксии.
ГИПЕРКАЛЬЦИЕМИЯ.
1. Разрушение костей из-за опухолей костей или остеомиелита
2. При избыточном приеме препаратов Са, при ацидозе, гипопротениемии, гипопаратериозе.
Возникает депрессия, артериальная гипотензия, мышечная гипотония, кальциноз сосудов и почечных канальцев.
ЛЕКЦИЯ ПО ТЕМЕ: «ГИПОКСИЯ».
Гипоксия – типовой патологический процесс, характерисующийся сниженной доставкой кислорода к органам и тканям или на утилизацию в процессах= биологического окисления.
Гипоксия характеризуется снижением напряжения кислорода в крови ниже 80 мм.рт.ст., однако рецепторов,, воспринимающих непосредственно гипоксию не существует, поэтому активация дальнейших реакций возникает при раздражении центральных и периферических хеморецепторов, которые реагируют на снижение кислорода до критической величины (33 мм.рт.ст. для артериальной крови, 19 мм.рт.ст для венозной) и на накопление СО2 большем 45 мм.рт.ст (респираторный ацидоз), а также на накопление кислых продуктов обмена (нереспираторный ацидоз).
По течению:
1) Острая
2) Хроническая
По локализации:
1. Местная
2. Генерализованная
Патогенетическая классификация:
I. Экзогенная гипоксия: 1) гипобарическая, 2) нормобарическая,
II. Эндогенная гипоксия:!) гипоксия,вследствие нарушения и утилизации О2,1. Респираторная, 2. Гемическая,3. Циркуляторная,4. Тканевая; 2) гипоксия, в результате резкого возрастания потребностей ткани в О2. 1. При гипертермии,2. Тиреотоксикозе,3. Чрезмерной физической работе.
ЭКЗОГЕННАЯ ГИПОБАРИЧЕСКАЯ ГИПОКСИЯ.
Развивается при подъём ев горы на высоту более 3,5 тысяч метров. Поэтому из-за снижения барометрического давления в воздухе снижается парциальное давление О2, что приводит к снижению кислорода в артериальной крови и развитию гипоксемии. В ответ на это активируются хеморецепторы, сигнал поступает в дыхательный центр и возникает гипервентиляция лёгких. При этом снижается Ра СО2 в артериальной крови, наступает гипокапния, развивается респираторный алкалоз. При алкалозе сродство Нв к О2 повышается, что делает связь между ними более прочной, кривая диссоциации и оксигемоглобин смещаются влево, что приводит к затруднению отдачи О2 тканям и ещё больше усугубляет гипоксическое состояние. Через некоторое время происходит активация гемолиза, накапливается молочная кислота и респираторный алкалоз сменяется метаболическим ацидозом.
ЭКЗОГЕННАЯ НОРМОБАРИЧЕСКАЯ ГИПОКСИЯ.
Возникает при длительном пребывании людей в герметически замкнутых помещениях (в шахтах, бомбоубежищах). При этом в пролцессе дыхания люди поглощают О2, выделяют СО2 и в конечном итоге во вдыхаемом воздухе содержится мало О2 и много СО2, что приводит к снижению Ра О2 в артериальной крови(гипоксемия) и повышение давления СО2 (гиперкапния), развивается респираторный ацидоз, кривая диссоциации и оксигемоглобина смещена вправо, т.к сродство Нв к О2 снижается, что затрудняет насыщение Нв кислородом в лёгких. В дальнейшем активируется гликолиз и респираторный ацидоз усугубляется метаболическим.
ЭНДОГЕННЫЕ ГИПОКСИИ.
I. Респираторная гипоксия возникает при нарушении процесса внешнего дыхания (альвеолярной вентиляции, диффузии газов легких, перфузии крови по сосудам лёгких). При этом из-за нарушения работы органов дыхания нарушается поступление О2 и выведение СО2. Возникает гипоксемия и гиперкапния, развивается респираторный ацидоз, сродство Нв к О2 снижается, кривая диссоциации и оксигемоглобина смещаетя вправо, что ещё более затрудняет насыщение Нв кислородом в лёгких. В дальнейшем активируется гликолиз и развивается метаболический ацидоз.
II. Циркуляторная. Возникает при патологии ССС, это единственная форма гипоксии, которая может быть как генерализованной, так и локальной. Генерализованная развивается при всех видах шока, при сердечной недостаточности. Локальная – при ишемии, венозной гиперемии и нарушениях микроциркуляции. Основным звеном патогенеза циркуляторной гипоксии являетсчя резкое замедление кроволтока, в результате чего ткани не получают достаточного количества О2, не выводится СО2, на уровне тканей возникает ацидоз из-за накопления СО2 и молочной кислоты, кривая диссоциации и иксигемоглобина на начальных этапах сдвигается вправо только на уровне тканей, что облегчает передачу О2 гемоглобину и из крови утилизируется больше О2, чем в норме (в норме 30%). Из – за этого напряжение О2 в плазме крови снижается, а артериовенозная разница в напряжении О2 возрастает.
ГЕМИЧЕСКАЯ ГИПОКСИЯ.
Развивается в результате уменьшения кислородной жидкости крови, бывает 2х видов:
1. Анемическая – возника5кт при всех формах анемии из-за уменьшения количества общего внутриэритроцитарного Нв,
2. Вследствие инактивации Нв. Выделяют 2 формы инактивации Нв: 1) – карбоксигемоглобин (образуется при отравлении угарным газом(СО) и не может переносить О2. Сродство СО с Нв в 10 раз выше, чем у О2. 2) – метгемоглобин –имеющийся Fe3+, который тоже не способен связывать О2
Метгемоглобин, который имеет Fe3+ тоже не способен связывать О2. Метгемоглобин и карбоксигемоглобин увеличивают сродство к О2 неинактивированного гемоглобина. Из чего связь с О2 становится более прочной и нарушается процесс отдачи тканям, поэтому при одинаковой степени уменьшения кислородной ёмкости крови.
Метгемоглобин образуется под действием метгемоглобино- образователей, к которым относятся окислители перманганата калия, красители, лекарственные препараты.
ТКАНЕВАЯ ГИПОКСИЯ.
Возникает в результате нарушения утилизации О2 тканями. Причины:
1. Инактивация ферментов дыхательной цепи: цианидами может инактивироваться цитохромоксидаза, эфиром, алкоголем, барбитуратами инактивируется дегидрогеназа.
2. Нарушение синтеза дыхательных фермнетов возникает при дефиците коферментов – витамины группы В.
3. Разобщение окисления и фосфорилирования возникает при отравлении динитрофенолами при гипертиреозе из-за утечки протонов водорода из трансмембранного пространства митохондрий и нарушения работы ферментов АТФ- синтетазы.
4. 1 и 2 формы гипоксии характеризуются нарушением поступления О2 в ткань, из-за чего напряжение О2 в венозной крови увеличивается, а артериовенозная разница в напряжёнии О2 уменьшается. Разобщение окисления и фосфорилирования гипоксией можно назвать условно, по-скольку ни доставка, ни утилизация О2 не нарушается, но энергодифицит возникает такой же, поэтому мы рассматривать должны процесс как разновидность тканевой гипоксии.
НАРУШЕНИЯ В ОРГАНИЗМЕ ПРИ ГИПОКСИИ.
Зависят от того, генерализован или местная гипоксия, острая или хроническая. При острой развивается гипоксический некроз, а при хронической возникает атрофия тканей. Чувствительность клеток к гипоксии зависит от:
1. Интенсивностиобмена веществ,
2. Интенсивности гликолиза,
3. Способности генетического аппарата к перестройке.
Самыми чувствительными к гипоксии являются клетки коры больших полушарий, которые погибают при полном прекращении поступления О2 через 8 минут. подкорковые структуры погибают при прекращении поступления О2 через 15 минут. Миокард – 30 минут. Почки и печень – 1 час. Поэтому при генерализованной гипоксии нарушения в организме и основные проявления связаны с патологией вышеперечисленных органов. Так при острой гипоксии в первую очередь страдает ЦНС, что сначала сопровождается возбуждением, затем угнетением, потерей сознания, развитием комы, кроме того развивается сердечная недостаточность, печёночная и почечная недостаточность.
Дата публикования: 2015-09-17; Прочитано: 226 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
