 |
Главная Случайная страница Контакты | Мы поможем в написании вашей работы! | |
ЛЕКЦИЯ 8
|
|
КЛИНИЧЕСКАЯ АНАТОМИЯ ГРУДИ. ТЕХНИКА ХИРУРГИЧЕСКИХ ОПЕРАЦИЙ НА ГРУДНОЙ СТЕНКЕ И ОРГАНАХ ГРУДНОЙ ПОЛОСТИ
Верхняя граница области груди проходит по яремной вырезке грудины, ключицам, акромиальным отросткам лопатки и к остистому отростку VII шейного позвонка. Нижняя граница проводится от мечевидного отростка грудины по краям реберных дуг до концов XI-XII ребер к остистому отростку XII грудного позвонка.
При рассмотрении топографо-анатомических особенностей груди необходимо различать следующие понятия: грудная клетка, грудная стенка, грудная полость. Грудная клетка образована ребрами, грудиной и грудным отделом позвоночника. Грудная стенка представлена скелетом грудной клетки, межреберными мышцами, мышцами плечевого пояса, верхними отделами мышц живота, а также фасциями и клетчаточными слоями.
Пространство, ограниченное грудной стенкой и диафрагмой, выстланное изнутри внутригрудной фасцией, называется грудной полостью. В грудной полости находятся три серозных мешка: два плевральных и один перикардиальный. Между плевральными мешками в грудной полости расположено средостение, содержащее комплекс органов, сосудов и нервов, окруженных большим количеством клетчатки.
Диафрагма, отделяющая грудную полость от брюшной, своим куполом высоко выступает в грудную клетку, вследствие этого нижняя граница грудной клетки не соответствует уровню нижней границы грудной полости. Таким образом, некоторые органы брюшной полости (кардиальная часть желудка, печень, селезенка) проецируются на нижние отделы грудной стенки. С другой стороны, верхушки правого и левого купола плевры выстоят над ключицами и заходят в область шеи. Такие соотношения определяют возможность сочетанных повреждений органов шеи, груди и живота при ранениях.
Костно-мышечный каркас грудной стенки хорошо защищает органы груди от механических повреждений, но и, одновременно, затрудняет действия хирурга при выполнении доступов к легким, органам средостения. Нужно знать, что при переломах ребер возможны вторичные повреждения легких и других органов концами костных отломков.
 Форма груди взрослого человека связана с половыми и конституционными особенностями (рис. 59). Для брахиморфов характерно преобладание поперечных размеров (форма грудной клетки бочкообразная, эпигастральный угол тупой), у долихоморфов преобладают продольные размеры (форма грудной клетки цилиндрическая, эпигастральный угол острый), у мезоморфов промежуточная форма (коническая, усеченный конус основанием обращенным вверх.). У женщин коническая форма выражена меньше, чем у мужчин. Форма груди, как правило, ассиметрична - у правшей больше развита ее правая половина.
Форма груди взрослого человека связана с половыми и конституционными особенностями (рис. 59). Для брахиморфов характерно преобладание поперечных размеров (форма грудной клетки бочкообразная, эпигастральный угол тупой), у долихоморфов преобладают продольные размеры (форма грудной клетки цилиндрическая, эпигастральный угол острый), у мезоморфов промежуточная форма (коническая, усеченный конус основанием обращенным вверх.). У женщин коническая форма выражена меньше, чем у мужчин. Форма груди, как правило, ассиметрична - у правшей больше развита ее правая половина.
| Рис. 59. Форма груди у людей долихоморфного и брахиморфного типа телосложения. |
При относительно короткой и широкой грудной клетке ребра имеют положение, близкое к горизонтальному, межреберные промежутки широкие, верхняя апертура грудной клетки невелика, эпигастральный угол достигает 120°. При такой форме грудной клетки наблюдается горизонтальное положение сердца, граница которого выступает за пределы среднеключичной линии влево; сравнительно большие межплевральные поля, относительно высокое стояние купола диафрагмы.
При относительно длинной и узкой грудной клетке ребра наклонены кпереди, межреберные промежутки сравнительно узкие, верхняя апертура грудной клетки широкая, эпигастральный угол около 80°. При такой форме грудной клетки сердце «капельное», почти спрятано за грудиной, переходные складки париетальной плевры сближены друг с другом, купол диафрагмы расположен сравнительно низко.
При ряде патологических процессов (врожденные пороки) грудная клетка может иметь специфическую форму - плоскую, воронкообразную или килевидную.
Топографическая и хирургическая анатомия грудной стенки. Диафрагма
На передней и задней поверхностях груди, отделенных друг от друга средней подмышечной линией, выделяют по 5 областей. На передней поверхности-переднесрединную (по бокам ограничена окологрудинными линиями) и парные передневерхнюю и передненижнюю (граница между ними - нижний край большой грудной мышцы). На задней поверхности различают: заднесрединную (ограничена по бокам околопозвоночными линиями) и парные задневерхнюю и задненижнюю области (граница между ними проходит на уровне угла лопатки). Деление грудной стенки на области обусловлено различиями не только костной основы каждой из них, но и строением слоев мягких тканей.
 Передняя верхненаружная область имеет в своем составе хорошо развитые большую и малую грудные мышцы, она богата межмышечной клетчаткой, в поверхностном слое располагается большая часть молочной железы. Под большой грудной мышцей, между ключицей и верхним краем малой грудной мышцы, выделяют, важный в практическом отношении, ключично-грудной треугольник. В этом треугольнике под плотным листком ключично-грудной фасции находятся подключичная артерия с одноименной веной и плечевое сплетение. Расположение этих сосудов в тесном соседстве с ключицей обусловливает их ранение при смещении отломков ключицы. В нижних отделах грудной стенки спереди прикрепляются мышцы брюшной стенки; сзади поверхностный слой мышц образован широчайшей мышцей спины, под которой лежат передняя и задняя зубчатые мышцы. Глубокий слой мышц грудной стенки представлен наружными и внутренними межреберными мышцами, которые заполняют собой межреберные промежутки. Наружные межреберные мышцы расположены от бугорков ребер до грудных концов реберных хрящей, где их продолжением является наружная межреберная мембрана. Внутренние межреберные мышцы лежат глубже предыдущих и простираются от края грудины до реберного угла, на остальном протяжении до позвоночника замещены внутренней межреберной мембраной.
Передняя верхненаружная область имеет в своем составе хорошо развитые большую и малую грудные мышцы, она богата межмышечной клетчаткой, в поверхностном слое располагается большая часть молочной железы. Под большой грудной мышцей, между ключицей и верхним краем малой грудной мышцы, выделяют, важный в практическом отношении, ключично-грудной треугольник. В этом треугольнике под плотным листком ключично-грудной фасции находятся подключичная артерия с одноименной веной и плечевое сплетение. Расположение этих сосудов в тесном соседстве с ключицей обусловливает их ранение при смещении отломков ключицы. В нижних отделах грудной стенки спереди прикрепляются мышцы брюшной стенки; сзади поверхностный слой мышц образован широчайшей мышцей спины, под которой лежат передняя и задняя зубчатые мышцы. Глубокий слой мышц грудной стенки представлен наружными и внутренними межреберными мышцами, которые заполняют собой межреберные промежутки. Наружные межреберные мышцы расположены от бугорков ребер до грудных концов реберных хрящей, где их продолжением является наружная межреберная мембрана. Внутренние межреберные мышцы лежат глубже предыдущих и простираются от края грудины до реберного угла, на остальном протяжении до позвоночника замещены внутренней межреберной мембраной.
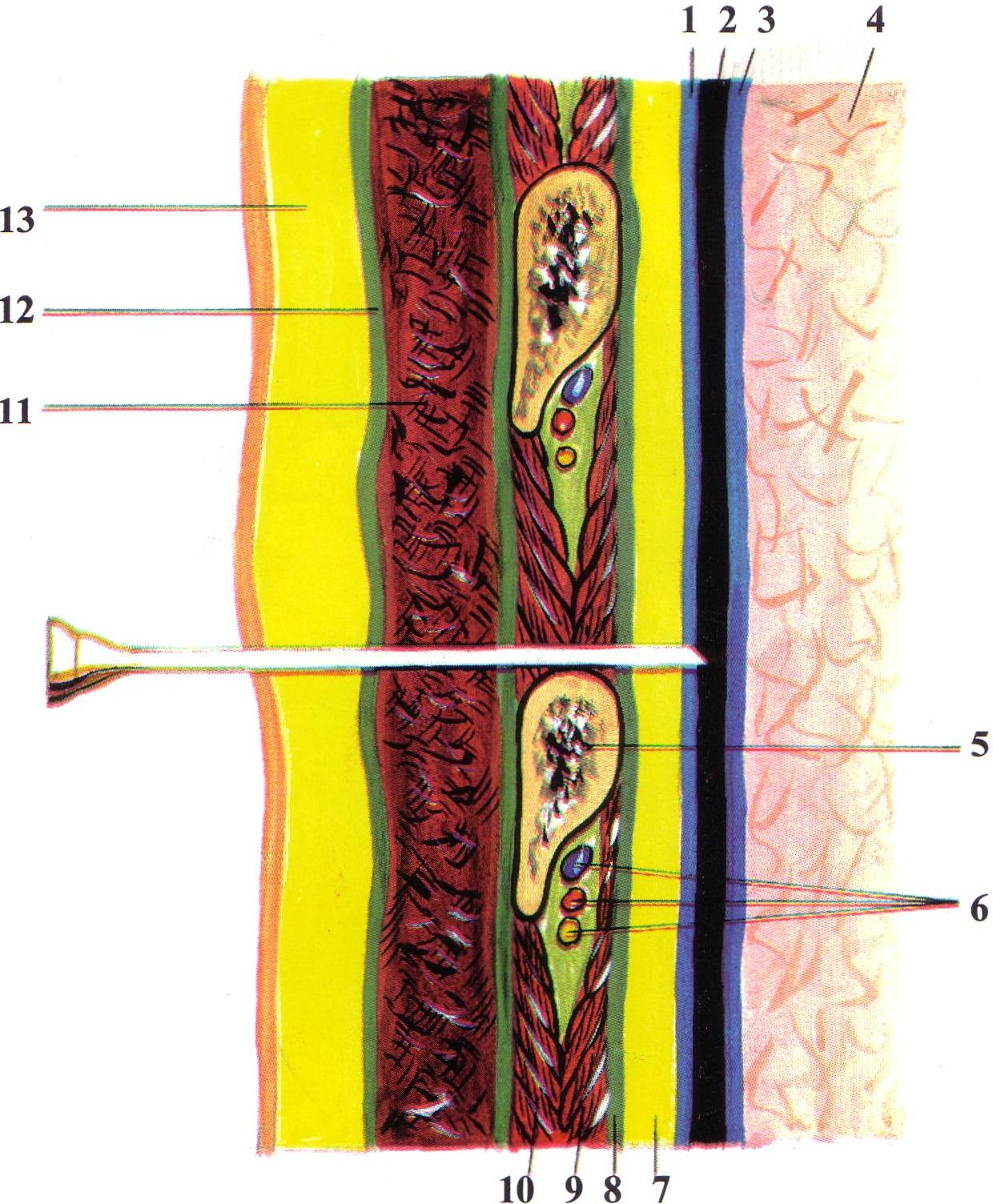
| Рис. 60. Межреберный сосудисто-нервный пучок и положение иглы при пункции плевральной полости. 1 – париетальная плевра; 2 – плевральная полость; 3 – висцеральная плевра; 4 – паренхима легкого; 5 – ребро; 6 – межреберный сосудисто-нервный пучок; 7 – предплевральная клетчатка; 8 – внутригрудная фасция; 9 – внутренняя межреберная мышца; 10 – наружная межреберная мышца; 11 – большая грудная мышца; 12 – поверхностная фасция; 13 – кожа и подкожная клетчатка. |
Расположение пучка вдоль нижнего края ребра вынуждает при пункциях грудной полости проводить иглу по верхнему краю ребра. Кровотечение из межреберных артерий, при их повреждениях, обычно очень сильное и это объясняется следующими особенностями: межреберные артерии, за исключением двух первых, начинаются непосредственно от грудной части аорты, поэтому в них высокое давление крови; задние межреберные артерии анастомозируют с передними межреберными ветвями внутренней грудной артерии; стенки межреберных артерий сращены с фасциальными влагалищами и не спадаются при повреждениях.
Помимо межреберных сосудов в кровоснабжении грудной стенки принимают участие внутренняя грудная артерия и вена. Топография этих сосудов, проходящих по внутренней поверхности грудной стенки под внутригрудной фасцией, зависит от формы грудной клетки. При относительно короткой и широкой грудной клетке внутренняя грудная артерия и вена находятся на значительном расстоянии (до 2-2,5см) от края грудины, при относительно узкой и длинной грудной клетке сосуды располагаются у краев грудины или за ней. Техническая простота выделения и анатомические особенности внутренней грудной артерии (значительная длина и диаметр, расположение на передней стенке средостения, возможность простой мобилизации) позволяют использовать ее для реваскуляризации миокарда при хронической коронарной недостаточности (операция наложения торацико-коронарного анастомоза).
Нижней стенкой грудной полости является диафрагма. Диафрагма представляет собой эллипсовидную тонкую сухожильно-мышечную пластинку в виде купола, обращенного выпуклостью в сторону грудной полости. Правый купол диафрагмы расположен на один межреберный промежуток выше левого и проецируется спереди на уровне верхнего края IV ребра. Помимо серозных оболочек, покрывающих верхнюю и нижнюю поверхности диафрагмы, к ней непосредственно прилежат сверху-внутригрудная фасция, снизу-внутрибрюшная фасция, носящая название диафрагмальной. Между фасциальными и серозными листками на обеих поверхностях диафрагмы имеется небольшой слой клетчатки. Диафрагма имеет мышечные части (грудинную, реберную и поясничную) и сухожильный центр (рис. 61).
Грудинная часть начинается от задней поверхности основания мечевидного отростка, реберная - от внутренней поверхности шести нижних ребер. Поясничная часть состоит из правой и левой ножек, которые начинаются длинными сухожилиями от передней поверхности тел I-IV поясничных позвонков и от медиальной и латеральной дугообразных связок. В диафрагме различают отверстия и слабые места. Аортальное отверстие образовано внутренними сухожильными краями обеих ножек диафрагмы на уровне I поясничного позвонка. Через это отверстие проходят аорта и грудной проток. Пищеводное отверстие формируется продолжающимися кверху ножками диафрагмы, мышечные пучки которых предварительно перекрещиваются между собой. Через это отверстие проходят пищевод и блуждающие нервы. Пищеводное отверстие может служить местом выхода в заднее средостение диафрагмальных грыж (обычно содержимым их является кардиальная часть желудка). Отверстие нижней полой вены расположено в правой части сухожильного центра диафрагмы. Адвентиция вены связана с краями отверстия, что способствует дренажу венозной крови. Кроме того, в поясничной части диафрагмы существуют межмышечные щели, расположенные кнаружи от аортального отверстия, через которые проходят чревные нервы, симпатические стволы, а также непарная и полунепарная вены.
Между мышечными частями диафрагмы образуются щелевидные промежутки треугольной формы, в которых отсутствуют мышечные пучки и соприкасаются листки внутригрудной и внутрибрюшной фасций. Эти места являются слабыми участками диафрагмы и могут служить местами выхода диафрагмальных грыж, прорыва гноя из подплевральной клетчатки в подбрюшинную и обратно. Грудинно-реберный треугольник (щель Ларрея) образуется между грудинной и реберной частями диафрагмы слева от мечевидного отростка грудины. Через эту щель проходят внутренние грудные сосуды, окруженные клетчаткой. Эту щель используют в клинической практике для пункции перикарда. Аналогичный промежуток справа от мечевидного отростка носит название щели Морганьи. Пояснично-реберный треугольник расположен между реберной и поясничной частями диафрагмы, известен под названием щели Бохдалека.
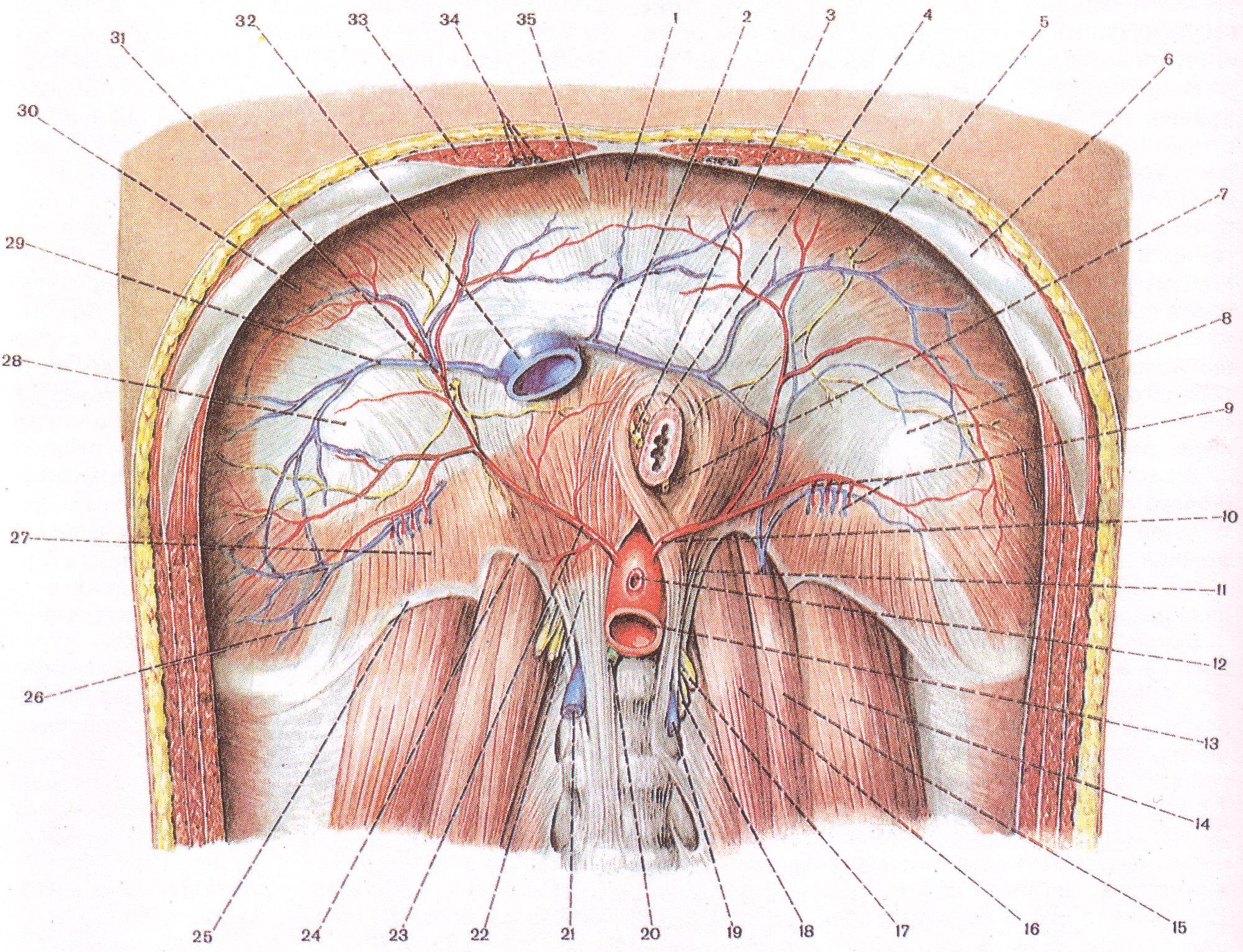
Рис. 61. Диафрагма (вид со стороны брюшной полости). 1 – грудинная часть диафрагмы; 2 – нижняя левая диафрагмальная вена; 3 – задний блуждающий ствол; 4 – пищевод; 5 – левый диафрагмальный нерв; 6 – реберная дуга; 7 – задний блуждающий ствол; 8, 28 – сухожильный центр диафрагмы; 9 – верхние надпочечниковые артерии и вены; 10 – левая нижняя диафрагмальная артерия; 11 – левая ножка диафрагмы; 12 – чревный ствол; 13 – брюшная часть аорты; 14 – квадратная мышца поясницы; 15 – большая поясничная мышца; 16 – малая поясничная мышца; 17 – левый симпатический ствол; 18 – большой и малый внутренностные нервы; 19 – полунепарная вена; 20 – грудной проток; 21 – непарная вена; 22 – правая ножка диафрагмы; 23 – правая нижняя диафрагмальная артерия; 24 – медиальная дугообразная связка; 25 – латеральная дугообразная связка; 26 – пояснично-реберный треугольник; 27 – поясничная часть диафрагмы; 29 – нижняя правая диафрагмальная вена; 30 – реберная часть диафрагмы; 31 – правый диафрагмальный нерв; 32 – нижняя полая вена; 33 – прямая мышца живота; 34 – внутренние грудные артерия и вена; 35 – грудино-реберный треугольник.
Кровоснабжение диафрагмы осуществляется от двух верхних диафрагмальных артерий из грудной части аорты, двух нижних диафрагмальных артерий от брюшной части аорты, ветвями внутренних грудных артерий, а также межреберных артерий. Иннервируется диафрагма правым и левым диафрагмальными нервами из шейного сплетения и ветвями шести нижних межреберных нервов.
Хирургическая анатомия молочной железы. Техника операций на молочной железе
Молочная железа у женщин находится на уровне III-VI ребер между парастернальной и передней подмышечной линиями. Поверхностная фасция груди образует капсулу для молочной железы, фасция сращена с ключицей и способствует фиксации железы (подвешивающая связка молочной железы). От фасциальной капсулы вглубь железы отходят радиально расположенные перегородки, которые окружают отдельные дольки (от 15 до 20) и располагаются по ходу выводных протоков. Соединительно-тканная строма железы связана с поверхностной фасцией и кожей, и этим объясняется появление при раке молочной железы участков втяжения кожи над опухолью (симптом «площадки»).
 Величина молочной железы и форма определяются ее функциональным состоянием, количеством жировой клетчатки и зависит: от возраста, типа телосложения, предшествующих родов и кормлений. Молочную железу принято делить на четыре квадранта: верхне-наружный, нижне-наружный, верхне-внутренний и нижне-внутренний. Разница строения квадрантов заключается в количестве железистых элементов: их больше всего в верхне-наружном квадранте, затем они убывают от верхне-внутреннего к нижне-наружному, меньше всего их в нижне-внутреннем квадранте. Это отражается на частоте развития опухолей в отдельных квадрантах.
Величина молочной железы и форма определяются ее функциональным состоянием, количеством жировой клетчатки и зависит: от возраста, типа телосложения, предшествующих родов и кормлений. Молочную железу принято делить на четыре квадранта: верхне-наружный, нижне-наружный, верхне-внутренний и нижне-внутренний. Разница строения квадрантов заключается в количестве железистых элементов: их больше всего в верхне-наружном квадранте, затем они убывают от верхне-внутреннего к нижне-наружному, меньше всего их в нижне-внутреннем квадранте. Это отражается на частоте развития опухолей в отдельных квадрантах.
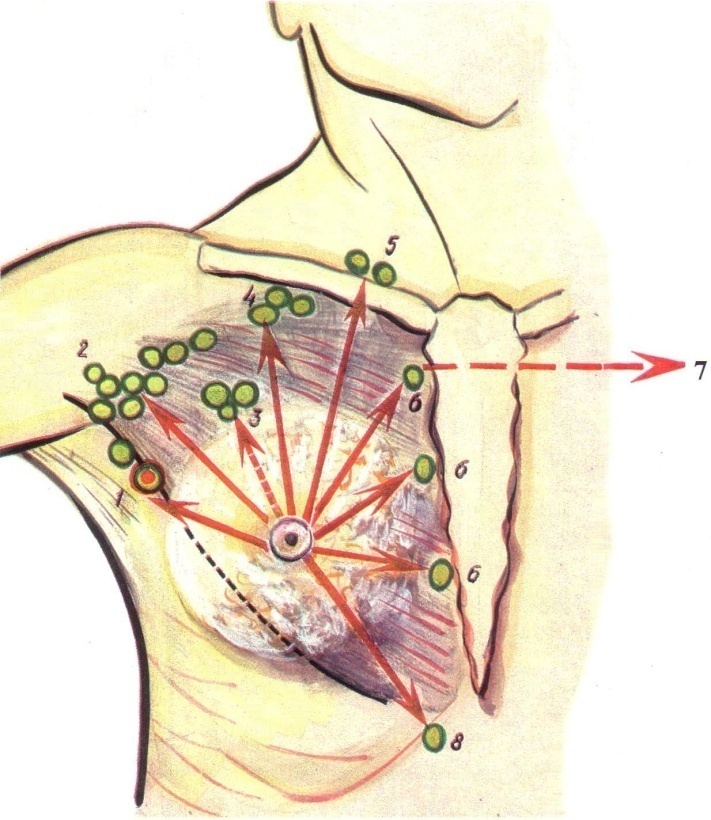
| Рис. 62. Пути оттока лимфы от молочной железы (основные группы лимфатических узлов). 1 – лимфатический узел Зоргиуса; 2 – подмышечные лимфатические узлы; 3 – межгрудные лимфатические узлы; 4 – подключичные лимфатические узлы; 5 – надключичные лимфатические узлы; 6 – парастернальные лимфатические узлы; 7 – контрлатеральные лимфатические узлы подмышечной полости; 8 – надчревные лимфатические узлы; |
Лимфатические сосуды молочной железы хорошо развиты и представлены поверхностными и глубокими. По лимфатическим сосудам чаще, чем по кровеносным сосудам, распространяются метастазы при раке молочной железы и инфекция при гнойном воспалительном процессе в ней. Поэтому важно иметь представление о строении лимфатических сосудов молочной железы, направлении лимфооттока, топографии регионарных лимфатических узлов, связях с соседними лимфатическими бассейнами. Отток лимфы от молочной железы происходит в различные группы лимфатических узлов (рис. 62). Самым главным и определяющим путем оттока лимфы является подмышечный путь, в этом направлении дренируется около 4/5 лимфы, оттекающей от молочной железы. В подмышечные лимфатические узлы, расположенные по ходу подмышечной вены, отводится лимфа преимущественно от латерального отдела молочной железы. От медиального отдела молочной железы лимфа оттекает по сосудам в парастернальные лимфатические узлы по ходу внутренней грудной артерии и вены. От верхнего отдела молочной железы отток лимфы происходит в подключичные и надключичные лимфатические узлы; от нижнего отдела железы - в лимфатические узлы предбрюшинной клетчатки.
Увеличение регионарных лимфатических узлов сравнительно рано появляется у большинства больных раком молочной железы. Оценка состояния лимфатических узлов, наряду с определением локализации опухоли, является обязательным диагностическим приемом, позволяющим получить представление об операбельности опухоли.
В области молочной железы имеются несколько слоев клетчатки: подкожная; между листками поверхностной фасции (внутри капсулы молочной железы); ретромаммарная (между задним листком капсулы железы и собственной фасцией).
Наиболее часто ткани молочной железы воспаляются при кормлении грудью - возникает абсцесс, причиной которого является повторное механическое раздражение, повышение давления в молочных ходах, а при повреждении кожи в области соска возникают «входные ворота» для инфекции. Вдоль соединительно-тканных перегородок и выводных протоков инфекция проникает вглубь и вызывает воспаление молочной железы (мастит). В зависимости от локализации выделяют следующие формы мастита: субареолярный, антемаммарный (подкожный), интрамаммарный (паренхиматозный и интерстициальный), ретромаммарная флегмона.
При гнойном мастите наиболее радикальным способом лечения является вскрытие гнойной полости, поскольку происходит быстрое распространение инфекции на соседние дольки с их разрушением. При субареолярном мастите проводится параареолярный разрез. При антемаммарном и интрамаммарном маститах разрезы производят в радиарном направлении, чтобы не повредить выводные протоки и не разрушить соединительно-тканные перегородки, отграничивающие интактные дольки. Разрез должен обеспечивать хороший отток гноя, поэтому длина разреза должна превышать вдвое глубину раны. Для лучшего оттока гнойного отделяемого делают дополнительный разрез (контрапертуру). Необходимо тщательно произвести ревизию раны. Если радиальные соединительно-тканные перегородки целы, то их обязательно сохраняют; если они расплавлены гноем, то нужно соединить между собой гнойные полости. Полость абсцесса дренируют резиновой или полихлорвиниловой трубкой.
Существенным недостатком радиарных разрезов являются грубые послеоперационные рубцы на коже молочной железы, что приводит не только к неудовлетворительным косметическим результатам, но иногда и к функциональным нарушениям. В связи с этим заслуживает внимания субмаммарный дугообразный разрез Барденгейера (1903) по переходной складке под молочной железой. Из этого разреза отслаивают заднюю поверхность железы от грудной фасции, благодаря этому становится возможным вскрыть абсцесс с его задней поверхности. При этом рассечение ткани молочной железы производят также в радиарном направлении. Поскольку кожа передней поверхности молочной железы при этом не повреждается, а рубец после заживления раны практически незаметен, использование указанного доступа имеет определенные преимущества, особенно при глубоких интрамаммарных абсцессах и ретромаммарных флегмонах (рис. 63).
Операции при доброкачественных опухолях молочной железы заключаются в частичном ее удалении - секторальная резекция молочной железы. Разрез производится в виде удлиненного эллипса над пальпируемым уплотнением. Производят иссечение в виде клина одной или нескольких долек в пределах здоровых тканей.
Рак молочной железы является наиболее частым опухолевым заболеванием. При раке молочной железы прогноз зависит от двух факторов: гистологической картины опухоли и стадии заболевания (по системе TNM). Прогноз может быть улучшен только операцией, произведенной в начальной стадии заболевания. Маммография является важнейшим специальным методом ранней диагностики. Данные этой методики настолько серьезны, что при положительных результатах маммографического исследования рекомендуется производить операцию, даже если у пациентки отсутствуют жалобы и опухоль не пальпируется.
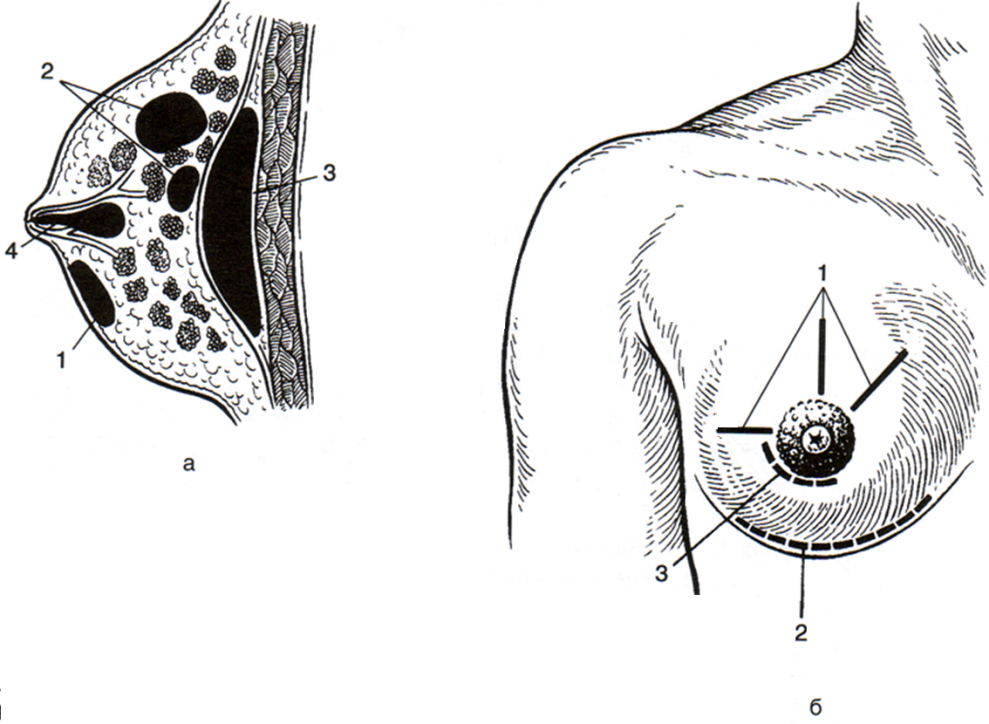
| Рис. 63. Виды гнойных маститов (а) и применяемые разрезы (б), а: 1 – субареолярный абсцесс; 2 – интрамаммарный абсцесс; 3 – ретромаммарная флегмона; 4 – галактофорит. б: 1 – радиарные разрезы; 2 – субмаммарный разрез по Барденгейеру; 3 – параареолярный разрез. |
Радикальная мастэктомия по Холстеду-Майеру (1884), выполняемая при раке молочной железы, с поражением подмышечных лимфатических узлов состоит из четырех этапов: доступ, удаление опухоли молочной железы в пределах здоровых тканей, удаление регионарных лимфатических узлов, ушивание раны. Ее суть заключается в удалении единым блоком всей молочной железы с большой и малой грудными мышцами, а также жировой клетчаткой и лимфатическими узлами подмышечной полости в пределах анатомических футляров.
При обнаружении метастазов не только в подмышечных, но и в парастернальных лимфатических узлах производится расширенная радикальная мастэктомия (по Урбану-Холдину). При этой операции вначале выполняют радикальную мастэктомию по Холстеду без отсечения большой грудной мышцы. После этого резецируют участки ребер (II-V)на протяжении 3-4см от грудино-реберных сочленений. Производят мобилизацию клетчатки и удаление лимфатических узлов вдоль внутренней грудной артерии. Однако большинство авторов придерживается мнения, что при проникновении опухоли в средостение скальпель не сможет обеспечить радикальности.
Радикальная, а тем более расширенная, мастэктомия является технически сложной и весьма травматичной операцией. В послеоперационном периоде возможны нарушения функции верхней конечности (удаление большой грудной мышцы), лимфостаз, нарушение венозного оттока и др.
Использование комбинированных способов лечения (лучевая и химиотерапия) позволяет в ряде случаев применять при раке молочной железы более щадящие операции. Их применение возможно только на ранних стадиях заболевания, при отсутствии прорастания опухоли и метастазирования в регионарные лимфатические узлы. К числу таких щадящих операций относится мастэктомия с сохранением большой грудной мышцы (по Пейти). Преимущества этой операции: меньшая травматичность по сравнению с операцией Холстеда, сохранение большой грудной мышцы и движений верхней конечности в полном объеме. Недостатком является возможность транспекторального метастазирования, так как лимфатические сосуды и узлы в большой грудной мышце не удаляются.
Дата публикования: 2015-09-17; Прочитано: 5787 | Нарушение авторского права страницы | Мы поможем в написании вашей работы!
